1847年5月的一个清晨,维也纳总医院第一产科诊所的病房里弥漫着一种令人窒息的恐惧。一位刚分娩两天的年轻母亲躺在病床上,她的脸色蜡黄,额头布满细密的汗珠,腹部剧烈肿胀,每一次呼吸都像是在与看不见的敌人搏斗。旁边的医生们束手无策地注视着这一切——他们见过太多这样的场景,却始终不知道是什么在夺走这些年轻母亲的生命。
就在前一天,她还是个健康的女人,刚刚迎来了生命中最神圣的时刻——她成为了一位母亲。但此刻,产褥热的阴影已经笼罩了她的身体。高烧如火焰般燃烧着她的血液,剧烈的腹痛让她蜷缩成一团,恶露散发出令人作呕的腐臭。她的脉搏急促而微弱,每一次心跳都像是在倒数。三天后,她将永远闭上眼睛,留下一个永远不会认识母亲的孩子。
这不是一个孤立的事件。在19世纪的欧洲医院里,这样的悲剧每天都在上演。维也纳总医院第一产科诊所的死亡率高达18%——这意味着每五个走进这家医院分娩的女性中,就有一个人再也无法活着离开。而更令人毛骨悚然的是,那些被寄予厚望的现代医学殿堂,那些由受过最先进训练的医生管理的病房,竟然比街头、比家里、比任何地方都更加致命。
这就是产褥热——一个在三百多年间吞噬了无数年轻母亲生命的幽灵,一个让整个医学界束手无策的诅咒,也是人类医学史上最黑暗、最令人心碎的篇章。它杀死过王后,也杀死过农妇;它不分贵贱地收割着刚刚体验过生命创造之喜悦的女性,将产床变成坟墓,将喜悦化为永恒的悲伤。
死亡的摇篮:从巴黎到维也纳的恐怖蔓延
产褥热的故事,要从更早的时代讲起。人类历史上,分娩从来就是一件危险的事情,但在医院分娩出现之前,产褥热只是偶发的悲剧。真正让这种疾病变成大规模杀手的,恰恰是人类引以为傲的医学进步——医院的诞生。
1664年的巴黎主宫医院(Hôtel-Dieu)是欧洲最大的医院之一,那里的修女们每天都在照顾着源源不断的病人。但就在那一年,一种奇怪的疾病开始在产房蔓延。年轻的母亲们在分娩后几天内开始发烧、腹痛,然后迅速死亡。当时的记录写道:“那年冬天,死亡如此之多,以至于我们不得不连续不断地为死者举行临终涂油礼。”
到了18世纪下半叶,情况变得更加糟糕。1774年至1775年间,巴黎和都柏林的产褥热疫情达到了惊人的规模。伦敦西敏寺医院在1772年至1773年的一场喉咙流行病后,紧接着就爆发了严重的产褥热。这些疫情的发生并非偶然——它们与医院规模的扩大、医疗活动的增加有着诡异的同步性。

19世纪的医院病房,当时的人们尚未理解细菌感染的概念
但真正令人震惊的数据来自维也纳。维也纳总医院创建于1784年,很快成为欧洲最先进的医疗机构之一。它的产科诊所吸引了来自全欧洲的医学生和研究者。然而,就在这个被称为医学圣殿的地方,死亡正在以一种令人费解的方式蔓延。
从1784年到1822年,维也纳总医院的产褥热死亡率平均只有约1%。但在1823年,一个改变了一切的事件发生了——病理解剖学被引入产科教学。约翰·克莱因教授接替了原来的产科主任,他强调解剖学教学的重要性,要求医生和学生们大量进行尸体解剖。
从那一年开始,死亡率开始飙升。1823年,死亡率从0.8%跳升到7.5%。1825年达到8.8%。在随后的几十年里,死亡率的波动令人触目惊心:1842年,3287名产妇中有518人死亡,死亡率高达15.8%;某些月份甚至超过25%。这意味着在那些月份,每四个进入产房的女性中,就有一个会死去。
更诡异的是,在同一所医院的第二产科诊所——由助产士培训而非医生培训的病房——死亡率却始终保持在2%到3%之间。这个差异如此明显,以至于维也纳的孕妇们开始祈求自己能被分配到第二诊所,而不是那个由著名医生们管理的第一诊所。她们宁愿被"没受过什么教育"的助产士照顾,也不愿被那些拥有博士学位的医生们碰触。
1846年,一位名叫伊格纳兹·塞麦尔维斯的年轻匈牙利医生来到第一产科诊所担任助理。他很快注意到了这个令人困惑的差异:为什么同一个医院、同样的设备、同样的条件,两个诊所的死亡率会有如此巨大的差距?这个问题将困扰他,也将改变他的一生,更将在医学史上留下最令人心碎的篇章之一。

19世纪的解剖教学场景,医生们尚未意识到手部卫生的重要性
一双沾满死亡的手
塞麦尔维斯是一个敏感而执着的人。在第一诊所工作的日子里,他目睹了太多年轻母亲的死亡。每一个案例都像一把利刃,刺痛着他的心。他开始系统地收集数据,试图找出死亡率的规律。
他注意到,死亡率呈现出明显的季节性变化——冬季明显高于夏季。为什么?他发现,冬季是医学院最繁忙的时候,学生们在寒冷的天气里更加勤奋地学习,包括进行更多的尸体解剖。而夏天,学生们放假的放假,懒散的懒散,尸体解剖的数量大大减少。
他还注意到另一个令人不安的模式:那些分娩时间较长的女性,死亡率特别高。为什么?因为在那些情况下,医生和学生们需要进行更多的内部检查,以确定胎儿的位置和产程的进展。每一次检查,都是一次入侵。
但真正让塞麦尔维斯得到答案的,是一个悲剧性的事件。
1847年3月,塞麦尔维斯的好朋友、法医学教授雅各布·科莱奇卡在一次尸体解剖中被一个学生的手术刀意外划伤了手指。几天后,科莱奇卡开始出现发烧、腹痛的症状——症状与那些死于产褥热的女性惊人地相似。不久之后,他就去世了。
塞麦尔维斯请求查看了科莱奇卡的尸检报告。他震惊地发现,科莱奇卡体内的病理变化与那些死于产褥热的女性几乎完全一样。一个念头如同闪电般击中了他:杀死科莱奇卡的,与杀死那些产妇的,是同一种东西!
他把这种东西称为"尸体微粒"——一种存在于尸体中的、肉眼看不见的、能够传播疾病的有毒物质。医生和学生们在解剖室里接触尸体,手上沾满了这种"尸体微粒",然后他们走进产房,在检查产妇时将这些微粒带入她们的生殖道。在那里,这些微粒找到了肥沃的土壤——刚刚分娩后的子宫,一个充满血液、组织碎片和开放伤口的完美培养皿。
这解释了一切。为什么第一诊所的死亡率比第二诊所高?因为第一诊所的医生和学生们每天早上都会在解剖室进行尸体解剖,然后才去产房查房。而第二诊所的助产士们不进行尸体解剖,她们的手是"干净"的。
为什么医院分娩比家庭分娩更危险?因为医生们带着死亡之手走进产房,而家庭分娩的助产士很少接触尸体。
为什么分娩时间长的产妇死亡率更高?因为她们接受的内部检查更多,暴露在"尸体微粒"下的机会也更多。
塞麦尔维斯没有等待。他立即行动起来。1847年5月中旬,他引入了一个简单但革命性的规定:所有在第一诊所工作的医生和学生,在检查产妇之前必须用氯化石灰溶液洗手。氯化石灰是一种强力的消毒剂,能够有效去除手上的有机物质。
效果是立竿见影的。1847年4月,就在塞麦尔维斯自己重新接手第一诊所的工作后,312名产妇中有57人死亡,死亡率高达18.3%。6月,在他实施洗手规定后,268名产妇中只有6人死亡,死亡率降至2.2%。7月,死亡率进一步降至1.2%。8月,死亡率降至1.9%。从那时起直到塞麦尔维斯离开维也纳,第一诊所的死亡率基本保持在第二诊所的水平,有时甚至更低。
这本应该是一个改变世界的故事。一个年轻医生,用简单的观察和实验,找到了拯救无数生命的方法。他本应该被欢呼、被赞扬、被授予荣誉。但现实却截然不同。
被真理毁灭的人
塞麦尔维斯的发现,在当时的医学界引起了轩然大波。但不是因为赞扬,而是因为愤怒、嘲讽和排斥。
要理解为什么塞麦尔维斯会遭到如此强烈的反对,我们必须回到19世纪的医学观念。当时的医生们相信,疾病是由"瘴气"——一种存在于空气中的有害物质——引起的,或者是由体内的"失衡"造成的。他们根本无法接受一个简单的观念:医生们自己,就是疾病的传播者。
更糟糕的是,塞麦尔维斯的发现对当时的医学权威构成了直接的挑战。如果医生们承认塞麦尔维斯是对的,那就意味着他们多年来一直在杀死自己的病人。那些衣冠楚楚、受人尊敬的教授们,那些培养了无数学生的导师们,他们手上沾满的不是荣耀,而是鲜血。
维也纳总医院的产科主任克莱因教授是塞麦尔维斯最激烈的反对者之一。他拒绝接受塞麦尔维斯的理论,并尽其所能地压制和诋毁这位年轻的助理。在克莱因的影响下,塞麦尔维斯的合同在1849年到期后没有被续签——他被迫离开了维也纳。
塞麦尔维斯回到了家乡布达佩斯,在圣罗胡斯医院工作。在那里,他继续实践他的消毒方法,将医院的产褥热死亡率保持在极低的水平。但他的心始终无法平静——他知道,在维也纳、在巴黎、在伦敦、在世界各地的医院里,年轻的母亲们仍然在死去,而死因本可以被预防。
1861年,塞麦尔维斯终于出版了他的著作《产褥热的病因、概念和预防》。在书中,他详细记录了自己的观察、实验和结论。他写道:“只有上帝知道有多少病人因为我的缘故过早地进入了坟墓。我解剖过的尸体数量,很少有其他产科医生能与之相比。”
这本书没有得到应有的反响。大多数医学期刊拒绝发表关于他工作的文章,那些发表的则充满了嘲讽和质疑。塞麦尔维斯变得越来越愤怒和沮丧。他开始公开抨击那些拒绝接受他理论的医生,称他们为"不负责任的杀人犯"。他给欧洲各国的著名产科医生写信,言辞激烈地指责他们的无知和固执。
但世界仍然充耳不闻。
1865年,塞麦尔维斯的精神状态急剧恶化。他变得抑郁、焦虑、暴躁。7月,他被同事骗进了一家精神病院——据说是去参观,但一进门就被强行扣押。他试图逃跑,但被看守们殴打。两周后,他死于伤口感染引起的败血症——讽刺的是,这与那些死于产褥热的女性死因相同。他年仅47岁。
一个拯救了无数生命的人,就这样在疯狂和绝望中死去。他死的时候,没有意识到自己终有一天会被后人尊称为"母亲们的救星"。

19世纪的医学实验室,科学家们终于开始揭开细菌的秘密
看不见的杀手:链球菌的致命舞蹈
塞麦尔维斯发现的"尸体微粒",在今天我们知道了它的真面目——主要是A组β-溶血性链球菌(Group A Streptococcus,简称GAS),学名化脓性链球菌(Streptococcus pyogenes)。这是一种在显微镜下美丽却致命的生物,它的故事远比塞麦尔维斯所能想象的更加复杂和精妙。
在电子显微镜下,化脓性链球菌呈现出完美的球形,它们排列成链状,像一串串精致的珍珠。革兰氏染色后,它们呈现出蓝紫色——这是革兰氏阳性菌的特征。它们没有鞭毛,不能运动;没有芽孢,不能长期休眠;但它们拥有一种更加可怕的武器——对人类组织的惊人适应性和破坏力。
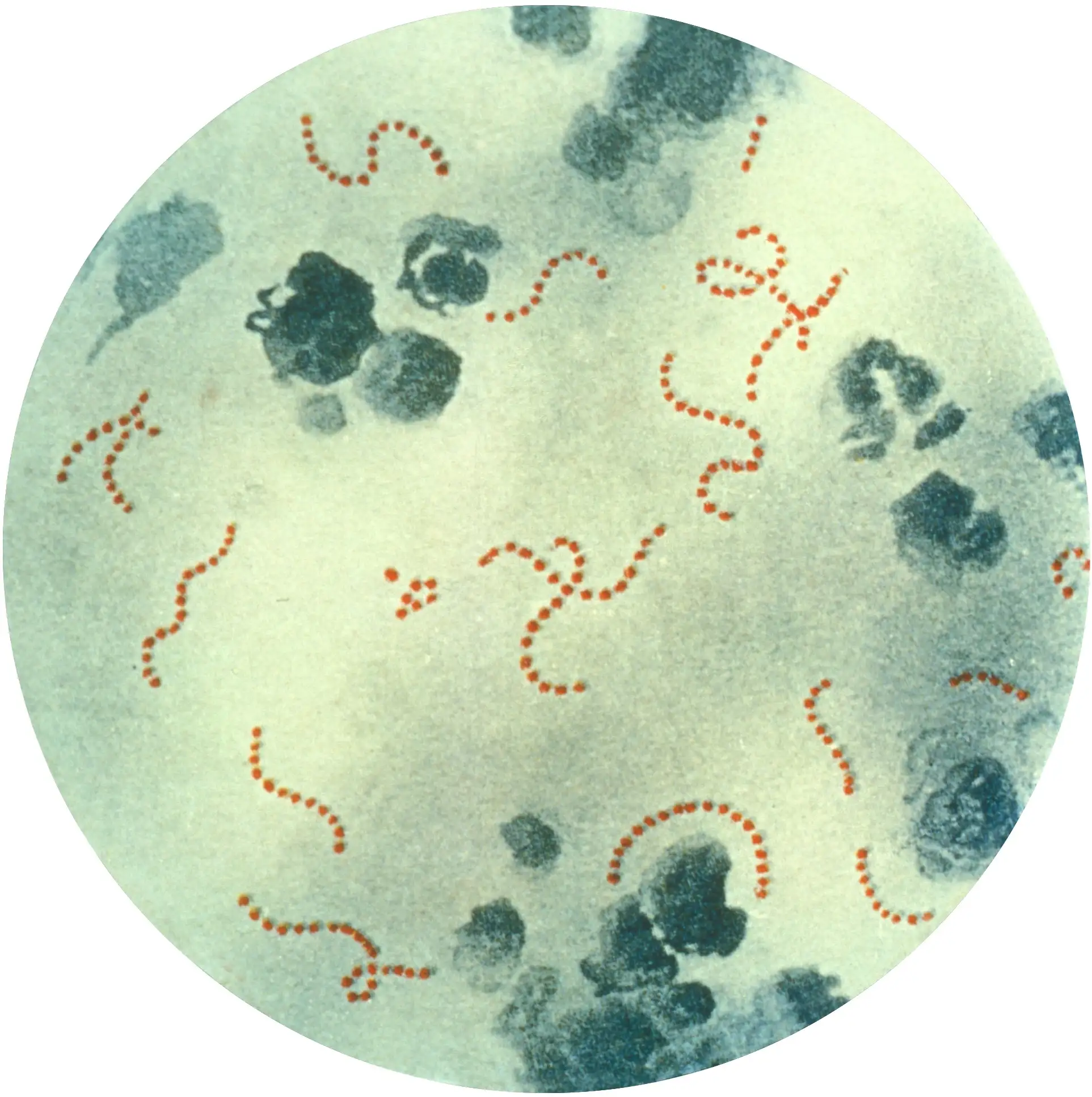
链球菌在显微镜下呈现出链状排列,这种看似无害的形态却蕴含着致命的力量
化脓性链球菌的致病性,来源于它精心打造的"武器库"。首先是M蛋白——这是链球菌最重要的毒力因子,它覆盖在细菌表面,像一件隐身斗篷,帮助细菌逃避人体免疫系统的吞噬细胞。M蛋白有超过200种血清型,每一种都能引起不同的免疫反应,这使得开发针对所有血清型的疫苗变得异常困难。
更可怕的是链球菌产生的一系列毒素。链球菌溶血素O和S能够溶解红细胞,破坏细胞膜,导致组织坏死。链球菌致热外毒素(SpeA、SpeB、SpeC等)则是一种超级抗原——它们能够绕过正常的免疫反应途径,直接激活大量的T细胞,导致细胞因子风暴。这就是为什么一些感染链球菌的患者会迅速发展成中毒性休克综合征:免疫系统不是在保护身体,而是在摧毁它。
当这些细菌进入产后女性的生殖道时,它们找到了一个几乎完美的入侵环境。分娩后的子宫是一个巨大的开放性伤口:胎盘剥离处充满了血窦和坏死组织,子宫内膜大面积剥落,宫颈口尚未完全闭合。这个环境温暖、潮湿、富含营养物质,是细菌繁殖的天堂。
细菌首先在子宫内膜表面定殖,然后迅速侵入更深的组织。它们利用自身的酶——如链激酶、透明质酸酶和链道酶——分解宿主的防御屏障。链激酶能够溶解血凝块,为细菌开辟通道;透明质酸酶能够分解结缔组织,让细菌更容易扩散;链道酶则能降解DNA,帮助细菌逃避免疫细胞的追捕。
感染一旦开始,就像野火一样蔓延。细菌可以从子宫内膜扩散到子宫肌层,形成子宫肌炎;然后继续向外扩展,感染输卵管和卵巢,导致输卵管卵巢脓肿;更严重的是,细菌可以侵入淋巴管和血管,引起盆腔血栓性静脉炎,甚至全身性败血症。
败血症——这是产褥热最可怕的结局。当细菌进入血液循环后,它们会在全身播散,引发一场免疫系统的"内战"。细胞因子风暴导致血管扩张、血压下降、器官功能衰竭。患者会经历剧烈的寒战、高热、意识模糊,最终可能死于多器官功能衰竭或感染性休克。
在19世纪,没有抗生素,没有静脉输液,没有重症监护室。一旦败血症开始,医生们能做的只有等待——等待患者自己恢复,或者等待死亡。而大多数时候,死亡来得更快。
免疫的陷阱:为什么产后女性如此脆弱
产褥热之所以如此致命,不仅因为链球菌本身的能力,还因为产后女性的免疫系统处于一种特殊的"脆弱状态"。这是一个生物学上的悖论:怀孕和分娩后,女性的身体经历着剧烈的免疫变化,这些变化本意是保护母亲和婴儿,却意外地成为了感染的帮凶。
在怀孕期间,母亲的免疫系统必须做出一个艰难的平衡:一方面要保护自己不受病原体的侵害,另一方面又不能攻击那个携带着父亲基因的胎儿——从免疫学的角度看,胎儿本质上是一个"半异体移植"。为了实现这种平衡,孕妇的免疫系统会发生一系列复杂的变化:某些免疫反应被抑制,某些免疫细胞重新分布,某些细胞因子的水平发生改变。
这种免疫调节在怀孕期间是必要的,但在分娩后却可能成为危险的源头。分娩过程本身是一个巨大的生理创伤,组织损伤、出血、胎盘剥离——所有这些都为细菌入侵打开了大门。同时,产后子宫需要迅速收缩、修复和恢复,这个过程需要精确调控的炎症反应。如果此时有细菌入侵,免疫系统的反应可能会过度或不足,导致感染失控。
更微妙的是,产后女性的生殖道经历着剧烈的环境变化。妊娠期间,宫颈被黏液栓封闭,形成一道天然屏障。分娩时,这道屏障被打破。产后,宫颈逐渐恢复闭合,但这个过程需要时间——通常是10到14天。在这段时间里,细菌可以自由地进入子宫腔。
产后恶露——由血液、黏液、子宫内膜碎片和细菌组成的分泌物——为细菌提供了丰富的营养物质。正常的恶露有轻微的腥味,但如果发生感染,恶露会变得浑浊、恶臭,这是细菌大量繁殖的标志。
研究还发现,产后女性的单核细胞和中性粒细胞的功能可能发生改变,导致对某些细菌的吞噬和杀灭能力下降。这可能是为什么产后女性更容易发生严重感染的原因之一。
在19世纪的医院里,这些生物学因素与糟糕的卫生条件相结合,创造了一场完美的灾难。医生们用未消毒的手将细菌带入产妇的生殖道,而这些产妇的免疫系统正处于最脆弱的状态。结果就是大规模的感染和死亡。

19世纪的医院走廊,承载着无数生与死的故事
先驱者的孤独:在塞麦尔维斯之前的声音
塞麦尔维斯并非第一个意识到产褥热具有传染性的人。在他之前,已经有一些敏锐的医生注意到了这个疾病的诡异模式,并试图发出警告。但他们的声音,就像塞麦尔维斯的一样,被那个时代的医学权威所淹没。
1795年,苏格兰阿伯丁的亚历山大·戈登医生出版了一本开创性的著作《阿伯丁流行性产褥热论》。在这本书中,他详细记录了1789年至1792年间阿伯丁地区产褥热的流行情况。戈登注意到一个令人震惊的模式:产褥热的病例似乎沿着助产士的工作路线传播。他写道:“这种疾病主要感染那些被某个特定助产士照顾的女性,而这些助产士之前照顾过患病的人。”
戈登进一步指出,医生和助产士可能是疾病的携带者。他写道:“我认为这种疾病是传染性的……我观察到,每次我出现在一个患病女性的床边,我自己就成为一个新的传染源。“他甚至建议,照顾过产褥热患者的医生应该在接触其他产妇之前仔细清洗和通风。
但戈登的发现被忽视了。他的书几乎无人问津,他的结论被认为是无稽之谈。几年后,他因照顾病人而感染伤寒去世,年仅47岁——与塞麦尔维斯去世时的年龄相同。
1843年,在大洋彼岸的美国,奥利弗·温德尔·霍姆斯——后来成为著名作家和诗人的那位——发表了一篇题为《产褥热的传染性》的论文。霍姆斯是美国哈佛大学的解剖学和生理学教授,他仔细研究了当时医学文献中关于产褥热的报告,得出结论:这种疾病可以通过医生从一位患者传播给另一位患者。
霍姆斯的建议比戈登更加明确和激进。他写道:“一个在执业过程中遇到一例产褥热的医生,应该被视为对下一位他照顾的产妇构成危险,除非经过几周的间隔。如果他连续遇到两例或更多病例,他应该暂停产科执业至少一个月,并仔细消毒自己和物品。”
霍姆斯的文章在美国医学界引起了激烈的争议。著名的费城产科医生查尔斯·梅格斯公开抨击霍姆斯的观点,称医生是产褥热的传播者是"对医学职业的侮辱”。梅格斯代表了当时大多数医生的态度:他们拒绝相信自己的双手可能是死亡的载体。
戈登、霍姆斯、塞麦尔维斯——这三个人,在不同的时间、不同的地点,独立地发现了同一个真相。但这个真相太过于刺痛医学界的自尊,以至于被反复否认、嘲笑和遗忘。直到一个更强大的声音出现——一个无法被否认的声音。
迟到的正义:巴斯德与细菌学的黎明
1879年,距离塞麦尔维斯去世已经14年。在巴黎,一位名叫路易·巴斯德的化学家正在研究一种奇怪的疾病——鸡霍乱。但他同时也对另一种疾病感兴趣:产褥热。
巴斯德不是一个医生,但他是一个天才的实验家。他已经证明了发酵是由微生物引起的,推翻了自然发生论,并发明了疫苗。现在,他想弄清楚是什么导致了产褥热。
巴斯德从一位死于产褥热的女性的血液中取样,在显微镜下观察。他看到了链状的球菌——他称之为"微生物”。他将这些微生物培养在体外,然后用培养物感染动物,成功地在动物身上复制了类似产褥热的症状。这证明了链球菌是产褥热的病原体。
巴斯德没有止步于此。他在巴黎医学科学院发表演讲,向那些仍然怀疑产褥热传染性的医生们展示他的发现。他指着自己的显微镜说:“先生们,这就是导致产褥热的微生物!它存在于医生的手上,存在于空气中,存在于产房的每一寸空间!”
1880年代,巴斯德的工作与约瑟夫·李斯特的防腐技术、罗伯特·科赫的细菌学方法一起,终于改变了医学界对感染的看法。塞麦尔维斯的理论被证明了——医生们的手确实是疾病的载体,洗手确实是预防感染的有效方法。
但这个正义来得太晚了。塞麦尔维斯早已不在人世。他的妻子在1870年也去世了,留下五个孤儿。他从未看到自己的工作被认可,从未听到医学界向他道歉。
今天,塞麦尔维斯被公认为"感染控制之父"。他的名字被刻在维也纳大学的门厅里,他的雕像矗立在布达佩斯的医院前,他的故事被写进了每一本医学史的教科书。但这些荣誉,对于一个在绝望中死去的人来说,又有什么意义呢?
现代战场:当幽灵再次苏醒
抗生素的发现,本应该是产褥热的终结。青霉素对化脓性链球菌有着强大的杀灭作用,及时的治疗可以挽救几乎所有患者的生命。在发达国家,产褥热的死亡率已经降至接近于零。
但这个幽灵并没有完全消失。它只是变得隐蔽了,更善于伪装了。
在发展中国家,产褥热仍然是孕产妇死亡的主要原因之一。世界卫生组织的数据显示,感染占全球孕产妇死亡的约11%,每年夺走近3万名女性的生命。在撒哈拉以南非洲和南亚,许多女性仍然在家分娩,由没有受过培训的传统助产士照顾,缺乏基本的卫生条件和抗生素。
即使在发达国家,产褥热也以另一种形式存在。剖宫产的普及带来了新的感染风险。手术切口、留置导尿管、住院时间的延长——所有这些都增加了细菌入侵的机会。一些研究显示,剖宫产后的感染率是阴道分娩的5到20倍。
更令人担忧的是,耐药性链球菌的出现。虽然化脓性链球菌目前对青霉素仍然敏感,但它对其他抗生素——如大环内酯类和四环素类——的耐药性正在增加。如果有一天,青霉素也失效了,我们可能要重新面对那个塞麦尔维斯时代的噩梦。
此外,现代医学对高危患者的救治能力提高,也带来了新的挑战。那些过去可能死于其他原因的女性——如患有心脏病、糖尿病或免疫系统疾病的孕妇——现在能够存活到分娩,但她们在产后更容易发生严重感染。
现代产褥热的临床表现也与过去有所不同。抗生素的使用改变了疾病的进程,使得症状变得更加不典型。一些患者可能只表现为低热或轻微的不适,容易被忽视。另一些患者则可能迅速发展成严重败血症,需要紧急的重症监护。
治疗现代产褥热需要多学科的协作。广谱抗生素是治疗的基础,通常需要覆盖革兰氏阳性菌、革兰氏阴性菌和厌氧菌。对于严重的病例,可能需要手术干预——清除感染的子宫组织,甚至切除子宫。对于感染性休克的患者,需要进入ICU进行液体复苏、血管活性药物支持和器官功能支持。
但最有效的武器仍然是预防。塞麦尔维斯的洗手理念,经过近两百年的发展,已经成为现代医院感染控制的基石。在分娩前,医生和助产士必须洗手、戴手套、穿无菌衣;产房必须保持清洁和消毒;手术器械必须经过严格的灭菌处理。
然而,即使在这件看似简单的事情上,人类仍然在不断犯错。研究表明,医务人员的洗手依从性仍然不理想,在某些医院甚至低于50%。我们似乎总是一次又一次地忘记那些曾经用鲜血换来的教训。
永恒的警示
产褥热的故事,是医学史上最令人心碎的篇章之一。它告诉我们,真理有时是如此残酷,以至于人们宁愿选择无知;它告诉我们,权威和自尊有时会成为真理的最大敌人;它告诉我们,即使是那些致力于拯救生命的人,也可能在无意中成为死亡的使者。
塞麦尔维斯的悲剧,不仅仅是一个人的悲剧,而是整个医学的悲剧。他的发现本可以拯救数百万人的生命,但因为傲慢和偏见,这些生命被白白浪费了。每当我们想起那些在19世纪医院的产房里死去的年轻母亲,每当我们想起她们留下的孤儿和破碎的家庭,我们都应该感到一种深深的悲哀和愤怒。
但这个故事也是一个关于希望的故事。它告诉我们,即使在最黑暗的时刻,真理终将胜利。戈登、霍姆斯、塞麦尔维斯、巴斯德——这些人的坚持和勇气,最终改变了医学的面貌,拯救了无数人的生命。他们证明了,一个人的声音,即使是孤独的、被嘲笑的、被压制的声音,也可以改变世界。
今天,当我们走进一家现代化的医院,看到医生们在接触每一位患者之前都认真洗手,看到手术室里严格的无菌操作规程,看到新生儿在母亲温暖的怀抱中睁开眼睛——我们应该记得,这一切的背后,是无数人用生命和眼泪换来的教训。
我们应该记得塞麦尔维斯。我们应该记得那些死去的母亲们。我们应该记得,医学不仅仅是科学和技术,更是对生命的敬畏和对真理的追求。只有当我们永远保持谦卑,永远不忘那些血的教训,我们才能确保那些悲剧不再重演。
洗手,这个简单的动作,花了人类几百年才学会。而学会保持这种谦卑,可能需要更长的时间。
参考资料:
-
Semmelweis, I. (1861). Die Ätiologie, der Begriff und die Prophylaxis des Kindbettfiebers. [Etiology, Concept and Prophylaxis of Childbed Fever]
-
Carter, K. C. (1983). The Etiology, Concept and Prophylaxis of Childbed Fever. University of Wisconsin Press.
-
Nuland, S. B. (2003). The Doctors’ Plague: Germs, Childbed Fever, and the Strange Story of Ignác Semmelweis. W. W. Norton & Company.
-
Loudon, I. (2000). The Tragedy of Childbed Fever. Oxford University Press.
-
Gordon, A. (1795). A Treatise on the Epidemic Puerperal Fever of Aberdeen. London.
-
Holmes, O. W. (1843). The Contagiousness of Puerperal Fever. New England Quarterly Journal of Medicine and Surgery.
-
Pasteur, L. (1879). Discussion sur la fièvre puerpérale. Bulletin de l’Académie de Médecine.
-
Walker, G. J. et al. (2023). Pregnancy-related Group A Streptococcal Infections. Acta Obstetricia et Gynecologica Scandinavica.
-
WHO (2023). Maternal Mortality Fact Sheet. World Health Organization.
-
Barnett, T. C. et al. (2015). Streptococcal toxins: role in pathogenesis and disease. Cellular Microbiology.
-
Cunningham, F. G. et al. (2014). Williams Obstetrics. McGraw-Hill Education.
-
Creighton, C. (1894). A History of Epidemics in Britain. Cambridge University Press.
-
Hodge, H. L. (1854). The Principles and Practice of Obstetrics. Blanchard and Lea.
-
Meigs, C. D. (1854). On the Nature, Signs, and Treatment of Childbed Fevers. Blanchard and Lea.
-
Pew, W. (2024). Global Burden of Maternal Sepsis. The Lancet Global Health.