一场致命的误判
1884年,法国医生拉斯克留下了一句流传至今的医学警句:“风湿热舔舐关节,却咬噬心脏。“这句看似简单的比喻,揭示了人类与一种古老疾病之间长达数个世纪的纠葛。一个原本只是喉咙痛的孩子,在几周后可能突然出现关节疼痛、皮肤红斑、不自主的舞蹈样动作,更可怕的是,他们的心脏瓣膜可能正在遭受永久性的损害。而这一切的罪魁祸首,并非某种罕见的瘟疫,而是一种随处可见的细菌——A组链球菌。
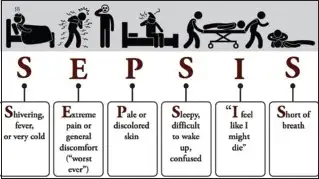
风湿热是人类历史上最令人困惑的疾病之一。它的症状如此多样,从关节肿痛到心脏炎症,从皮肤红斑到神经系统紊乱,以至于在很长一段时间里,医生们甚至无法确定这是一种疾病还是多种疾病的组合。更诡异的是,这种疾病似乎总是与咽喉感染如影随形——一个孩子先是被诊断出"链球菌咽炎”,经过抗生素治疗后症状消失,家人以为万事大吉,却在两三周后发现孩子开始出现奇怪的症状。这种延迟出现的特性,让风湿热成为医学史上最难以捉摸的谜题之一。
在20世纪初,风湿热是美国5至20岁人群的首要死亡原因,仅次于结核病。在抗生素问世之前,成千上万的儿童因风湿热导致的心脏瓣膜损伤而终身残疾,或在成年后死于心力衰竭。即使在今天,风湿热仍然是全球最常见的获得性心脏病病因,影响着超过1500万人,每年造成超过30万人死亡。然而,大多数发达国家的人们已经对这种疾病感到陌生,这本身就是现代医学最伟大的成就之一。
古老的诅咒
风湿热的故事可以追溯到人类文明的黎明时期。在古代医学文献中,我们已经能够找到对风湿热症状的描述,尽管当时的医生并不知道这些症状来自同一种疾病。古希腊医学之父希波克拉底在公元前5世纪的著作中描述了一种"游走性关节炎”,患者关节疼痛会从一个关节转移到另一个关节,这正是风湿热的典型症状之一。

然而,在很长一段历史时期里,人类对疾病的理解被"瘴气理论"所主导。医生们相信,许多致命疾病是由"糟糕的空气"引起的,这些被污染的空气可能来自腐烂的有机物、沼泽或城市贫民区。9世纪,阿拔斯王朝的哈里发穆塔迪德请求伟大的穆斯林医生拉齐在巴格达选择医院的建设地点。拉齐在城市的各个区域悬挂肉块,选择了肉块腐烂最慢的地方——那里被认为有"最好的空气"。
直到16世纪,意大利医生吉罗拉莫·弗拉卡斯托罗才提出了革命性的"传染理论"。他在1546年提出,流行病是由可传播的微小颗粒或"孢子"引起的,这些颗粒可以通过直接或间接接触传播,甚至可以在没有接触的情况下跨越长距离传播。这就是后来"细菌理论"的雏形,但当时科学证据的积累十分缓慢,瘴气理论在科学家和医生中仍然占据主导地位。
路易·巴斯德和罗伯特·科赫的工作为细菌致病提供了令人信服的证据。到了19世纪——细菌学的黄金时代——许多病原体被鉴定出来。显微镜技术的改进使几代微生物学家得以深入研究这个以前看不见的致病生物世界。
圣维特斯的舞蹈
风湿热最神秘的症状之一是一种被称为"舞蹈病"的神经系统疾病。患者会出现不由自主的抽搐和扭动,四肢不受控制地舞动,面部表情扭曲怪异。在中世纪,这种病症被认为是神灵附体或恶魔诅咒的表现。在中欧,患者会前往圣维特斯的教堂祈祷,希望得到治愈,因此这种疾病被称为"圣维特斯舞蹈"。
1685年,英国医生托马斯·西登汉首次将这种急性游走性多关节炎作为一种独立的临床实体加以识别。西登汉被誉为英国临床医学和流行病学的奠基人,他的著作《医学观察》成为两个世纪以来的医学教科书,他被称为"英国的希波克拉底"。他注意到这种疾病"主要袭击年轻和强壮的人",与痛风不同。一年后,他描述了"圣维特斯舞蹈",即现在所说的"西登汉舞蹈病"。
西登汉对舞蹈病的描述至今仍被认为是经典:“患者能够抑制这些动作一段时间,但此后,他将以更大的强度恢复它们……他可以坐着,但不能安静地坐着……如果他要喝东西,他必须在杯子离嘴还有一段距离的时候就伸手去抓,因为他不能确定杯子会在哪里,或者他的手什么时候会碰到杯子……而且,尽管他能保持杯子足够稳定以防止泼洒,但他无法将杯子送到嘴里,因为他的手被抽搐所占据……”
这种描述不仅生动地记录了舞蹈病的症状,也反映了西登汉作为一位敏锐的临床观察者的才华。他注意到舞蹈病与风湿热的其他症状——特别是关节炎——之间存在某种联系,但他无法解释这种联系的本质。
心脏的伤痕
1797年,苏格兰出生的医生和病理学家马修·贝利在尸检中注意到,曾患急性风湿病的患者心脏瓣膜有增厚现象。四年后,苏格兰裔美国医生威廉·查尔斯·威尔斯发表了一系列16例"心脏风湿病"病例,并补充描述了皮下结节。然而,结节的出现很大程度上被忽视,直到英国皇家医师托马斯·巴洛于1881年发表了全面的研究。
风湿性心脏病的诊断从脉搏、呼吸和胸部触诊的异常,结合发热和关节疼痛的存在或近期病史,直到1818年法国医生、听诊器发明者勒内·拉埃内克引入听诊。拉埃内克描述了由二尖瓣畸形引起的杂音。几年后,1835年,英国医生詹姆斯·霍普描述了起源于其他瓣膜的杂音,并得出结论:风湿热是最常见的原因。
法国医生让-巴蒂斯特·布约很快证实了这一观点。布约对"心音"进行了研究,以提供风湿病与心脏病之间的相关性而闻名,法国医学词典仍将急性风湿性心脏炎称为"布约病"。
“阿绍夫小体”,这种被认为是风湿性心脏炎病理特征的心肌肉芽肿,早在1883年就被发现,但直到1904年才由德国医生和病理学家路德维希·阿绍夫明确描述。阿绍夫小体是风湿热在心脏组织中留下的独特印记,由淋巴细胞、巨噬细胞和异形的阿绍夫细胞组成,它们聚集在心肌间质中,特别是在左心房的心内膜下。这些肉芽肿的存在,成为风湿热心脏受累的确凿病理证据。
细菌学的突破
1874年,维也纳外科医生特奥多尔·比尔罗特首次鉴定并命名了链球菌——这种引起咽炎并进而导致风湿热的细菌。比尔罗特当时正在研究风湿热。除了咽炎,人们发现链球菌还可以引起猩红热、脓疱疮、中毒性休克综合征、蜂窝织炎和链球菌坏死性筋膜炎(食肉病)。
随着其他链球菌的鉴定,人们发现某些种类是致病的,而另一些则是有益的。1918年,不同种类的链球菌被分为两组。A组链球菌,包括化脓性链球菌,是人类特有的,可引起人类疾病,包括咽炎。B组链球菌可引起新生儿血液感染、肺炎和脑膜炎。成年人也可能感染B组链球菌,特别是老年人和已有健康问题的人。B组链球菌在成年人中可引起尿路感染、血液感染、皮肤感染和肺炎。
然而,A组链球菌与风湿热之间的确切联系,直到20世纪中叶才被完全理解。关键在于时间——风湿热从不立即跟随链球菌感染出现。典型的模式是:一个孩子感染链球菌咽炎,经过治疗或自愈后,症状消失。两到三周后,风湿热的症状开始出现。这种延迟使得早期医生难以将两者联系起来。
1930年,科学家们发现,风湿热患者的血液中含有高水平的抗链球菌溶血素O抗体(ASO),这证明了先前的链球菌感染。这一发现成为诊断风湿热的重要实验室指标。但更深层的问题仍然存在:为什么一种喉咙感染会导致心脏损伤?
分子模拟的谜团
风湿热的致病机制是医学史上最引人入胜的侦探故事之一。答案在于一个被称为"分子模拟"的概念。这是免疫系统中一种令人不安的现象:病原体表面的一些分子与人体自身的组织极为相似,以至于免疫系统在攻击病原体的同时,也会攻击自己的身体。

A组链球菌的M蛋白是这个故事的关键角色。M蛋白是一种α-螺旋卷曲结构,伸出在细菌表面,形成密集的毛状外层。这种蛋白质帮助细菌逃避宿主的免疫系统,是链球菌最重要的毒力因子之一。然而,M蛋白的某些区域与人体的心肌蛋白——特别是心肌肌球蛋白——具有惊人的结构相似性。
当免疫系统产生抗体攻击链球菌M蛋白时,这些抗体也会"误认"心肌蛋白为敌人。这种"交叉反应"导致抗体和免疫细胞攻击心脏组织,特别是心脏瓣膜。风湿热患者的心脏瓣膜中可以观察到淋巴细胞和巨噬细胞的浸润,这是自身免疫攻击的直接证据。
更精确地说,研究表明,针对A组链球菌碳水化合物抗原N-乙酰-β-D-氨基葡萄糖的抗体,也能与人体心脏瓣膜表面的层粘连蛋白发生交叉反应。瓣膜内皮是淋巴细胞外渗进入瓣膜的浸润部位。一旦瓣膜内皮被激活,胶原蛋白暴露,瓣膜可能会持续受到抗胶原蛋白抗体的损害。
有趣的是,并非所有的A组链球菌都能引起风湿热。只有特定的"风湿原性"菌株才具有导致风湿热的M蛋白类型。这解释了为什么大多数链球菌感染不会导致风湿热,以及为什么风湿热在某些地区比其他地区更常见。
琼斯标准的诞生
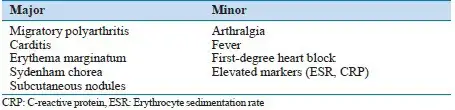
由于风湿热没有单一的确诊性临床症状或实验室检测,诊断一直是临床医生面临的挑战。1944年,T.达克特·琼斯——他在波士顿好撒玛利亚人医院担任风湿热和风湿性心脏病研究主任20年——首次建立了诊断标准。这些被称为"琼斯标准"的标准,在50多年里一直是急性风湿热诊断的基准。

琼斯标准将临床表现分为主要标准和次要标准。主要标准包括:心脏炎、多关节炎、舞蹈病、环形红斑和皮下结节。次要标准包括:发热、关节痛、既往风湿热或风湿性心脏病史、血沉升高或C反应蛋白阳性、心电图PR间期延长。诊断急性风湿热需要存在两个主要标准,或一个主要标准加两个次要标准,加上近期链球菌感染的证据。
琼斯标准的制定是风湿热诊断史上的里程碑。它不仅为临床医生提供了统一的诊断框架,也为流行病学研究和临床试验奠定了基础。然而,随着对风湿热认识的深入和医学技术的发展,琼斯标准也在不断更新。
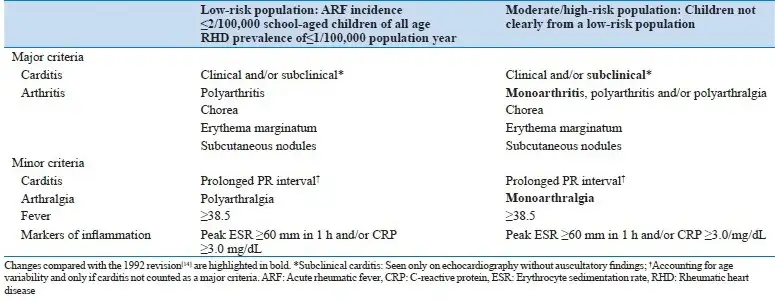
2015年,美国心脏协会修订了琼斯标准,纳入了新技术如多普勒超声心动图,以及对疾病流行病学的新认识。修订后的指南考虑了人群内的风险,提供了两条独立的诊断路径,优先考虑低风险人群的特异性和中高风险人群的敏感性。超声心动图现在被推荐用于所有疑似或确诊急性风湿热的患者,亚临床心脏炎可以在所有人群中满足急性风湿热的主要标准。
超声心动图的革命
多普勒超声心动图在风湿热中的价值在于它能够检测亚临床心脏炎。由于心脏炎可能导致急性心力衰竭和慢性瓣膜病,它是急性风湿热中最严重的主要发现。临床心脏炎定义为与主动脉瓣或二尖瓣关闭不全一致的杂音。
多普勒超声心动图已被证明可以在我们耳朵听到杂音之前检测到这种瓣膜病变。这种现象被称为亚临床心脏炎。许多研究表明,急性风湿热患者中亚临床心脏炎的患病率相当高。一项2007年的荟萃分析包括来自五大洲的23项研究,表明急性风湿热患者亚临床心脏炎的加权汇总患病率为16.8%,其中44.7%的患者瓣膜受累随时间恶化。
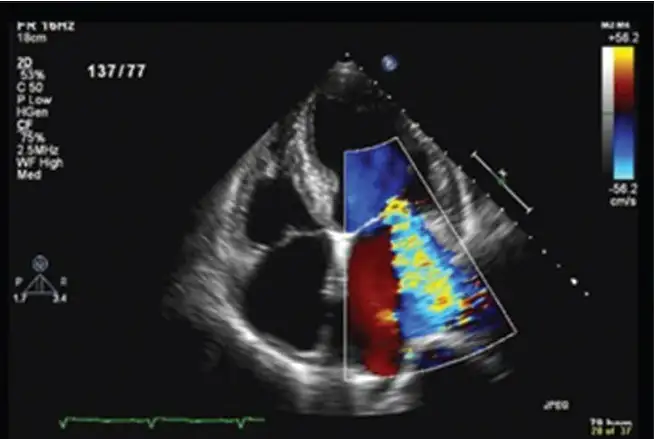
超声心动图筛查的意义是深远的。一项研究表明,如果仅依赖临床诊断,大约90%的超声心动图检测到的病例会被漏诊。这些病例不能仅仅因为超声心动图筛查被认为太昂贵而被漏诊和不治疗,并面临风湿热复发的风险。需要更便宜的超声心动图筛查模式。也许,使用大学毕业生作为筛查人员太昂贵了。也许,了解心脏解剖学的高中毕业生可以被使用。这种模式将大大降低超声心动图筛查的成本。手持式心脏超声设备的价格已大幅下降。
急性风湿热和随之而来的风湿性心脏病在中低收入国家仍然极其常见,具有社会、经济和医学后果。在确诊为风湿性心脏病证据的儿童中进行基于每月青霉素注射的二级预防,已被证明是减少风湿性心脏病负担最有效和最具成本效益的策略。因此,早期检测对于减少风湿性心脏病的负担是必要的。
青霉素的奇迹
1942年3月,美国康涅狄格州纽黑文医院收治了一名33岁的女性患者,她患有危及生命的链球菌感染。她因分娩而患上链球菌败血症,已经神志不清,体温高达近107华氏度(41.6摄氏度)。磺胺类药物、输血和手术治疗都无效。作为最后手段,医生给她注射了少量一种名为青霉素的实验性药物。
她的住院病历现保存在史密森尼学会,显示体温一夜之间急剧下降;到第二天,她不再神志不清。她存活下来,结婚、抚养家庭,并见到了发现青霉素的科学家亚历山大·弗莱明爵士。患者于1999年6月去世,享年90岁。
青霉素的发现彻底改变了风湿热的治疗。它使医生能够治疗曾经严重和危及生命的疾病,如细菌性心内膜炎、脑膜炎、肺炎球菌性肺炎、淋病和梅毒。医生终于拥有了一种可以完全治愈患者致命传染病的工具。
青霉素用于治疗A组链球菌咽炎(一级预防)以及在有风湿热病史的人群中每3-4周注射苄星青霉素G多年以预防复发(二级预防),仍然是控制风湿热的方法。二级预防已被证明具有成本效益,即使在最贫穷的国家也是可行的,世卫组织已倡导和协调这一策略,但专家表示大多数发展中国家仍然没有有效的二级预防计划。
值得庆幸的是,A组链球菌仍然对青霉素敏感,但人们担心未来会出现耐药性。如果链球菌对青霉素产生耐药性,风湿热的预防将面临严峻挑战。
舞蹈病的神经科学
风湿热最神秘的症状——舞蹈病,在现代神经科学中获得了新的理解。研究发现,风湿热患者产生的抗体不仅攻击心脏,还能攻击大脑。
人单克隆抗体研究表明,来自西登汉舞蹈病的抗体与A组链球菌碳水化合物抗原N-乙酰-β-D-氨基葡萄糖以及脑抗原溶神经节苷脂和微管蛋白发生交叉反应。这些抗体能够激活人类神经元细胞中的钙调蛋白依赖性蛋白激酶II,并导致多巴胺从人类神经元细胞系释放增加。
更具体地说,研究发现舞蹈病患者产生的抗体靶向大脑中的多巴胺D1和D2受体。这些抗体引起神经元信号传导的变化,导致运动控制障碍。这一发现不仅解释了舞蹈病的症状,也为治疗提供了新的方向——免疫调节治疗如血浆置换已被证明可以改善症状。
在20世纪90年代,一种被称为PANDAS(链球菌相关儿童自身免疫性神经精神疾病)的新型疾病谱系被描述。这些儿童在链球菌感染后突然出现抽动或强迫症状,与西登汉舞蹈病相似,但不完全相同。这一发现将风湿热与更广泛的神经精神疾病联系起来,开辟了自身免疫性神经精神疾病研究的新领域。
全球健康的不平等
尽管发达国家的风湿热发病率已大幅下降,但它仍然是发展中国家年轻人发病和死亡的主要原因。据世界卫生组织估计,全球有超过1500万风湿性心脏病病例,每年新增28.2万例,死亡23.3万人。
这种疾病分布的极端不平等,反映在医学文献中一个令人心痛的描述:风湿热是"贫困病"。过度拥挤、住房条件差、营养不良和缺乏医疗保健,是这种疾病在发展中国家持续存在的原因。
在南亚和撒哈拉以南非洲,风湿性心脏病的发病率是发达国家的数百倍。在澳大利亚的原住民社区,风湿热的发病率是该国其他地区的数百倍。这些数字背后,是无数年轻人因可预防的疾病而丧失劳动能力甚至生命的悲剧。
发达国家应该从中学习。这些富裕国家使用青霉素进行一级预防,但专家表示,大部分发病率的下降归因于生活条件的改善,这导致过度拥挤减少和卫生条件改善,从而减少了A组链球菌的传播。
疫苗的希望
能够预防风湿热的疫苗是最理想的解决方案,目前有多种疫苗正在开发中。据预测,安全有效的疫苗可能在一二十年内可用。
A组链球菌疫苗的开发面临着独特的挑战。由于M蛋白的类型超过200种,不同地区的流行菌株不同,疫苗必须覆盖多种M蛋白类型或针对保守区域。此外,疫苗设计必须避免诱导与人体组织的交叉反应,否则可能反而引起风湿热。
目前正在开发的疫苗策略包括:基于多价M蛋白的疫苗,覆盖最常见的血清型;针对M蛋白保守区域的疫苗;以及基于其他链球菌抗原的疫苗。一些候选疫苗已经进入临床试验阶段,初步结果显示出良好的安全性和免疫原性。
在那之前,每个发展中国家都应该有实施二级预防的策略。风湿热值得在世界贫困地区得到预防,以减轻风湿性心脏病的负担。这不仅是医学问题,也是社会正义问题。
心脏瓣膜的修复之路
对于那些已经发展为风湿性心脏病的患者,现代医学提供了多种治疗选择。轻度瓣膜病变可以通过药物治疗和定期监测进行管理。然而,严重的瓣膜损伤可能需要手术干预。
二尖瓣狭窄是风湿性心脏病最常见的表现。当二尖瓣因瘢痕形成而变得狭窄时,血液从左心房流向左心室受阻,导致左心房压力升高、肺循环淤血,最终发展为心力衰竭。
经皮二尖瓣球囊成形术是一种微创治疗方法,通过导管将球囊送入狭窄的二尖瓣,扩张瓣口。这种方法创伤小、恢复快,适用于瓣膜条件合适的患者。然而,对于瓣膜严重钙化或合并关闭不全的患者,外科手术仍是首选。
瓣膜置换手术可以挽救生命,但也带来新的挑战。机械瓣膜耐用但需要终身抗凝,生物瓣膜不需要抗凝但寿命有限。对于年轻的风湿性心脏病患者,这些选择涉及复杂的医学和生活考量。
消失的梦魇
在发达国家,风湿热已经成为一种罕见的疾病。19世纪的医生们可能无法想象,那个曾经让无数家庭陷入悲伤的疾病,如今在许多地区几乎消失。这是现代医学和公共卫生的胜利。
然而,这个胜利并不完整。在世界的许多角落,风湿热仍然在吞噬着年轻人的心脏。一个简单的喉咙感染,如果没有得到适当的治疗,仍然可能演变为终身的心脏疾病。这是医学进步最令人矛盾的地方:我们拥有预防风湿热的工具,但不是所有人都能获得它。
风湿热的故事,从古老的瘴气理论到分子模拟的现代理解,从西登汉的临床观察到琼斯诊断标准的制定,从青霉素的奇迹到疫苗的希望,是人类与疾病斗争的缩影。它提醒我们,医学的进步不仅在于发现新的治疗方法,还在于确保这些方法能够惠及每一个人。
当我们回顾风湿热的历史,我们看到的是人类智慧的轨迹——从困惑到理解,从无助到有能力。但当我们审视风湿热的现状,我们看到的是人类良知的考验——我们是否有决心让这个故事有一个真正圆满的结局?
参考文献
[1] Bland EF. Rheumatic fever: The way it was. Circulation. 1987;76:1190-1195.
[2] Carapetis JR, Steer AC, Mulholland EK, Weber M. The global burden of group A streptococcal diseases. Lancet Infect Dis. 2005;5:685-694.
[3] Gewitz MH, et al. Revision of the Jones Criteria for the diagnosis of acute rheumatic fever in the era of Doppler echocardiography. Circulation. 2015;131:1806-1818.
[4] Cunningham MW. Rheumatic Fever, Autoimmunity and Molecular Mimicry: The Streptococcal Connection. Int J Mol Sci. 2015;16:24707-24725.
[5] Marijon E, et al. Prevalence of rheumatic heart disease detected by echocardiographic screening. N Engl J Med. 2007;357:470-476.
[6] Seckeler MD, Hoke TR. The worldwide epidemiology of acute rheumatic fever and rheumatic heart disease. Clin Epidemiol. 2011;3:67-84.
[7] Carapetis JR. Rheumatic heart disease in developing countries. N Engl J Med. 2007;357:439-441.
[8] World Health Organization. Global Atlas on Cardiovascular Disease Prevention and Control. Geneva: WHO, 2011.
[9] Murphy GE. The evolution of our knowledge of rheumatic fever. Bull Hist Med. 1943;14:123-147.
[10] Jones TD. The diagnosis of rheumatic fever. JAMA. 1944;126:481-484.
[11] Guideline for the diagnosis of rheumatic fever: Jones Criteria, 1992 update. JAMA. 1992;268:2069-2073.
[12] Roberts S, et al. Pathogenic mechanisms in rheumatic carditis: focus on valvular endothelium. J Infect Dis. 2001;183:507-511.
[13] Kirvan CA, et al. Mimicry and autoantibody-mediated neuronal cell signaling in Sydenham chorea. Nat Med. 2003;9:914-920.
[14] Beaton A, Carapetis J. The 2015 revision of the Jones criteria for the diagnosis of acute rheumatic fever: Implications for practice in low-income and middle-income countries. Heart Asia. 2015;7:7-11.