1558年,一位名叫鲁姆勒(Rumler)的医生在解剖一具癫痫患者的遗体时,发现了附着在脑膜上的透明囊泡。那些充满液体的微小囊体静静地躺在人类最神圣的器官表面,如同来自另一个世界的入侵者。没有人知道它们是什么,也没有人理解它们从何而来。这位医生只是忠实地记录下了自己的发现,然后将其埋入了医学史的字里行间。
在那之后的几个世纪里,类似的发现不断出现。1675年,帕拉诺卢斯(Paranolus)在一位长期癫痫发作的牧师大脑胼胝体中发现了同样的囊泡。与此同时,沃顿(Wharton)在一名士兵的肌肉中找到了类似的囊肿。这些零散的观察像黑暗中闪烁的微光,却始终无法照亮疾病的全貌。没有人意识到,这些分散在不同组织中的囊泡,实际上指向同一个隐秘的敌人——一个后来被命名为猪肉绦虫的古老寄生虫。
这个敌人与人类的纠葛可以追溯到更加遥远的年代。公元前1500年的埃伯斯纸草书中已经出现了绦虫的描述,而考古学家在古埃及木乃伊的肠道和胃中发现了猪肉绦虫的虫卵和囊尾蚴。古希腊人对这种疾病并不陌生,阿里斯托芬在公元前424年的喜剧《骑士》中,就让一个奴隶检查某人的舌头"看看他是否有痘疹"——这很可能是对猪囊尾蚴病的早期观察。亚里士多德在他的《动物志》中描述了猪肌肉中类似冰雹的囊泡,并敏锐地注意到哺乳期的猪不会患病。这种观察暗示了某种传染途径,却距离真相还有千年的路程。
有趣的是,古希腊人认为猪是不洁的动物,这种观念很可能影响了伊斯兰教创始人穆罕默德在《古兰经》中禁止食用猪肉的决定。尽管宗教禁忌的初衷可能并非疾病预防,但它确实在无意中阻断了猪肉绦虫传播链条的关键一环。在这个意义上,古老的饮食禁忌成为了一种原始但有效的公共卫生措施。
然而,将绦虫病、人类囊尾蚴病和癫痫联系起来的认知,花费了人类近两千年的时间。有学者认为,尤利乌斯·凯撒在访问埃及一年后开始出现的癫痫发作,可能与囊尾蚴病有关。这一推测并非毫无根据——古埃及正是猪肉绦虫流行的地区,而成年后发病的癫痫确实可能与脑部结构性病变相关。
揭开这个疾病真相的关键转折出现在19世纪。1792年,秘鲁医生、记者和政治家伊波利托·乌纳努埃(Hipólito Unanue)在《秘鲁信使报》上发表了一个案例:一名患有绦虫病的士兵在全身性癫痫发作后死亡。这很可能是医学史上首次有人记录下绦虫病和神经囊尾蚴病同时出现在同一个人身上。乌纳努埃的观察虽然未能完全解释其中的因果关联,却为后来的研究者指明了方向。
真正确立疾病本质的工作由德国病理学家完成。他们发现了猪肉绦虫成虫的头节与囊尾蚴头节之间的形态学相似性。1855年,屈兴迈斯特(Küchenmeister)进行了一项在今天看来极不人道的实验:他将从刚宰杀的猪身上获得的囊尾蚴混入汤中,喂食给一名死刑犯。在随后的尸检中,他在死者的十二指肠中发现了一条"紧紧附着在黏膜上的小绦虫",以及另外九条绦虫,其中一条具有猪肉绦虫典型的双排小钩冠。这个实验虽然提供了关键证据,却因其伦理问题而备受争议。
19世纪后半叶,比利时和德国的科学家完成了猪肉绦虫生命周期的定义工作。他们证明了人类排出的绦虫卵喂给猪后,猪会患上囊尾蚴病;而尝试感染其他动物的失败尝试则证实了猪肉绦虫的主要宿主是人类和猪。1933年,日本科学家吉野(Yoshino)甚至在自己身上感染猪肉绦虫囊尾蚴,以研究这种绦虫的生命周期。这种近乎疯狂的自我实验精神,在医学史上并不罕见,却始终令人惊叹。
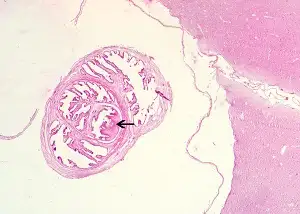
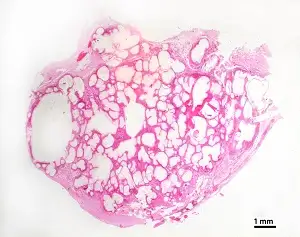
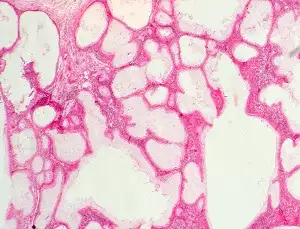
要理解这个敌人如何入侵人类大脑,我们需要首先认识它的生物学本质。猪肉绦虫是一种属于扁形动物门的寄生虫,其成年形态可以长到2至7米,由约800至1000个节片组成。它的头部被称为头节,装备着四个吸盘和两圈共22至32个小钩——这些武器使其能够牢牢地附着在小肠黏膜上。头节之下是短小的颈部,从这里不断产生新的节片,形成长长的链状身体。
每个节片都是一个相对独立的生殖单元。成熟的节片内充满了受精卵,当节片从虫体末端脱落并随粪便排出时,每个节片可以携带多达5万个虫卵。这些虫卵对环境有很强的抵抗力,可以在土壤中存活数月之久。当猪或人类吞食了这些虫卵,真正的噩梦才开始。
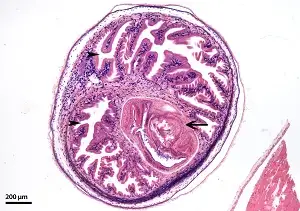
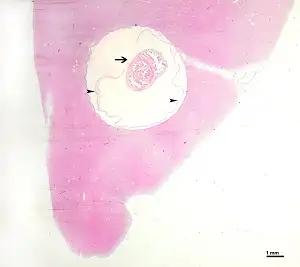
虫卵在十二指肠中孵化,释放出六钩蚴。这些微小的幼虫穿透肠壁,进入血液循环,然后被输送到身体的各个组织和器官。它们偏爱肌肉、皮下组织、眼睛和中枢神经系统。在大约60至70天内,六钩蚴发育成囊尾蚴——一种充满液体的囊状结构,其内包含一个内陷的头节。
当囊尾蚴定居在大脑中时,它们就造成了神经囊尾蚴病。这是囊尾蚴病最严重的形式,也是全球最常见的寄生虫性神经系统感染。根据世界卫生组织的数据,神经囊尾蚴病在流行地区导致了约30%的癫痫病例。在拉丁美洲、撒哈拉以南非洲和亚洲的部分地区,这个数字甚至更高。
猪肉绦虫的生命周期极其精巧,涉及两个宿主。人类是唯一的终宿主,成虫寄生在人的小肠中。猪是自然的中间宿主,当猪吃下被人类粪便污染的食物或水时,虫卵在其体内发育成囊尾蚴。当人类食用未煮熟的含有囊尾蚴的猪肉时,囊尾蚴在人的小肠中翻出头节,发育成成虫,完成一个完整的生命周期。
然而,神经囊尾蚴病的发生并不需要食用受感染的猪肉。这种疾病源于人类意外地成为中间宿主——当我们吞食了猪肉绦虫的虫卵时。这些虫卵可能来自被污染的食物或水,也可能来自另一个感染者的粪便,甚至是患者自己的手指(当卫生习惯不良时)。一个携带成虫的人可能通过粪口途径自我感染,这种情况被称为内源性自身感染。
这就是为什么神经囊尾蚴病可以发生在不吃猪肉的人群中——只要有猪肉绦虫的携带者存在,虫卵就可能通过被污染的食物、水或人际接触传播。1980年代,纽约市一个正统犹太社区爆发神经囊尾蚴病,调查发现感染源来自几名来自拉丁美洲的家政工人,她们是猪肉绦虫的无症状携带者。这个案例揭示了这种疾病在全球化的现代世界中如何跨越文化和地理的界限。
当囊尾蚴进入大脑后,它们通常会经历四个阶段的演变。第一阶段是囊泡期,此时的囊尾蚴是活的,囊壁薄而透明,内部液体清澈如脑脊液。在这个阶段,宿主的免疫系统与寄生虫之间存在一种奇妙的相对和平——囊尾蚴通过多种机制逃避宿主的免疫攻击,包括产生免疫抑制分子和模拟宿主组织。许多人在这个阶段完全没有症状,甚至可能不知道自己的大脑中住着这些"异客"。
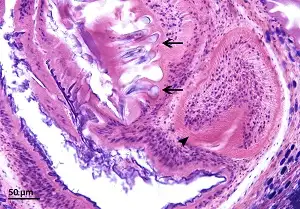
第二阶段是胶样囊泡期。当囊尾蚴开始死亡时,囊壁变得不透明,内部液体变得浑浊。这个阶段是炎症反应最剧烈的时期,因为死亡的寄生虫释放出大量抗原,激活宿主的免疫系统。大脑中会出现明显的水肿,这往往也是症状首次出现的时刻。癫痫发作是最常见的表现,但患者也可能出现头痛、恶心、呕吐等颅内压增高的症状。
第三阶段是颗粒结节期。囊尾蚴进一步退化,囊壁变厚并开始收缩,周围形成肉芽肿。炎症反应逐渐减轻,但在这个阶段,囊肿可能仍然会引起癫痫发作。第四阶段是钙化结节期,死亡的囊尾蚴最终钙化,形成永久性的瘢痕。即使在这个阶段,钙化的病灶仍然可能引发癫痫。
神经囊尾蚴病的临床表现极其多样,这取决于多个因素:囊肿的数量、位置、发育阶段以及宿主的免疫反应强度。当囊肿位于脑实质内时,癫痫是最常见的症状。当囊肿位于脑室或蛛网膜下腔时,可能引起脑积水或颅内压增高。一种罕见的变异形式被称为"葡萄状囊尾蚴病",囊肿异常增大、多叶且聚集在一起,通常缺乏头节,主要发生在脑室外部位,预后较差。
癫痫是神经囊尾蚴病最引人注目的表现,也是这种疾病与人类历史最深刻的交汇点之一。在流行地区,神经囊尾蚴病是获得性癫痫的首要原因。研究表明,在拉丁美洲、非洲和亚洲的流行区,约有30%的癫痫患者同时患有神经囊尾蚴病。在墨西哥城进行的一项研究发现,神经囊尾蚴病导致了50%以上的晚发性癫痫病例。
癫痫发作的类型取决于囊肿在大脑中的位置。局灶性癫痫发作最为常见,可能表现为一侧肢体的抽搐、感觉异常或意识保留的行为异常。当异常放电扩散到整个大脑时,则会发生全身性癫痫发作,患者失去意识,全身强直阵挛。在某些情况下,脑内的大量囊肿可能引发一种被称为"囊尾蚴性脑炎"的严重状况,患者出现意识障碍、颅内压增高,甚至可能死亡。
神经囊虫病与癫痫之间的关联并非偶然。囊肿周围的水肿和炎症反应会刺激大脑皮层,降低癫痫发作的阈值。即使囊肿已经钙化,它仍然可能成为癫痫病灶。更复杂的是,抗寄生虫治疗本身也可能触发癫痫发作——当药物杀死活的囊肿时,释放的抗原会引发更强烈的炎症反应。这就是为什么在抗寄生虫治疗期间,通常需要同时使用类固醇和抗癫痫药物。
诊断神经囊尾蚴病是一个复杂的过程,需要结合临床病史、神经影像学和血清学检测。在流行地区,一个出现癫痫发作的成年患者,尤其是没有家族癫痫史者,应该高度怀疑神经囊尾蚴病的可能。
影像学检查是诊断的基石。CT扫描能够很好地显示钙化的囊肿,这些钙化灶在CT上呈现为高密度的小点。MRI则对活囊肿的检测更为敏感,能够显示囊肿的不同阶段和周围的水肿。一个具有诊断意义的影像学征象是"孔中点"——在MRI上,一个充满液体的囊肿内部可以看到一个高信号的小点,那就是头节。这个征象几乎是神经囊尾蚴病的病理特征。
血清学检测使用酶联免疫转移印迹法,检测针对猪肉绦虫抗原的抗体。这个测试对囊尾蚴病的诊断具有较高的特异性,但也有局限性——它不能区分活动性感染和既往感染,也不能确定囊肿的位置。对于脑室或蛛网膜下腔的囊肿,可能需要进行脑脊液检测。
神经囊尾蚴病的治疗是一个需要谨慎平衡的过程。治疗目标包括控制癫痫发作、减轻炎症反应和消灭寄生虫。抗癫痫药物是控制癫痫发作的第一步,常用的药物包括苯妥英钠、卡马西平和丙戊酸钠。对于有活动性囊肿的患者,抗寄生虫药物如阿苯达唑和吡喹酮可以加速囊肿的死亡和吸收。
然而,抗寄生虫治疗并非没有风险。当药物杀死囊肿时,释放的抗原会引发剧烈的炎症反应,可能加重症状甚至诱发新的癫痫发作。因此,在抗寄生虫治疗期间,通常需要同时使用皮质类固醇来控制炎症。2017年美国传染病学会和热带医学与卫生学会的指南建议,对于多个增强病灶伴有癫痫的患者,应同时使用抗癫痫药物、抗寄生虫治疗和皮质类固醇。
对于脑室内囊肿,可能需要神经外科手术进行囊肿切除或分流手术来处理脑积水。葡萄状囊尾蚴病通常对抗寄生虫药物反应不佳,往往需要长期的管理和支持治疗。
神经囊尾蚴病的预防需要从公共卫生的角度入手。改善卫生条件、加强粪便管理、确保猪肉充分煮熟、治疗绦虫携带者,这些都是阻断传播链条的关键措施。在流行地区,对猪进行疫苗接种和对人群进行大规模筛查和治疗,可以有效降低疾病的负担。
然而,现实往往比理想更加复杂。在许多流行地区,贫困、基础设施不足和文化习惯等因素相互交织,使得疾病的根除变得异常困难。猪在农村地区自由放养,人类粪便得不到妥善处理,猪肉烹饪不充分——这些因素共同维持着猪肉绦虫的传播循环。
神经囊尾蚴病是一个被忽视的热带病,尽管它影响着全球数百万人。根据全球疾病负担研究的估计,神经囊尾蚴病每年导致约28000人死亡,造成的残疾调整生命年损失超过70万年。然而,与其他同等重要的疾病相比,神经囊尾蚴病获得的关注和资源投入仍然不足。
这种疾病的经济和社会影响是深远的。癫痫患者在许多社会面临污名和歧视,而神经囊尾蚴病导致的获得性癫痫更是如此。患者可能失去工作能力,家庭需要承担长期的医疗费用,整个社会都承受着疾病带来的经济负担。
神经囊尾蚴病还是一个全球健康问题。随着移民和旅行的增加,这种疾病已经不再局限于传统的流行地区。在发达国家,来自流行地区的移民中神经囊尾蚴病的检出率正在上升。这提醒我们,在全球化时代,任何一个地区的公共卫生问题都可能成为全球性的挑战。
从古埃及的木乃伊到现代的神经外科手术,从亚里士多德的观察到分子生物学的诊断技术,人类与猪肉绦虫的斗争跨越了几千年。我们对这种疾病的认识已经从"神灵的惩罚"进化到精确的分子机制,从神秘的囊肿到完整的生命周期。然而,在世界的许多角落,这场斗争仍在继续。
当我们凝视那些被猪肉绦虫入侵的大脑影像——那些充满液体的透明囊肿,那些钙化的永久性瘢痕——我们看到的不仅仅是一种疾病。我们看到的是公共卫生体系的失败,是贫困和不平等的印记,是人类与寄生虫之间永恒的博弈。每一个囊肿背后都有一个故事,一次癫痫发作背后都有一段人生被改写。
在结束这篇文章时,我想起一位神经科医生的话:“当我们治愈一个神经囊尾蚴病患者的癫痫时,我们不仅仅是在治疗一种疾病。我们是在帮助一个人重新找回他们的人生。“这或许是医学最朴素也最崇高的目标——不论敌人多么微小,不论战场多么复杂,始终站在患者这一边,与他们一起面对那些潜藏在黑暗中的异客。
参考文献
-
Garcia HH, Nash TE, Del Brutto OH. Clinical symptoms, diagnosis, and treatment of neurocysticercosis. Lancet Neurology. 2014;13(12):1202-1215.
-
Del Brutto OH. Neurocysticercosis: a review. The Neurologist. 2013;19(1):21-28.
-
Singh G, Sander JW. Neurocysticercosis and epilepsy in developing countries. Journal of Neurology, Neurosurgery & Psychiatry. 2000;69(1):1-2.
-
World Health Organization. Taeniasis/cysticercosis. Fact sheet. 2022.
-
Coyle CM, et al. Neurocysticercosis: neglected but not forgotten. PLoS Neglected Tropical Diseases. 2012;6(5):e1500.
-
Gripper LB, Welburn SC. Neurocysticercosis infection and disease—A review. Acta Tropica. 2017;166:218-224.
-
White AC Jr, et al. Diagnosis and treatment of neurocysticercosis: 2017 clinical practice guidelines. American Journal of Tropical Medicine and Hygiene. 2018;98(4):945-966.
-
Nash TE, et al. Taenia solium cysticercosis — The lessons of history. Journal of the Neurological Sciences. 2015;359(1-2):392-397.
-
Del Brutto OH, et al. Neurocysticercosis: updated concepts about an old disease. Lancet Neurology. 2005;4(10):653-661.
-
Garcia HH, et al. Cysticercosis Working Group in Peru. Neurocysticercosis: experience in Peru. PLoS Neglected Tropical Diseases. 2011;5(2):e1000.