隐藏在石头里的诅咒
公元前1470年,尼罗河畔的底比斯城。哈特谢普苏特女王的工匠们正在德尔巴哈里的神庙墙壁上雕刻一幅注定流传三千五百年的浮雕。这是女王派遣远征队前往神秘蓬特国的历史记录。在众多栩栩如生的人物中,一位特殊的女性形象引起了后世医学史家的注意——蓬特国女王阿蒂。她体型肥硕,双腿异常肿胀,步履蹒跚地跟在丈夫身后,身旁还刻着"背负他妻子的驴子"这样的说明文字。

这是人类历史上最早记录淋巴丝虫病的图像证据。这位非洲之角的古代女王,或许永远不知道自己承载着怎样的医学密码。她的双腿被一种肉眼看不见的力量缓慢地、不可逆转地塑造着,直到变成后人所说的"象腿"。而这种塑造她的力量,已经在人类文明中潜伏了至少四千年。
印度阿育吠陀医学典籍在公元前600年就描述了一种被称为"象皮病阿拉伯"的奇怪症状。古波斯医生同样记录了这种让患者肢体逐渐膨胀如大象腿部的疾病。然而,没有人知道是什么造成了这种可怕的变形。它是神的诅咒?是血液的腐败?还是某种更隐秘的黑暗力量?
答案被埋藏了数千年,直到19世纪末,一位在中国的苏格兰医生无意中揭开了这个谜团的一角。而当他发现真相时,他同时也开启了一扇通往现代热带医学的大门。
厦门的午夜实验
1877年,中国厦门。一位名叫帕特里克·曼森的苏格兰医生正在医院后院进行一项奇怪的实验。他已经在这片东方土地上工作了十一年,从台湾到厦门,他见过太多西方医学教科书上从未记载的怪病。但最让他困惑的,是一种被当地人称为"象腿病"的怪疾。
曼森注意到,厦门的象皮病患者几乎都来自城市贫民区,那里污水横流,蚊虫滋生。更重要的是,他发现这些患者的血液中存在一种奇怪的线状微生物——就在几年前,一位名叫蒂莫西·刘易斯的英国医生在印度首次描述了这种"血液丝虫"。
但曼森有一个更加敏锐的观察:这些微丝蚴似乎只在夜间出现在患者的外周血液中。当他在白天检查患者的血液时,几乎找不到任何寄生虫的踪影;但当他在深夜抽取血样时,微丝蚴却密密麻麻地游动在显微镜下。
这种神秘的"夜现周期性"让曼森陷入深思。为什么这些微小的生物要在夜间才出来"散步"?是什么力量在驱使它们?
答案就在窗外——蚊子的嗡嗡声。
曼森大胆地假设:也许蚊子就是传播这种疾病的媒介。为了验证这个想法,他找到了一位感染丝虫的当地园丁,说服他让蚊子在自己身上吸血。然后,曼森耐心地等待,解剖每一只吸过血的蚊子,在显微镜下追踪微丝蚴的命运。
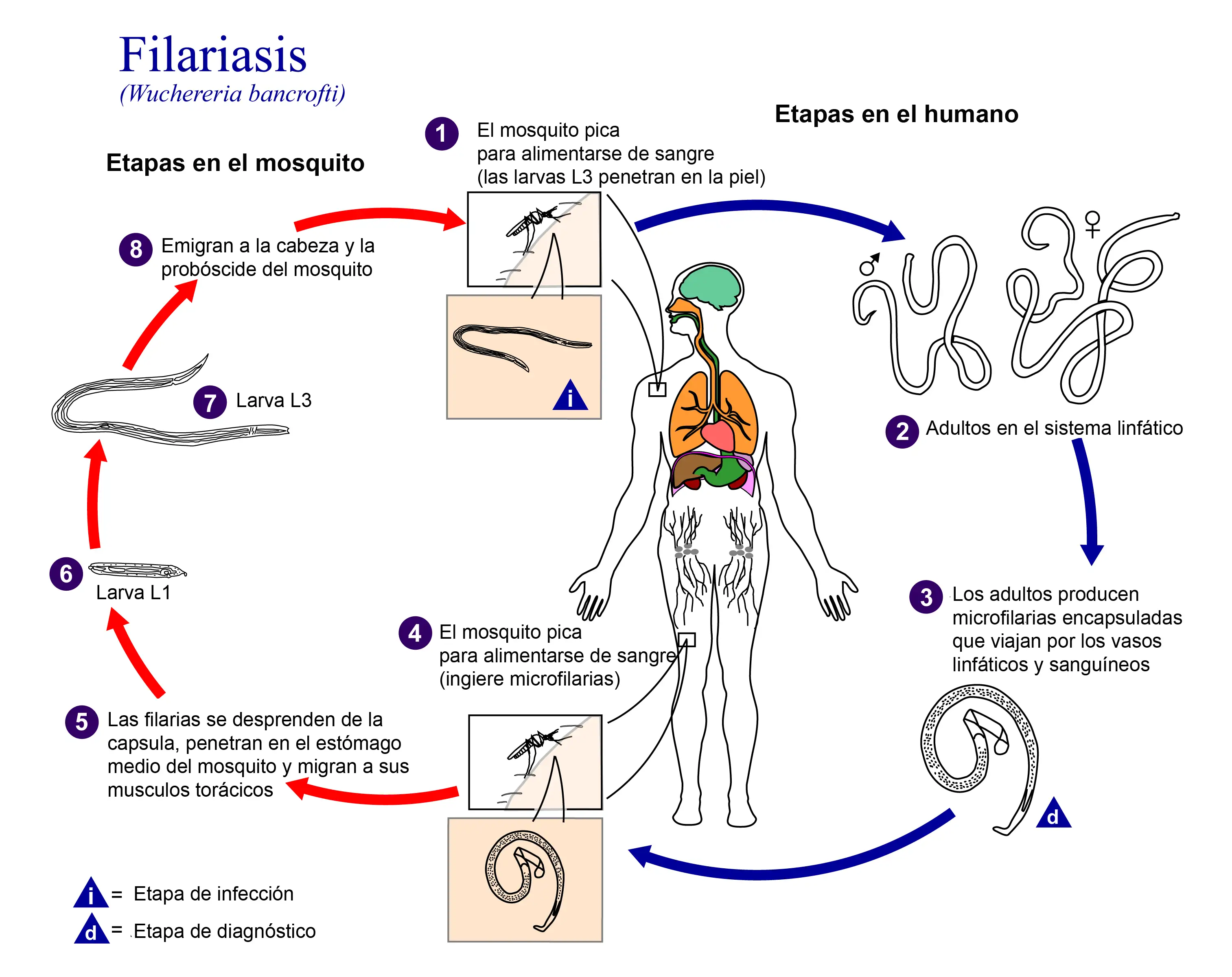
他看到微丝蚴被蚊子吞入体内后,穿过胃壁,进入蚊子的胸肌,在那里发生惊人的蜕变。它们脱去外鞘,身体变短变粗,最终变成具有感染能力的第三期幼虫。
然而,曼森犯了一个关键错误。他认为蚊子死亡后,幼虫会从蚊子尸体中逸出,进入水中,然后人们通过饮用污染的水而感染。尽管这个"水传播"理论后来被证明是错误的,但曼森的核心发现——蚊子是丝虫发育的必要宿主——彻底改变了人类对热带疾病的理解。
1899年,托马斯·班克罗夫特最终证明,感染性幼虫是通过蚊子叮咬直接进入人体的。而为了纪念班克罗夫特在发现成虫方面的贡献,这种丝虫被命名为班氏吴策线虫(Wuchereria bancrofti)。曼森则因为开创了虫媒传播疾病的研究领域,被尊为"热带医学之父"。
潜伏的八厘米蠕虫
要理解淋巴丝虫病的恐怖,我们必须深入这个寄生虫的生命周期。这是一个如此精密的入侵计划,以至于它几乎完美地适应了人体的防御系统。
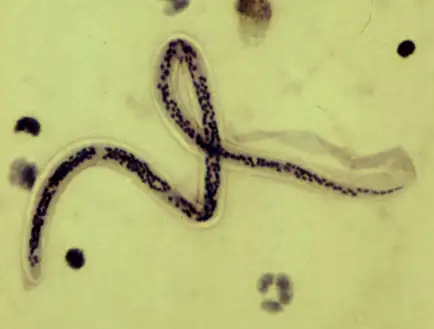
感染的起点是一只微不足道的蚊子。当雌性库蚊、按蚊或曼蚊叮咬感染者时,它们会吸入含有微丝蚴的血液。这些微丝蚴长约200至300微米,细如丝线,在血液中游刃有余。它们被包裹在一层透明的外鞘中,像穿着潜水服的微型潜水员。
进入蚊子体内后,微丝蚴展开一段奇妙的旅程。它们首先进入蚊子的胃部,然后脱去外鞘,穿透胃壁,进入胸肌。在接下来的十至十四天里,它们经历两次蜕皮,从细长的幼虫变成短而粗壮的感染性第三期幼虫,长度约为一至两毫米。
当这只蚊子再次叮咬新的受害者时,感染性幼虫从蚊子的口器中滑出,通过叮咬伤口进入人体。它们迅速找到最近的淋巴管,开始长达数月的发育之旅。
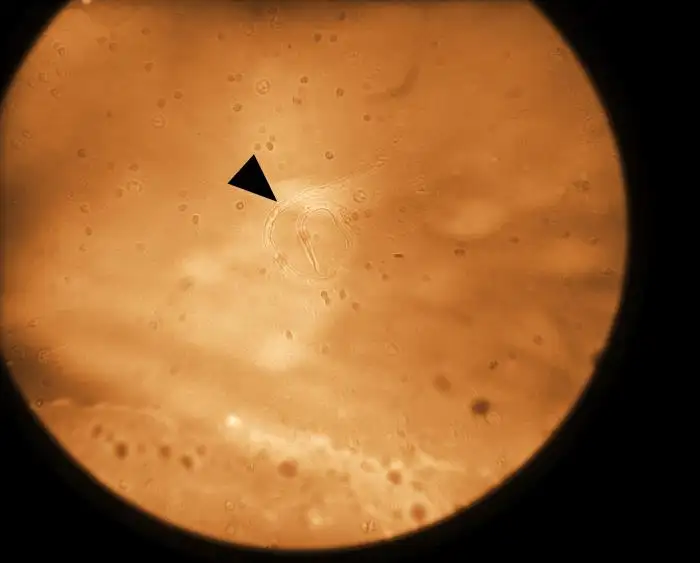
在人体内,幼虫继续蜕皮,最终发育为成虫。雄性成虫长约四厘米,雌性则可达十厘米——相当于一根小香肠的长度。它们像扭动的白色丝线,缠绕在淋巴管中,以淋巴液为食。雌虫每天可以产下数万条微丝蚴,这些后代进入血液,等待下一只蚊子将它们带走。
这就是为什么血液中的微丝蚴表现出"夜现周期性"。它们被编程为在夜间——蚊子活动最频繁的时候——聚集到皮肤附近的血管中,以便被蚊子摄入。当白天来临,它们又会撤退到深部血管,尤其是肺部毛细血管中,隐藏起来。在某些太平洋岛屿,当地居民的作息习惯是夜间工作、白天睡眠,而那里的微丝蚴竟然也相应地变成了"日现周期性"。这种寄生虫的适应能力令人惊叹。
然而,真正造成象皮病的,并非这些在血液中游荡的微丝蚴,而是那些定居在淋巴管中的成虫。
淋巴管中的八年战争
淋巴系统是人体最容易被忽视的循环网络。它像一个巨大的排水系统,收集从血管渗出的组织液,将其过滤后送回血液循环。淋巴管中有瓣膜确保液体单向流动,淋巴结则像检查站一样过滤病原体。
当成虫定居在淋巴管中时,它们首先引发的是炎症反应。人体免疫系统识别出这些外来入侵者,释放大量炎症介质,召集白细胞前来围剿。然而,这种围剿往往适得其反。
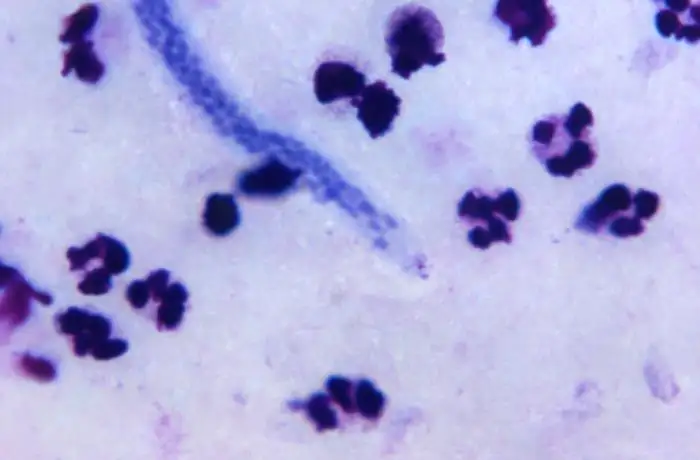
成虫死亡后,它们的尸体被淋巴液冲刷,但腐烂的组织会引发更强烈的炎症反应。淋巴管壁增厚,管腔狭窄,瓣膜损坏。就像一条被淤泥堵塞的河流,淋巴液开始倒流、淤积。富含蛋白质的淋巴液渗透到周围组织中,造成肿胀。
这种肿胀最初是可逆的。患者可能只是感觉腿部有些沉重,或腹股沟有些不适。但随着时间推移,反复的炎症发作让淋巴管逐渐纤维化,变成坚硬的瘢痕组织。淋巴液彻底无法流通,组织间隙中积累的蛋白质吸引更多水分,形成顽固的水肿。
更可怕的是,淤积的淋巴液成为细菌繁殖的温床。皮肤破损后,细菌很容易侵入,引发蜂窝织炎和淋巴管炎。患者会突发高热、剧烈疼痛、皮肤红肿,这种急性发作被称为"丝虫热"。每一次发作都会进一步破坏残存的淋巴管功能,形成一个恶性循环。
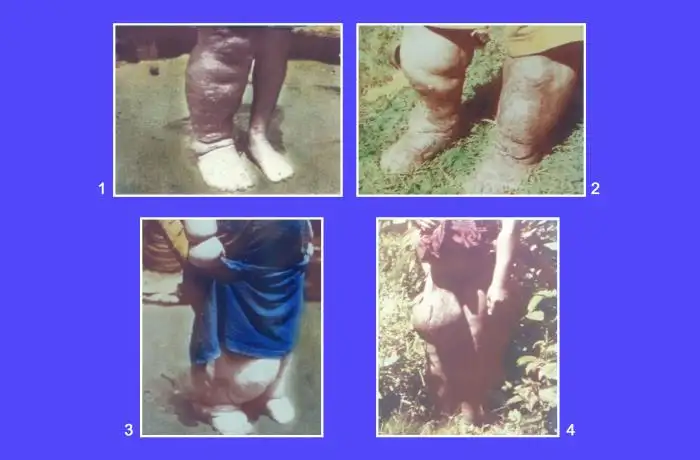
最终,皮肤和皮下组织发生不可逆的改变。真皮层增厚,表皮角化过度,皮肤变得粗糙、褶皱、苔藓化,形成典型的"象皮"外观。在严重病例中,一条腿可以肿胀到正常腿的十倍以上,重量可达数十公斤。患者行走困难,甚至无法站立。

男性患者还有一种特殊的痛苦。成虫特别喜欢定居在生殖器周围的淋巴管中,导致阴囊淋巴水肿或鞘膜积液。在流行区,有些男性的阴囊可以肿胀到篮球甚至更大。日本江户时代的浮世绘画家葛饰北斋曾经描绘过这样的病例,画面触目惊心。

最令人痛心的是,这一切往往发生在无声无息中。感染后可能需要数年甚至十年的时间才会出现明显症状。许多人在不知不觉中携带寄生虫,直到某一天发现自己的腿开始肿胀,却已经为时已晚。
肉眼看不见的同谋
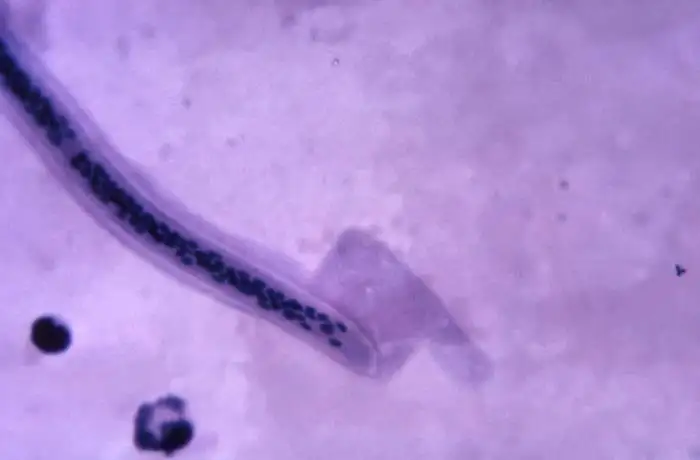
1995年,科学家们发现了一个颠覆认知的事实:丝虫体内还隐藏着另一位"房客"。
沃尔巴克氏体是一种立克次体目的细胞内共生细菌,它们生活在丝虫的生殖细胞和体细胞中。这种细菌对丝虫至关重要——没有沃尔巴克氏体,丝虫就无法正常发育和繁殖。
这层关系是如此紧密,以至于科学家们开始思考:如果消灭沃尔巴克氏体,丝虫会怎样?答案令人振奋:沃尔巴克氏体被清除后,丝虫的胚胎发育停止,微丝蚴产量急剧下降,最终成虫也会死亡。
这一发现开辟了全新的治疗思路。传统药物如乙胺嗪和伊维菌素主要作用于微丝蚴,对成虫效果有限。而广谱抗生素多西环素可以靶向沃尔巴克氏体,从根本上杀死成虫。临床试验显示,每天服用多西环素,持续四至六周,可以清除体内超过百分之八十的沃尔巴克氏体,导致成虫绝育甚至死亡。
更重要的是,沃尔巴克氏体还可能是丝虫病病理的关键推手。当丝虫死亡时,沃尔巴克氏体被释放出来,引发强烈的炎症反应。这些细菌的表面成分可以激活人体免疫系统的Toll样受体,释放大量促炎因子。
这解释了一个长期困扰医学界的问题:为什么有些患者血液中已经检测不到微丝蚴,却仍然会反复发作丝虫热?答案可能是残存的成虫尸体释放的沃尔巴克氏体持续刺激免疫系统。
全球分布的无声灾难
根据世界卫生组织的数据,全球有超过五千一百万人感染淋巴丝虫病,另有约八点六三亿人生活在感染风险区。这是一种典型的"被忽视的热带病"——它主要折磨世界上最贫困的人口,因此很少得到国际社会的关注。
印度是全球负担最重的国家,估计有超过三千万感染者,主要集中在北方邦和比哈尔邦。尼日利亚是非洲感染人数最多的国家,超过一亿人面临感染风险。其他流行区包括印度尼西亚、孟加拉国、缅甸、巴西的海岸地区,以及太平洋岛国。
有趣的是,这种疾病的分布与蚊虫种类密切相关。在亚洲和美洲的城市地区,淡色库蚊是主要传播媒介;而在非洲农村,按蚊扮演了更重要的角色。不同蚊种的生活习性决定了疾病在不同生态区的流行特点。
淡色库蚊喜欢在污水中繁殖,因此城市贫民区的开放式下水道、化粪池、积水坑成为它们的乐园。这就是为什么象皮病常常被称为"穷人的疾病"——它精准地打击那些没有清洁水源和卫生设施的人群。
在太平洋岛屿,疾病呈现出另一种模式。一些波利尼西亚和美拉尼西亚国家的感染率曾经高达百分之三十以上。那里的人们居住在沿海地区,曼蚊在咸淡混合水中大量繁殖,将疾病传播给几乎每一个家庭。
社会死亡比肉体痛苦更残忍
淋巴丝虫病造成的影响远不止于身体畸形。在尼日利亚高原州进行的一项研究中,研究者采访了六十九名丝虫病患者,发现他们面临着严重的污名化和歧视。

许多社区成员相信这种疾病是由"诅咒"或"巫术"造成的。一位女性患者回忆道:“人们开始告诉我,这病是别人施法害我的,是因为我踩到了别人放在地上的符咒。“这种迷信观念导致患者被社会孤立——人们害怕靠近他们,担心自己也会被"传染"厄运。
污名化的后果是毁灭性的。患者被拒绝就业,被婚姻市场排斥,被禁止参加社区活动。一位男性患者分享了他的经历:“2006年,我和一位女士交往,我们正在计划结婚。直到有一天她告诉我,她阿姨看到了我的腿,找她谈话,说明了这种病意味着什么,以及嫁给我会有什么风险。那位女士慢慢就和我断绝了关系。”
另一位患者说:“当孩子们看到我时,成年人也一样,他们会躲开……他们就是一直盯着我的腿看。这种事每时每刻都在发生。”
许多患者最终选择自我隔离,用长衣遮盖肿胀的肢体,避免尴尬的注视。有些人甚至产生了自杀念头。研究中一位女性患者哭诉道:“我祈祷上帝带我走,因为我在这个世上已经没有用了:我有一种让我无法行走的病,人们都躲着我,我做生意也没人光顾。”
经济影响同样严重。急性发作期间,患者可能卧床数周,无法工作。一位裁缝说:“当顾客的目光落在我腿上时,我赶紧拉下裤腿盖住它,我工作时感觉很不好受。“体力劳动变得几乎不可能,许多患者被迫放弃农耕或手工艺工作,陷入更深的贫困。
这种疾病还特别残酷地影响着男性患者的生殖健康。阴囊淋巴水肿或巨大鞘膜积液让患者行走困难、坐立不安,更带来了巨大的心理创伤。在一些社区,患有阴囊肿胀的男性被视为"不完整"或"不洁”,他们的婚姻前景几乎为零。
消灭"幽灵"的全球战役
2000年,世界卫生组织启动了"消除淋巴丝虫病全球计划”,这是人类历史上规模最大的被忽视热带病防治行动之一。该计划的核心策略是大规模药物预防——每年向流行区所有居民免费发放抗丝虫药物,持续数年,以打断传播链。
主要使用的药物组合是乙胺嗪加阿苯达唑,或伊维菌素加阿苯达唑。这些药物可以快速清除血液中的微丝蚴,显著降低传播风险。在一些国家,已经取得了显著成效。中国于2007年宣布消除了淋巴丝虫病,成为第一个成功消除该病的发展中大国。韩国和所罗门群岛也先后达到了消除标准。
然而,挑战依然存在。一些地区的药物覆盖率不足,部分地区出现了药物耐药性问题。更重要的是,大规模药物预防只针对阻断传播,对于那些已经患有象皮病的人来说,药物已经无济于事。
针对已患病者的病态管理同样重要。世界卫生组织推广了一套简单有效的淋巴水肿护理方案,包括每日清洗患肢、抬高患肢、做淋巴引流按摩、预防皮肤感染。研究表明,坚持这些护理措施可以显著减少急性发作次数,改善生活质量。
对于阴囊鞘膜积液,手术是有效的治疗方法。一项在尼日利亚开展的"手术周"项目证明,即使在资源有限的地区,经过适当培训的医生也可以安全地进行鞘膜切除术,帮助患者恢复尊严。
库蚊:城市中的沉默杀手
要彻底消灭淋巴丝虫病,光靠药物治疗是不够的。蚊虫控制同样是关键策略。淡色库蚊,这种在城市污水中繁殖的蚊种,是亚洲和美洲城市地区丝虫病的主要传播者。

库蚊的繁殖习性使它们成为城市贫困区的完美杀手。它们在化粪池、下水道、露天积水、废弃轮胎中大量繁殖,一只雌蚊一次可以产下数百枚卵。它们主要在夜间活动,与人体的睡眠时间高度重叠——这正是微丝蚴夜现周期性进化的原因。
控制库蚊最有效的方法是改善环境卫生,清除积水。在新加坡,通过严格的污水管理和蚊虫控制计划,丝虫病已经基本消失。在斯里兰卡,社区参与的环境清理活动显著降低了蚊虫密度。
然而,在许多发展中国家,基础设施建设的滞后使蚊虫控制举步维艰。开放式排水系统仍然普遍存在,清洁饮用水供应不足,垃圾处理设施匮乏。这些问题需要大量的财政投入和长期的规划才能解决。
未来的希望
尽管挑战重重,人类正在一步步接近消灭淋巴丝虫病的目标。截至2024年,全球已有十九个国家和地区成功消除了这种疾病,另有七十二个国家正在实施大规模药物预防计划。
新的诊断技术正在改变游戏规则。传统的诊断方法需要在夜间采集血液样本,以便捕捉微丝蚴。而现在,一种检测丝虫抗原的快速检测卡可以在白天几分钟内给出结果,大大提高了筛查效率。
针对沃尔巴克氏体的新药也在研发中。研究人员正在寻找比多西环素更有效的抗生素,以及更短的疗程。一些新型大环内酯类药物在动物实验中显示出强大的抗沃尔巴克氏体活性,有望在未来几年进入临床试验。
疫苗研发也在推进中。虽然丝虫是复杂的真核生物,疫苗研发面临诸多困难,但科学家们已经识别出几个有潜力的候选抗原。与疟疾疫苗类似,丝虫病疫苗可能需要多次接种才能提供保护,但它将是消灭这种疾病的终极武器。
尾声:从蓬特女王到现代医学
站在德尔巴哈里神庙前,凝视着那位三千五百年前的蓬特女王浮雕,我们仿佛能看到一条漫长的人类与疾病抗争之路。从古代印度的阿育吠陀医生到厦门的苏格兰医生,从显微镜下的微丝蚴到沃尔巴克氏体的发现,人类用了数千年时间才真正理解了这个隐藏在淋巴管中的敌人。
淋巴丝虫病是一种古老的诅咒,但它也是一个现代的悲剧。在这个科技高度发达的时代,仍然有数千万人因为一种可预防、可治疗的疾病而承受着不应承受的痛苦。他们被疾病摧残身体,被污名化剥夺尊严,被贫困封锁希望。
曼森当年在厦门医院后院进行的那些蚊子实验,开启了现代热带医学的序幕。他证明了一个真理:只有理解疾病的传播机制,才能真正战胜它。今天,我们已经知道如何预防丝虫感染,如何治疗感染者,如何帮助那些已经残疾的患者。我们所需要的,是行动的决心和资源的投入。
在印度比哈尔邦的一个小村庄里,一位名叫雅各布的农民在接受了多年治疗后,终于可以重新下地干活。他说:“我曾经以为这病是上帝的惩罚,我注定要这样过完一生。现在我知道,它只是蚊子带来的寄生虫,是可以被治好的。”
当最后一只感染性幼虫从最后一只蚊子体内消失时,这场跨越千年的战争将画上句号。到那一天,蓬特女王的浮雕将成为历史的见证——提醒我们,即使是最古老的诅咒,也终将被人类智慧所战胜。
参考资料
- World Health Organization. Lymphatic filariasis: Key facts. WHO Fact Sheets, 2024.
- Nutman TB. Blood-borne Filarial Infections: Wuchereria bancrofti, Brugia malayi, Brugia timori, Loa loa, Mansonella perstans, and Mansonella ozzardi. Principles and Practice of Clinical Parasitology, 2017.
- Gyapong JO, et al. The Global Programme to Eliminate Lymphatic Filariasis. PLOS Neglected Tropical Diseases, 2010.
- Taylor MJ, et al. Lymphatic filariasis and onchocerciasis. The Lancet, 2010.
- Dreyer G, et al. Pathogenesis of lymphatic disease in bancroftian filariasis. Lymphology, 2000.
- Turner JD, et al. Wolbachia endosymbiotic bacteria of Brugia malayi. Journal of Parasitology, 2006.
- Mand S, et al. Doxycycline for the treatment of lymphatic filariasis. Parasitology Research, 2012.
- Abdulmalik J, et al. Emotional Difficulties and Experiences of Stigma among Persons with Lymphatic Filariasis. The American Journal of Tropical Medicine and Hygiene, 2018.
- A Horii. History, Epidemiology and Control of Filariasis. Tropical Medicine and Health, 2011.
- Centers for Disease Control and Prevention. DPDx - Lymphatic Filariasis. CDC Laboratory Identification of Parasites, 2019.