1861年,美国内战爆发。在弗吉尼亚州的战地医院里,一位名叫约瑟夫·琼斯的南方邦联军医正在记录一种令他恐惧不已的现象。士兵们的伤口原本愈合良好,却在数小时内突然变成令人作呕的灰绿色腐肉,皮肤像融化的蜡一样消失,露出下面森森白骨。这种被他称为"医院坏疽"的疾病,在内战期间夺走了2642名士兵的生命,死亡率高达46%。琼斯医生在报告中写道:“受影响部位的皮肤在二十四小时内融化成灰绿色和绿色的腐肉……“他没有想到,他正在描述的这种恐怖疾病,会在一百多年后以"食肉菌病"的名字再次让全世界战栗。
这并非某种来自远古的诅咒,而是一场由显微镜下才能看见的微小杀手精心策划的完美风暴。它的名字叫坏死性筋膜炎,一个听起来平淡无奇的医学名词,却蕴含着人类医学史上最令人胆寒的死亡密码。当它降临时,时间将以小时计算,而每一次延误都可能意味着一条生命永远消失在腐肉与沉默之中。
死亡的名字
这种疾病拥有众多名字,每一个都承载着不同时代人类的恐惧与困惑。公元前五世纪,希波克拉底在《流行病论》中写道:“丹毒会迅速向各个方向蔓延。肉、筋和骨头大量脱落。形成的渗出物不像脓,而是另一种腐败……骨头裸露并脱落……有许多人死亡。“这是人类历史上最早的文字记载,一位古希腊医生用颤抖的笔触记录下他无力对抗的敌人。
十八世纪和十九世纪的欧洲医生称它为"恶性溃疡”、“噬蚀性溃疡”、“医院坏疽”。每一个名字背后都是无数在战地医院和贫民窟中痛苦死去的灵魂。英国海军外科医生们在漫长的航行中目睹了这种疾病如何在密闭潮湿的船舱中蔓延,从一个水手传给另一个,直到整艘船变成漂浮的太平间。
1883年,法国皮肤科医生让·阿尔弗雷德·富尼耶描述了一种特殊类型的坏死性感染——发生在男性会阴部的暴发性坏疽。后来这种病症以他的名字命名,被称为"富尼耶坏疽”。富尼耶医生记录的病例中,年轻的男子们往往因为看似微不足道的原因——一个小脓肿、一次擦伤——而在数天内失去外生殖器和会阴部组织,最终死于败血症。
1924年,美国外科医生弗兰克·梅莱尼发表了他对这种疾病的系统性研究。他坚信β溶血性链球菌是唯一致病菌,并将疾病命名为"急性溶血性链球菌性坏疽”。梅莱尼医生是第一个认识到早期手术干预重要性的人。他写道:“诊断确立后,手术不应延误一小时。“这句话至今仍是坏死性筋膜炎治疗的金科玉律。
1952年,外科医生本·威尔逊创造了"坏死性筋膜炎"这个术语。他观察到,皮肤坏疽并不总是存在,但筋膜坏死却是恒定的特征。这个名字沿用至今,成为医学教科书上的标准术语。然而,“食肉菌"这个媒体创造的名字更加深入人心,尽管它并不准确——细菌并不真正"吃"肉,而是释放毒素导致组织死亡。
完美杀手的构造
要理解坏死性筋膜炎为何如此致命,我们需要深入微生物的世界,去看看那些用肉眼永远无法看见的杀手是如何构造它们的武器库的。最常见、最凶险的致病菌是一种名为化脓性链球菌的革兰氏阳性细菌,它在显微镜下呈现为链状排列的球菌,如同一条串起来的珍珠。
这看似简单的微生物却拥有堪比军事帝国的复杂武器系统。首先映入眼帘的是M蛋白,这是化脓性链球菌最重要的毒力因子。M蛋白像一根根毛刷一样覆盖在细菌表面,形成一层致密的"外套”。这层外套的功能极其精密:它能结合人体血液中的纤维蛋白原,在细菌周围形成一层"分子伪装”,让白细胞无法识别和吞噬入侵者。想象一下,一个敌人穿着与你同样的制服,大摇大摆地穿过你的防线——这就是M蛋白的诡计。
但M蛋白的威力远不止于此。研究表明,某些M蛋白类型还能触发人体免疫系统的过度反应。当免疫细胞试图攻击这些细菌时,M蛋白会激活大量T细胞,引发所谓的"细胞因子风暴”。这是一种失控的免疫反应,患者自身的免疫系统变成最致命的敌人,攻击自己的组织和器官。这就是为什么一个原本健康的年轻人,可能在感染后数小时内就陷入休克——杀死他的不是细菌本身,而是他自己免疫系统的疯狂反扑。
化脓性链球菌的武器库里还有另一件恐怖的武器:链球菌致热外毒素。这些毒素分为A、B、C等类型,每一种都是分子级别的精确武器。致热外毒素A是一种超抗原,它能绕过正常免疫反应的步骤,直接激活大量T细胞。正常情况下,免疫反应需要精确的抗原呈递和识别过程,这个过程确保只有特定的免疫细胞被激活。但超抗原打破了这个规则,它们能激活高达20%的T细胞,而正常情况下只有0.001%的T细胞会对特定抗原做出反应。
这种大规模的免疫激活产生了巨大的连锁反应。被激活的T细胞释放大量细胞因子,包括肿瘤坏死因子α、白细胞介素1和白细胞介素6。这些细胞因子本是人体对抗感染的重要武器,但在如此巨大的剂量下,它们变成了破坏性的力量。血管通透性增加,导致组织水肿和低血压;凝血系统被激活,导致弥散性血管内凝血;心肌收缩力下降,导致心功能衰竭。患者就这样在自己的免疫系统风暴中走向死亡。
致热外毒素B则是一种半胱氨酸蛋白酶,它能直接降解人体组织。这种酶能切割和降解多种宿主蛋白,包括纤维蛋白原、白细胞介素1前体和免疫球蛋白。它还能激活基质金属蛋白酶,这些酶负责分解细胞外基质,为细菌的入侵开辟道路。想象一座城堡的城墙被从内部攻破——这就是致热外毒素B的作用方式。
除了这些主要武器,化脓性链球菌还拥有众多辅助毒力因子。链球菌溶血素O和S能溶解红细胞和其他细胞,为细菌获取生长所需的铁和其他营养物质。透明质酸酶能分解结缔组织中的透明质酸,帮助细菌在组织中扩散。链激酶能溶解纤维蛋白凝块,破坏人体试图将感染局限化的努力。DNase能降解中性粒细胞释放的DNA网,这些网本是免疫系统试图困住细菌的陷阱。
这些武器的组合使得化脓性链球菌成为人类历史上最成功的病原体之一。它能引起从咽喉炎到猩红热,从风湿热到坏死性筋膜炎等一系列疾病。而当它决定以最凶险的方式攻击时,坏死性筋膜炎就是它选择的战场。
隐形战场的推进
坏死性筋膜炎最令人恐惧的特点是它的进展速度。从最初的轻微症状到致命的全身感染,可能只需要短短数小时。这种速度让医生和患者都措手不及,也是为什么这种疾病至今仍保持如此高死亡率的原因。
感染通常从一个看似微不足道的入口开始。一个小切口、一处擦伤、一次昆虫叮咬,甚至一次针灸或注射都可能成为细菌入侵的门户。有时,患者甚至记不起有任何外伤史。细菌一旦进入皮下组织,就开始了它们无声的推进。
最初几个小时,患者可能只会注意到局部轻微的红肿和疼痛。这些症状很容易被误认为是普通的皮肤感染或肌肉拉伤。但有一个关键的区别:疼痛程度远远超出皮肤病变的可见范围。患者可能只有一小块红斑,却感受着深入骨髓的剧痛。这是因为细菌正在筋膜层——皮肤下面连接肌肉和皮下组织的结缔组织——迅速扩散。
筋膜是一个神奇的结构。它像一张巨大的蜘蛛网,遍布全身,连接着每一块肌肉、每一个器官。这种连续性使得细菌能够沿着筋膜平面迅速推进,而皮肤表面看起来可能完全正常。这就像敌人在地下挖掘隧道,地面上的人们一无所知,直到整座城市突然塌陷。
在感染的最初12到24小时内,细菌以惊人的速度繁殖。它们释放的毒素开始破坏血管壁,导致血栓形成。这些血栓阻断了血液供应,使感染区域的组织开始缺氧和坏死。死亡的细胞释放出更多营养物质,为细菌提供更多燃料。这是一个恶性循环,一旦开始就难以停止。
与此同时,细菌毒素进入血液循环,引发全身反应。患者开始出现发热、寒战、乏力等全身症状。他们的血压开始下降,心率加快,呼吸急促。这些都是身体正在与致命感染搏斗的信号,但对于不熟悉这种疾病的医生来说,这些症状可能被误认为是流感或其他常见疾病。
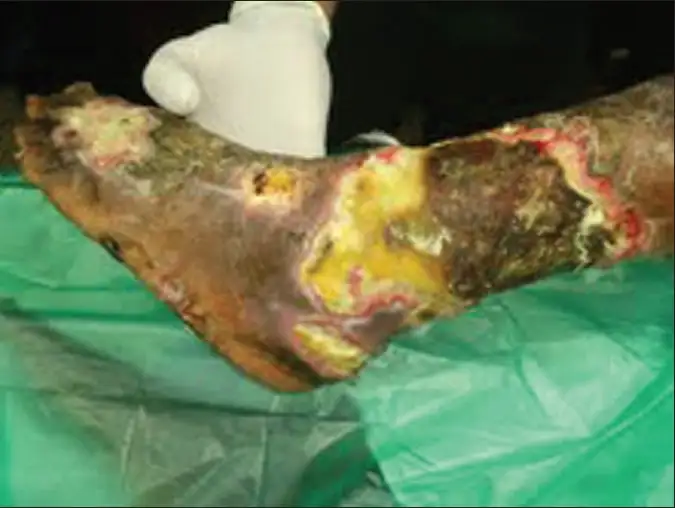
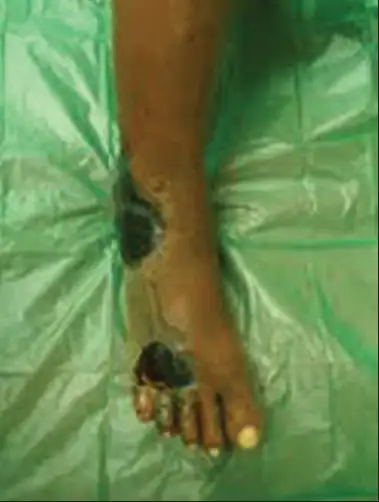
随着病程进展,皮肤开始出现特征性改变。最初的红斑逐渐变成紫色、蓝灰色,最后变成黑色。这些颜色变化反映了皮下组织的进行性坏死。有时会出现大疱——充满清澈或血性液体的水疱——这通常是皮肤即将坏死的前兆。
最令人不安的是,随着神经被破坏,原本剧烈的疼痛可能突然消失。患者可能以为病情好转,实际上却是灾难性的信号:神经已经死亡,感染已经深入到无法挽回的程度。此时,即使是最积极的治疗也可能为时已晚。
从出现症状到死亡,可能只需要几天时间。在某些极其凶险的病例中,这个过程可能压缩到24小时以内。这就是为什么坏死性筋膜炎被称为"急诊外科的噩梦”——每一分钟的延误都可能意味着生与死的差别。
战地医生的记忆
约瑟夫·琼斯医生在1869年发表的报告中,留下了关于这种疾病最详细的历史记录。作为一名受过良好教育的南方医生,他不仅记录了临床症状,还试图理解这种疾病的本质。
“医院坏疽,“他写道,“在联邦军队中流行期间,共发生了2642例。我亲自检查和记录了其中的大量病例,试图找出这种可怕疾病的规律。”
琼斯医生注意到,这种疾病似乎在特定条件下更容易发生。拥挤的战地医院、恶劣的卫生条件、营养不良的士兵、反复的手术和换药——所有这些因素似乎都在为疾病的传播创造条件。他甚至尝试了各种治疗方法:硝酸银烧灼、溴水冲洗、早期手术清创。但即使在他最努力的情况下,死亡率仍然接近50%。
“我见过一个年轻人,“琼斯医生在报告中记录道,“他的小腿上有一个小小的弹片伤口。两天后我再次见到他时,他的整条腿已经变成黑色,皮肤像纸张一样脆弱,轻轻一碰就会脱落。他在第三天凌晨死去,留下的是一具几乎无法辨认的躯体。”
这种描述今天读来仍然令人毛骨悚然。但更令人震惊的是,一百多年后的今天,即使在抗生素和现代外科技术的帮助下,坏死性筋膜炎的死亡率仍然在20%到35%之间。我们对抗这种疾病的进步远没有想象中那么大。
琼斯医生的报告还记录了一个有趣的现象:有些士兵似乎对这种疾病有天然抵抗力。他们可能和感染者住在同一个病房,接受同样的治疗,却从未发病。这种现象提示我们,宿主的免疫状态在疾病发展中扮演着关键角色。现代研究证实了这一观察:糖尿病、肥胖、免疫功能低下、周围血管疾病等都是坏死性筋膜炎的危险因素。
分子层面的屠杀
当我们将视线转向分子层面,会发现一个更加精细和残酷的世界。坏死性筋膜炎之所以如此难以控制,是因为细菌与我们身体的互动在多个层面同时发生,形成了一个几乎无法打破的恶性循环。
让我们跟随一群化脓性链球菌,看看它们是如何在人体内建立据点并开始屠杀的。当这些细菌通过一个微小的伤口进入人体后,它们首先面对的是人体的第一道防线:中性粒细胞。这些免疫细胞会迅速赶到感染部位,试图吞噬和消灭入侵者。
但化脓性链球菌早有准备。它们的M蛋白在细菌表面形成一层致密的保护层,使中性粒细胞难以识别和附着。即使中性粒细胞成功捕获了细菌,M蛋白还能阻止细菌被消化。有些M蛋白类型甚至能杀死试图吞噬它们的中性粒细胞。
更狡猾的是,这些细菌能产生一种叫做C5a肽酶的酶,它能降解补体成分C5a。C5a是一种重要的化学信号,负责吸引中性粒细胞到感染部位。当这个信号被削弱,中性粒细胞就难以找到战场。这就像一支军队切断了敌人的通讯系统,使增援部队无法找到战场位置。
当细菌在筋膜层站稳脚跟后,它们开始释放各种酶和毒素,为扩张领地开辟道路。透明质酸酶能分解结缔组织中的透明质酸,这是一种像胶水一样将细胞粘合在一起的物质。当透明质酸被分解,组织变得松散,细菌就能更容易地在其中移动。
链激酶是另一种重要的武器。当人体试图将感染局限化时,会形成纤维蛋白凝块,就像筑起一道城墙将敌人困住。链激酶能激活人体自身的纤溶系统,溶解这些凝块,让细菌突破包围继续扩散。
与此同时,链球菌溶血素正在摧毁周围的红细胞和其他细胞。这些细胞破裂后释放出铁和营养物质,成为细菌繁殖的燃料。化脓性链球菌对铁有着近乎疯狂的渴望,它进化出了多种机制来获取这种至关重要的元素。
在感染的深层组织中,一个恐怖的过程正在悄然发生。细菌释放的毒素开始破坏血管内皮细胞,导致血管通透性增加。血浆和蛋白质渗出到组织间隙,造成严重的组织水肿。同时,血栓开始在微血管中形成,阻断了血液供应。
组织缺血是一个关键的转折点。没有血液供应,免疫细胞无法到达感染部位,抗生素也难以渗透。更重要的是,缺血组织开始坏死,释放出大量细菌喜欢的营养物质。这是一个完美的正反馈循环:感染导致缺血,缺血导致坏死,坏死滋养更多细菌。
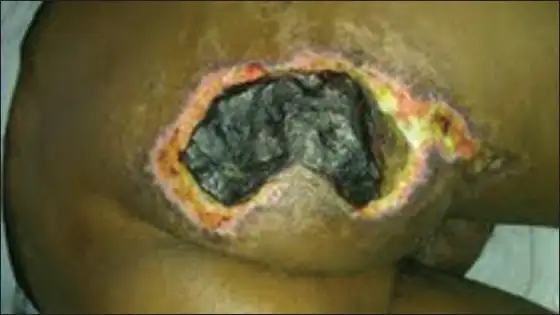
在这个阶段,患者可能开始出现一种叫做"木质感"的体征。感染区域的组织变得坚硬,像木头一样。这是因为严重的组织水肿和炎症浸润使皮下组织失去了正常的柔软性。木质感是坏死性筋膜炎的特征性体征之一,它的出现通常意味着病情已经相当严重。
另一个重要的诊断线索是"手指试验”。医生在局部麻醉下切开一个小口,将手指伸入。如果手指能轻易地在筋膜平面上滑动,感觉不到任何阻力,这通常意味着筋膜已经坏死。同时,切口中可能流出一种叫做"洗碗水样脓液"的渗出物——一种稀薄、浑浊、恶臭的液体,这是坏死组织溶解的结果。
一条拉链的死亡旅程
2012年5月1日,24岁的艾米·科普兰正在乔治亚州的小塔拉普萨河边度过一个普通的春日。她是一名心理学研究生,热爱户外运动,刚刚被录取进入西乔治亚大学的硕士项目。那天,她和朋友们决定尝试一个自制的滑索项目——一条横跨河面的缆绳。
当轮到艾米时,她抓住滑索开始滑行。但缆绳突然断裂,她从空中跌落,左腿被划开一道深深的口子。伤口需要缝合,但在当地医院的急诊室,医生只是简单地处理了伤口并给她开了抗生素。
艾米不知道的是,河水中潜伏着一种名叫嗜水气单胞菌的细菌。这种革兰氏阴性杆菌通常生活在温暖的水域中,对于健康人来说很少造成严重感染。但对于艾米,这道开放性伤口成了细菌入侵的完美门户。
伤口缝合后的几天里,艾米开始感到异常的疼痛和不适。她以为是正常的恢复过程,继续坚持日常工作。直到5月9日,她的左腿已经肿胀到正常大小的两倍,皮肤变成了可怕的紫色。她的朋友们将她紧急送往医院时,她的生命体征已经开始崩溃。
医生们很快做出了诊断:坏死性筋膜炎。但此时,感染已经扩散到无法控制的地步。为了挽救她的生命,外科医生做出了一个痛苦的决定:截去她的左腿、右脚和双手。
艾米的故事通过媒体传遍全美,让无数人第一次听说了"食肉菌病"这个名字。但更重要的是,她的病例揭示了这种疾病的几个关键特征:它可以从一个看似微小的伤口开始;它可以在数天内从局部感染发展为致命威胁;即使是最现代的医疗技术,面对这种疾病也可能束手无策。
嗜水气单胞菌是坏死性筋膜炎的另一类致病菌。与化脓性链球菌不同,这种细菌通常通过水传播,特别是在温暖的水域中。近年来,随着全球气候变暖,海洋和河流温度上升,这类细菌引起的坏死性筋膜炎病例正在增加。
艾米的故事有一个相对积极的结局。经过无数次手术和漫长的康复,她学会了使用假肢生活,并创建了一个基金会,帮助残疾人重新连接自然。但并非所有人都如此幸运。这种疾病的死亡率至今仍居高不下,即使在美国最先进的医疗中心,每五个患者中就可能有一个无法活着离开医院。
海洋温度上升的阴影
2023年夏天,一个令人不安的报告从美国疾病控制与预防中心发出。在七月和八月期间,美国经历了创纪录的海岸海水温度,与此同时,创伤弧菌感染病例也在多个州急剧增加。
创伤弧菌是另一种能引起坏死性筋膜炎的致命细菌。它天然存在于温暖的海水中,特别是墨西哥湾沿岸。当海水温度超过20摄氏度时,这种细菌的数量会急剧增加。一个看似无害的海滩假期,一次普通的生蚝品尝,都可能导致致命感染。
2023年的数据显示,纽约州和康涅狄格州首次报告了多例创伤弧菌感染病例。这些州传统上不是这种细菌的流行区域,但海水变暖正在改变一切。科学家预测,到本世纪末,这种"食肉细菌"可能蔓延到美国东海岸的每一个州。
创伤弧菌的可怕之处在于它的多种入侵途径。人们可以通过开放性伤口接触海水而感染,也可以通过食用生的或未煮熟的海鲜——特别是生蚝——而感染。一旦进入血液,这种细菌能在数小时内繁殖到致命数量,引发坏死性筋膜炎和败血症。
感染创伤弧菌的坏死性筋膜炎有更高的死亡率——高达50%以上,远高于其他类型的致病菌。这是因为这种细菌能产生多种毒力因子,包括细胞溶素、蛋白酶和磷脂酶,它们共同作用导致严重的组织破坏和血管损伤。
更令人担忧的是,创伤弧菌感染的时间窗口极短。从出现症状到死亡,可能只有24到48小时。对于医生来说,这意味着他们几乎没有时间进行诊断和治疗。而对于患者来说,一个下午的海滩散步可能变成第二天的生死危机。
气候变化正在以多种方式影响传染病的传播模式。海水温度上升使得像创伤弧菌这样的细菌能够在更高纬度地区生存和繁殖。极端天气事件增加导致洪水和风暴潮,增加了人群接触污染水体的机会。所有这些因素都在推动坏死性筋膜炎的流行病学地图不断扩张。
诊断的艺术与陷阱
坏死性筋膜炎最大的敌人不是细菌本身,而是诊断延误。研究表明,从出现症状到接受手术治疗的时间每增加一小时,死亡风险就显著上升。然而,这种疾病的早期症状如此不典型,以至于即使是经验丰富的医生也可能被迷惑。
一个典型病例是这样的:一位50岁的糖尿病患者注意到他的左小腿有一块红肿,伴有轻微疼痛。他以为是被什么虫子叮咬了,涂抹了一些药膏就不再在意。两天后,红肿扩大,疼痛加剧,他来到社区诊所就诊。
社区医生检查后诊断为蜂窝织炎——一种常见的皮肤感染——并开了口服抗生素。患者回家后继续观察,但症状没有改善。第三天,他开始发烧,疼痛变得难以忍受。当他终于来到医院急诊时,医生切开他的小腿,发现筋膜已经坏死,灰黑色的腐肉散发着令人作呕的气味。
这个病例揭示了一个普遍存在的问题:坏死性筋膜炎的早期症状与蜂窝织炎非常相似,而蜂窝织炎的发病率远高于坏死性筋膜炎。据统计,对于每一个坏死性筋膜炎患者,可能有数百个蜂窝织炎患者。这种概率差异使得医生在早期阶段很难做出正确的判断。
然而,有一些线索可以帮助医生区分这两种疾病。首先是疼痛程度。坏死性筋膜炎的疼痛通常远远超出可见皮肤病变的范围,而蜂窝织炎的疼痛与可见的红肿区域基本一致。如果一个患者只有一小块红斑却痛苦不堪,医生应该高度警惕。
其次是病变进展速度。蜂窝织炎通常在数天内缓慢扩大,而坏死性筋膜炎可能在数小时内明显恶化。如果一个看似普通的皮肤感染在抗生素治疗后反而加重,这几乎可以肯定是更严重的问题。
第三是全身症状。蜂窝织炎患者可能有轻度发热,但一般情况稳定。坏死性筋膜炎患者往往在早期就出现严重全身症状,如高热、寒战、心率加快、血压下降等。这些症状提示感染已经不再局限于皮肤层面。
实验室检查可以提供额外帮助,但也存在陷阱。白细胞计数升高、C反应蛋白升高、低钠血症是坏死性筋膜炎的常见表现,但这些指标在其他感染中也可能出现。一个叫做LRINEC的评分系统试图综合多项实验室指标来预测坏死性软组织感染的风险,但它的敏感性和特异性都不是完美的。
影像学检查同样存在局限性。CT扫描可以显示筋膜增厚、气体在软组织中等征象,但这些征象在疾病早期可能不明显。MRI对筋膜水肿高度敏感,但检查耗时且费用高昂,可能延误治疗。更重要的是,任何影像学检查都不应该推迟紧急手术的进行。
这就是为什么外科医生的经验和直觉在坏死性筋膜炎的诊断中如此重要。当一位经验丰富的外科医生高度怀疑这种疾病时,他可能会直接将患者送入手术室进行探查。宁可做一个阴性的探查手术,也不要错过一个真正的坏死性筋膜炎——这是外科教学中的金科玉律。
手术刀与时间的赛跑
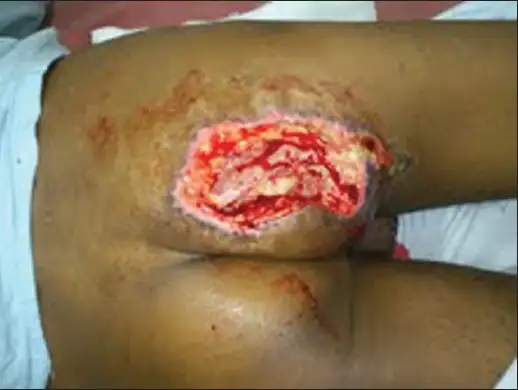
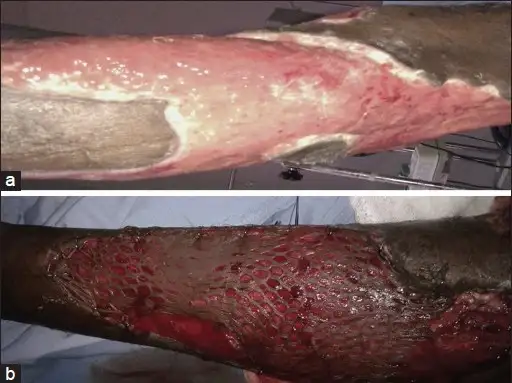
当坏死性筋膜炎的诊断确立,外科手术是唯一有效的治疗方法。抗生素可以杀死细菌,但无法清除已经坏死的组织。这些坏死组织是细菌的温床,也是毒素的来源。只有通过手术彻底清除所有死亡组织,才能切断这个恶性循环。
手术的过程可能令人震惊。外科医生需要在受影响区域做大范围的切口,一直延伸到健康组织。他们必须切除所有坏死的皮肤、皮下脂肪和筋膜,直到看到出血的健康组织边缘。在一些极端病例中,这可能意味着切除整个肢体,甚至更广泛的身体区域。
第一个手术往往只是开始。由于感染进展迅速,医生可能需要在24到48小时内进行第二次甚至第三次手术,以确保所有感染组织都被清除。每一次手术都是一场赌博:切得太多可能造成不必要的残废,切得太少可能让感染继续蔓延。
抗生素是手术治疗的重要辅助,但不是替代。广谱抗生素组合通常在诊断确立后立即开始使用,覆盖革兰氏阳性菌、革兰氏阴性菌和厌氧菌。一旦培养结果出来,抗生素方案可以根据具体致病菌进行调整。
然而,抗生素在坏死性筋膜炎治疗中的作用有限。原因是多方面的。首先,感染区域的血管已经被血栓堵塞,抗生素难以到达感染部位。其次,坏死组织本身没有血液供应,即使抗生素到达也无法渗透进去。第三,某些细菌毒素一旦释放,抗生素无法逆转其造成的损害。
这就是为什么某些医生主张使用静脉注射免疫球蛋白。理论上,免疫球蛋白可以中和细菌产生的超抗原毒素,阻止细胞因子风暴的发展。然而,这种治疗的疗效尚未得到大规模临床试验的证实,目前仍存在争议。
高压氧治疗是另一种辅助手段。通过让患者在高压氧舱中呼吸纯氧,理论上可以增加组织氧含量,抑制厌氧菌生长,促进伤口愈合。但这项治疗同样缺乏强有力的证据支持,而且不应推迟紧急手术的进行。
对于患者来说,手术后的道路同样漫长而艰难。大面积的皮肤和软组织缺损需要时间愈合,可能需要进行皮肤移植或皮瓣转移。物理康复可能持续数月甚至数年。而心理创伤——失去肢体、失去外貌、失去对生活的掌控感——可能永远无法完全愈合。
预防的困境
面对如此可怕的疾病,预防似乎是最好的策略。但坏死性筋膜炎的预防面临着一个根本性的困境:我们无法预测谁会得病,也无法完全避免所有可能导致感染的情况。
已知的危险因素包括糖尿病、肥胖、免疫功能低下、周围血管疾病、慢性肾病、酗酒等。这些因素或者削弱了身体的免疫防御,或者提供了细菌入侵的机会。然而,也有相当比例的患者在感染前完全健康,没有任何已知的危险因素。
避免皮肤损伤是最基本的预防措施。但在日常生活中,谁能够完全避免所有的小伤口?一次剃须刮伤、一次厨房意外、一次运动擦伤——这些都是生活的一部分。我们不可能因为恐惧坏死性筋膜炎而停止生活。
对于特定的环境风险,预防建议更加具体。避免在温暖的海水中游泳如果有开放性伤口;处理生海鲜时佩戴手套;糖尿病患者特别小心足部护理。但即使遵循所有这些建议,也不能完全消除感染风险。
疫苗接种是一种理论上可行的预防策略。目前,针对肺炎链球菌和脑膜炎奈瑟菌的疫苗已经广泛使用。然而,针对化脓性链球菌的疫苗开发面临着重重困难。链球菌有超过200种M蛋白类型,每一种都可能引起疾病。设计一种能够覆盖所有主要致病类型的疫苗是极其复杂的任务。
更重要的是,化脓性链球菌是一种"条件致病菌”。它可以在健康人的咽喉和皮肤上定植而不引起任何症状。据估计,全球有数亿人携带这种细菌,只有极少数人会发展为侵袭性疾病。这意味着疫苗需要针对一种极其常见的细菌,而它只在极少数情况下造成严重后果。这样的疫苗是否值得在普通人群中推广,是一个复杂的公共卫生问题。
对于高危人群,早期识别和及时就医可能是最有效的"预防"策略。教育糖尿病患者认识足部护理的重要性,教育医生识别坏死性筋膜炎的早期征象,教育公众在伤口异常恶化时寻求医疗帮助——这些措施可能比任何疫苗或药物都更能挽救生命。
未解之谜与未来的希望
尽管医学在过去一个世纪取得了巨大进步,坏死性筋膜炎仍然是人类面临的重大挑战之一。死亡率在过去几十年几乎没有显著下降,诊断仍然困难,治疗仍然艰难。但科学家们正在多个方向上努力,希望找到更好的武器来对抗这个古老的敌人。
一个重要的研究领域是细菌毒力因子的分子机制。通过深入了解M蛋白、致热外毒素和其他毒力因子的结构和功能,科学家希望找到新的治疗靶点。例如,如果能够设计一种药物特异性地阻断M蛋白与纤维蛋白原的结合,就可能使细菌更容易被免疫系统清除。
另一个方向是宿主反应的研究。为什么有些人感染后发展为坏死性筋膜炎,而另一些人只表现为轻微的咽喉炎?遗传因素、免疫状态、共存疾病如何影响疾病进程?这些问题的答案可能帮助我们识别高危人群,进行有针对性的预防和治疗。
快速诊断技术的发展同样至关重要。目前的诊断主要依赖临床表现和手术探查,这是一个耗时且不确定的过程。如果能够开发出一种快速的血液或组织检测,能在数小时内确认诊断,将大大改善患者预后。
最后,公共卫生策略的优化也是研究重点之一。随着气候变化导致创伤弧菌等细菌的地理分布扩大,如何调整监测和预警系统,如何教育公众认识新的风险,如何优化医疗资源的配置——这些都是亟待解决的问题。
人类与坏死性筋膜炎的斗争已经持续了数千年。从希波克拉底的时代到琼斯医生的战地医院,从梅莱尼的实验室到现代重症监护病房,这种疾病始终保持着它的恐怖和神秘。但正是这种斗争推动了医学的进步,让我们对感染、免疫和生命的本质有了更深刻的理解。
每一例坏死性筋膜炎都是一个悲剧,但每一个从这种疾病中幸存的患者也是人类意志的胜利。他们带着缺失的肢体和永久的伤痕继续生活,提醒我们生命的脆弱和坚韧。而那些与这种疾病搏斗的医生和科学家们,则代表着人类永不放弃的精神——即使面对最可怕的敌人,我们也会继续战斗。
在显微镜下,那些链状的细菌静静地悬浮着,等待着下一次入侵的机会。它们不知道的是,在它们对面,是一群同样不屈不挠的人类,正在用智慧、勇气和技术构筑防线。这场战争还将持续很长时间,但只要我们不停止战斗,希望就永远存在。
参考文献
-
Jones J. Surgical Memoirs of the War of the Rebellion: Investigation Upon the Nature, Causes, and Treatment of Hospital Gangrene as Prevailed in the Confederate Armies 1861-1865. 1871.
-
Wilson B. Necrotizing fasciitis. The American Surgeon. 1952;18(4):416-31.
-
Meleney FL. Hemolytic streptococcus gangrene. Archives of Surgery. 1924;9:317-364.
-
Giuliano A, Lewis F Jr, Hadley K, Blaisdell FW. Bacteriology of necrotizing fasciitis. Am J Surg. 1977;134:52-7.
-
CDC. Severe Vibrio vulnificus Infections in the United States Associated with Warming Coastal Waters. Health Alert Network. 2023.
-
Walker MJ, et al. Disease Manifestations and Pathogenic Mechanisms of Group A Streptococcus. Clin Microbiol Rev. 2014;27(2):264-301.
-
Sarani B, Strong M, Pascual J, Schwab CW. Necrotizing fasciitis: current concepts and review of the literature. J Am Coll Surg. 2009;208(2):279-88.
-
Anaya DA, Dellinger EP. Necrotizing soft-tissue infection: diagnosis and management. Clin Infect Dis. 2007;44(5):705-10.
-
Stevens DL, Bryant AE. Necrotizing Soft-Tissue Infections. N Engl J Med. 2017;377(23):2253-2265.
-
Tang WM, Ho PL, Yau WP. Necrotizing fasciitis of the lower limb. J Orthop Surg (Hong Kong). 2001;9(1):43-8.
-
Loudon I. Necrotising fasciitis, hospital gangrene, and phagedena. Lancet. 1994;344(8921):556.
-
Descamps V, Aitken J, Lee MG. Hippocrates on necrotising fasciitis. Lancet. 1994;344(8921):556.
-
Fournier JA. Gangrene foudroyante de la verge. Semaine médicale. 1883;2:345-347.
-
Baker S, et al. Group A Streptococcus necrotizing fasciitis: Clinical and microbiological analysis. Clin Infect Dis. 2000;31(1):79-86.
-
Sharma S, et al. Necrotizing Fasciitis: A Review. Indian J Surg. 2013;75(6):421-427.