1874年的西非黄金海岸,英国海军外科医生约翰·奥尼尔站在一个偏远的村庄里,用简易显微镜观察着当地患者皮肤上的丘疹。他所看到的东西,将成为人类认识一种古老瘟疫的开始——一条在人类皮肤下蠕动的微小线虫。然而,直到一个世纪后,人类才真正理解这种被称为"河盲症"的疾病如何夺走无数人的光明,又如何在现代医学的努力下,成为人类公共卫生史上最伟大的胜利之一。
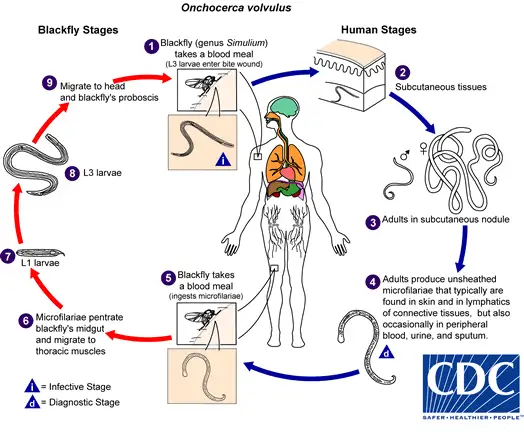
黑蝇之吻:湍急河流上空的隐形杀手
在撒哈拉以南非洲的广袤土地上,湍急的河流奔腾不息。这些水域滋养着两岸的土地,也孕育着一种令人恐惧的昆虫——黑蝇。学名蚋属的这种小虫,体型仅有2至5毫米,却拥有足以改变人类命运的力量。
黑蝇是地球上最执着的吸血者之一。与其他蚊虫不同,它们不在静水中繁殖,而是将卵产在湍急河流的岩石和水草上。幼虫需要富含氧气的水环境才能发育,这使得它们几乎只在流速超过每秒0.5米的河流中繁衍。正因如此,这种疾病得名为"河盲症"——最肥沃、最适宜耕种的土地,恰是最危险的地方。
当雌性黑蝇叮咬已被感染的人类时,它会吸入含有微丝蚴的血液。这些微小的幼虫在黑蝇体内经历令人惊叹的蜕变。它们从蚊子的中肠穿越血腔,到达胸部肌肉,在那里经历两次蜕皮,最终发育成具有感染力的第三期幼虫。这个过程需要6至12天,期间黑蝇体内的温度和生化环境为幼虫提供着完美的培养皿。
成熟的感染性幼虫会向前迁移至黑蝇的头部和口器。当这只黑蝇再次叮咬人类时,幼虫便从口器中钻出,穿透人类的皮肤,开始它们在最终宿主体内长达十四年的寄生生涯。一只被感染的黑蝇可能携带数百条幼虫,而一次叮咬便足以完成传播。然而,黑蝇的传播效率其实相当低下——与传播疟疾的按蚊相比,需要数百次叮咬才能完成一次成功的传播。这解释了为什么河盲症主要影响长期生活在流行区的居民,而旅行者鲜少感染。
黑蝇的飞行能力令人咋舌。尽管它们的生命周期与湍急河流紧密相连,但它们能够飞行数百公里寻找宿主。研究表明,某些种类的黑蝇甚至能跨越500公里的距离。这意味着即使一个地区实施了成功的控制措施,来自遥远地区的黑蝇仍可能重新引入疾病。1980年代,西非盘尾丝虫病控制计划就曾面临这样的挑战——来自未控制区域的黑蝇不断迁入,使得消灭工作难上加难。
在非洲,传播河盲症的主要是 Simulium damnosus 复合种群的成员。这是一个包含数十个物种的复杂群体,不同物种在传播效率、叮咬习性和地理分布上各有不同。在西非的热带雨林地区,某些黑蝇物种更倾向于叮咬人类的下半身;而在稀树草原地区,其他物种则更喜欢叮咬躯干和上肢。这些行为差异直接影响着人体感染后微丝蚴在皮肤和眼部的分布模式,也解释了为什么不同地区的河盲症临床表现存在显著差异。
黑蝇的叮咬本身并不造成明显伤害,顶多留下一个小红点和轻微瘙痒。大多数人甚至不会意识到自己被叮咬。然而,在流行区,一个人可能在一生中遭受数万次叮咬。每一次叮咬都是一次赌博——感染的黑蝇可能将致命的幼虫注入体内,开启一场持续数十年的慢性战争。
皮肤下的王国:盘尾丝虫的生命奇迹
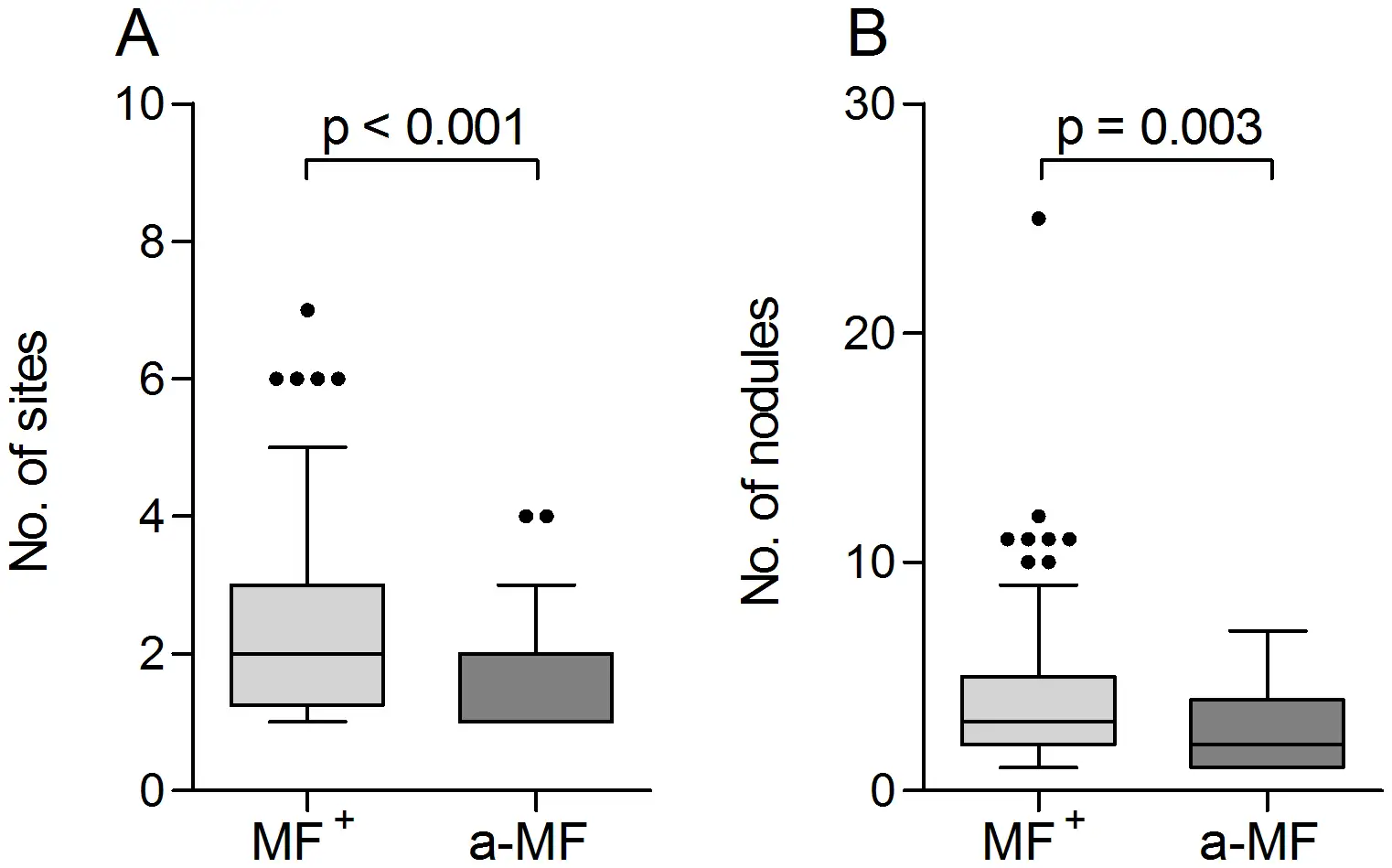
盘尾丝虫是地球上最成功的寄生虫之一。它的成虫形态可以在人体内存活长达14至15年,这是绝大多数寄生虫望尘莫及的寿命。更惊人的是,雌性成虫在其一生中可以产下数以百万计的微丝蚴,平均每天释放约1000至3000条幼虫。

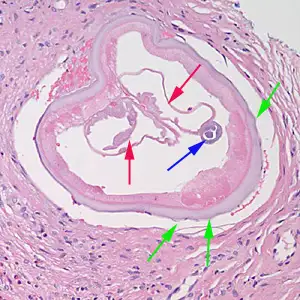
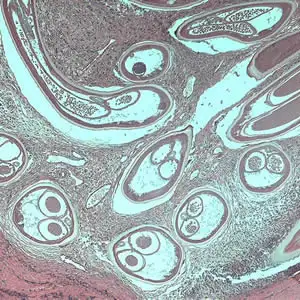
当感染性幼虫进入人体皮肤后,它们会在数月内发育成熟。雄虫相对较小,体长约2至4厘米,细如发丝;而雌虫则可达30至50厘米长,直径约0.3至0.4毫米,是名副其实的"巨虫"。成虫并不四处游荡,它们将自己蜷曲成团,深埋在皮下结缔组织中,形成特征性的纤维结节——医学上称为"盘尾丝虫结节"或"蟠尾蚴瘤"。
这些结节通常出现在骨性突起部位附近,如髋部、肋骨、肩胛骨和头颅。结节大小不一,从豌豆大小到高尔夫球大小不等,触感坚硬,通常无痛。一个感染者体内可能只有一两个结节,也可能多达数十个。在严重感染的病例中,结节几乎可以出现在身体的任何部位,包括头部和眼部周围。
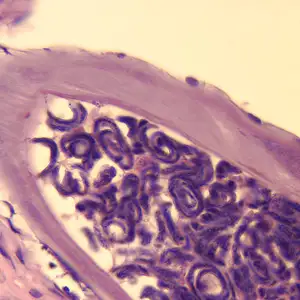
然而,真正造成伤害的不是成虫,而是它们生产的微丝蚴。这些微小的幼虫体长仅约300微米,直径不到1微米,必须在显微镜下才能观察到。它们没有围鞘,身体纤细,尾部逐渐变尖。一旦离开母体,微丝蚴便开始在宿主的皮肤和皮下组织中四处迁移。
微丝蚴的迁移模式堪称生物学奇观。它们似乎具有某种趋性,会主动向皮肤表面移动。研究表明,微丝蚴在皮肤中的分布并非随机——在躯干部位密度最高,而在四肢末端相对稀少。这种分布模式可能与黑蝇的叮咬偏好有关,也可能是寄生虫为确保传播而进化出的策略。
当微丝蚴在皮肤中死亡时,它们会释放大量抗原物质,触发宿主的免疫反应。在大多数感染者体内,这种反应被巧妙地抑制着——成虫能够分泌多种免疫调节分子,使宿主的免疫系统对其存在"视而不见"。然而,当大量微丝蚴同时死亡时,这种平衡会被打破,导致剧烈的炎症反应。
皮肤症状是河盲症最普遍的表现。在轻度感染中,患者可能仅感到间歇性瘙痒;但在重度感染中,瘙痒可能如此剧烈,以至于患者无法入睡,甚至用石头或粗糙的树皮刮擦皮肤直至出血。非洲某些地区的居民将这种瘙痒称为"卡姆洛",意为"让人发疯的东西"。
长期的炎症会导致皮肤发生特征性改变。最初是急性丘疹性皮炎,皮肤出现红色丘疹和小水泡;随后发展为慢性皮炎,皮肤增厚、粗糙、脱屑,呈现出类似象皮的外观,被称为"象皮病"或"蜥蜴皮"。更晚期则出现色素脱失,皮肤上形成斑驳的白色斑块,如同豹纹,因此得名"豹皮症"。
另一种独特的皮肤改变是"悬垂腹股沟",表现为腹股沟区域皮肤松弛下垂,形成袋状结构。这是由于长期的淋巴结炎症和纤维化导致淋巴回流障碍,加上皮肤弹性丧失所致。患者行走时,这些皮褶会摇摆晃动,造成明显的不适和社交尴尬。
然而,皮肤症状只是河盲症故事的一半。真正让这种疾病成为噩梦的,是微丝蚴对眼睛的入侵。
眼球深处的战争:当免疫系统背叛光明
河盲症最令人恐惧的特征,是它对视力的影响。在严重感染的社区,失明率可能高达10%至15%,某些村庄甚至更高。在非洲一些地区,盲人由儿童牵引行走的画面曾是日常风景。
微丝蚴如何从皮肤进入眼睛,至今仍不完全清楚。它们可能通过巩膜和结膜组织直接迁移,也可能通过血液循环到达眼部。无论路径如何,当微丝蚴进入眼球,一场灾难便悄然开始。
在眼前段,微丝蚴主要影响角膜。当它们在角膜基质中死亡时,会释放包括沃尔巴克氏体细菌在内的抗原物质,触发一系列复杂的免疫反应。人体派出嗜酸性粒细胞和中性粒细胞等炎症细胞围剿这些死亡的幼虫,而这些细胞释放的毒性物质,包括主要碱性蛋白、嗜酸性粒细胞阳离子蛋白和嗜酸性粒细胞过氧化物酶,对角膜细胞具有直接的细胞毒性作用。
最初的临床表现是点状角膜炎——角膜上出现许多细小的、灰白色的混浊点。每个混浊点代表一条死亡微丝蚴周围的炎症反应。在轻度感染中,这些病变会随着微丝蚴的清除而逐渐消退。然而,在反复感染或重度感染的病例中,炎症持续存在,混浊点逐渐融合、扩大。
随着病情进展,角膜边缘开始出现新生血管——这是一种绝望的修复尝试,却反而加速了角膜的破坏。血管从角膜缘长入,伴随着纤维组织的增生,角膜逐渐变得混浊、不透明。这种被称为硬化性角膜炎的病变,最终会覆盖整个角膜,使光线无法进入眼内,导致不可逆的失明。
在后段眼球,微丝蚴引发的是另一场灾难。它们可以侵入视网膜和脉络膜,引起慢性脉络膜视网膜炎。炎症导致视网膜色素上皮萎缩、视网膜下纤维化和视神经损伤。与角膜病变不同,后段眼球病变即使在根除感染后仍可能继续进展,提示可能存在自身免疫机制。
研究者在20世纪90年代发现了一种名为Ov39的盘尾丝虫抗原,它与人类视网膜中的一种44千道尔顿蛋白存在交叉反应。这意味着当免疫系统攻击寄生虫抗原时,它可能错误地将人体自身的视网膜组织也视为目标。这种分子拟态机制,可能是后段眼球病变持续进展的原因之一。
河盲症的眼部病理具有显著的地域差异。在西非的稀树草原地区,眼前段病变更为常见,失明率更高;而在热带雨林地区,后段眼球病变相对多见,但失明率较低。这种差异被认为与不同地区流行的盘尾丝虫株系的毒力差异有关。分子生物学研究证实,稀树草原株系和热带雨林株系在DNA序列上存在可检测的差异,而它们引起的角膜炎症反应也确实不同——稀树草原株系引发更严重的炎症反应。
沃尔巴克氏体细菌在河盲症的发病机制中扮演着关键角色。这种细胞内共生菌存在于盘尾丝虫的所有生命阶段,对成虫的生存和繁殖至关重要。当微丝蚴在角膜中死亡时,沃尔巴克氏体被释放出来,其表面蛋白是强效的炎症触发因子。研究表明,针对沃尔巴克氏体的免疫反应是角膜损伤的主要驱动因素。
这一发现具有重要的临床意义。如果沃尔巴克氏体是炎症的主要触发因素,那么使用抗生素清除这种细菌可能减轻疾病。事实上,多西环素治疗已被证明可以通过清除沃尔巴克氏体来有效地使成虫绝育,并减少微丝蚴相关的炎症反应。
废弃的沃土:一场瘟疫如何重塑非洲地理
河盲症的影响远不止于个人健康。在历史上,它是塑造非洲人口分布和经济发展的隐形力量。
在西非的沃尔特河流域,肥沃的河谷曾是农业生产的理想之地。然而,湍急的河流也是黑蝇繁衍的天堂。在河盲症流行的高峰期,某些地区超过三分之一的成年人失明。失明的农民无法耕种,失明的渔夫无法捕鱼,失明的手艺人无法工作。他们成为了家庭的负担,整个社区的经济基础被瓦解。
更令人心碎的是,许多社区选择了逃离。为了避免子女重复父辈的命运,整个村庄放弃肥沃的河谷,迁往干旱的高地。在加纳、布基纳法索、科特迪瓦等国家,数以千计平方公里的优质农田被废弃。据世界卫生组织估计,在西非盘尾丝虫病控制计划开始前的1970年代,约有2500万人生活在河盲症流行区,其中数百万人因恐惧失明而逃离家园。
约鲁巴人有一句古老的谚语:“靠近河流的人,眼睛必须准备好。“这简短的话语背后,是无数代人对河盲症的恐惧。在流行区,失明被视为正常的衰老过程的一部分,如同白发和皱纹。没有人知道为什么有些人失明而有些人不会,没有人知道如何预防或治疗。在缺乏科学解释的情况下,迷信和魔法填补了空白——某些文化将河盲症归咎于祖先的诅咒,或是河流神灵的惩罚。
儿童是河盲症的无声受害者。他们的父母可能在壮年失明,无法工作,无法照顾家庭。年幼的孩子被迫承担起成人的责任——牵引失明的父母行走,代替他们完成农活和家务。本该在学堂的童年,消磨在无尽的照料和劳作中。这是一个残酷的循环:上一代因河盲症失明,下一代因照顾失明者而失去教育机会,贫困代代相传。
2011年,刚果民主共和国偏远村庄巴巴古卢的渔夫阿科约·奥苏曼卡失明了。他的故事代表了千千万万河盲症患者的命运。阿科约曾是一名伊维菌素分发志愿者,帮助将预防药物送到社区成员手中。然而,一次药物断供改变了一切。村庄的伊维菌素库存耗尽,他被建议"先分发完药物,等出现症状再服用”。但药物再也没有到达。
“它就这样完全变白了,“阿科约如此描述他逐渐失去视力的过程。那是一种缓慢的、爬行的失明,始于2010年,在2011年彻底夺走了他的光明。他不得不依赖妻子喂食和穿衣,他的儿子艾托被迫辍学照顾他。艾托的躯干和额头上长着数个"结节”——盘尾丝虫成虫寄生的纤维性肿块。这个家庭被困在一个恶性循环中:疾病夺走了父亲的视力,也夺走了儿子的未来。
阿科约的故事中有一个令人不安的细节。巴巴古卢村在2003至2004年间曾发生过因服用伊维菌素而导致的死亡事件,原因可能是患者同时感染了罗阿丝虫——另一种非洲寄生虫。罗阿丝虫高负荷感染的患者在服用伊维菌素后可能出现严重不良反应,包括脑炎。这一并发症使得河盲症控制工作在某些地区变得更加复杂。即使一种救命药物已经存在,如何安全地将其送到最需要的人手中,仍是一个需要解答的问题。
更令人担忧的是,近年来研究者发现河盲症与癫痫之间存在关联。在河盲症高流行区,癫痫的发病率异常升高。某些研究者提出,微丝蚴可能通过引发自身免疫反应损伤神经系统。在阿科约居住的地区,癫痫患者比例高得惊人。他的儿子艾托每月发作约四次癫痫发作,却无法获得简单的抗癫痫药物。
河盲症的经济负担是巨大的。世界卫生组织估计,在非洲,河盲症每年导致超过100万伤残调整生命年的损失。这包括了因失明而损失的健康生命年,以及因照顾失明家庭成员而损失的生产力。在某些高流行社区,河盲症相关的经济成本可能占家庭收入的相当比例。
然而,河盲症的故事并非只有黑暗。在人类与这种疾病的斗争中,出现了医学史上最伟大的合作与胜利之一。
扭转乾坤:从绝望到希望的西非战役
1974年11月,一架直升机缓缓飞越西非上空,开始了一场前所未有的行动。这是西非盘尾丝虫病控制计划的第一次空中喷洒,目标是黑蝇繁殖的河流。
盘尾丝虫病控制计划是世界上最大规模的热带病控制项目之一。它的诞生源于一个简单的观察:如果黑蝇需要湍急河流才能繁殖,那么通过在河流中投放杀幼虫剂杀死黑蝇幼虫,就可以阻断传播。这个计划覆盖了西非七个国家——贝宁、布基纳法索、科特迪瓦、加纳、马里、尼日尔和多哥,面积达65.4万平方公里,涉及约3000万人口。
每个星期,直升机和固定翼飞机飞越数千公里的河流,喷洒环保型杀幼虫剂。最初使用的是有机磷杀虫剂,后来逐渐被生物杀虫剂如苏云金杆菌替代,以减少对环境的影响。这项工作持续了28年,直到2002年。
结果令人振奋。在控制区域内,黑蝇密度下降了99%以上,传播几乎完全中断。曾经被废弃的肥沃河谷重新有人定居,农业生产力显著恢复。据估计,这项计划挽救了约60万人免于失明,为约1800万儿童提供了无河盲症的成长环境,并使约2500万公顷的废弃农田重新得到耕种。
然而,控制计划的成功并非一帆风顺。黑蝇的远距离飞行能力意味着来自控制区外的黑蝇可以重新引入疾病。为了应对这个问题,控制区域被逐步扩大,最终覆盖了11个国家。环境问题也曾引发担忧——大量杀虫剂进入河流生态系统,对鱼类和其他水生生物造成影响。这些问题促使研究者开发更环保的控制方法。
盘尾丝虫病控制计划的成功是国际合作的结果。世界卫生组织、世界银行、联合国开发计划署和联合国粮食及农业组织共同支持了这项计划,总投入超过5亿美元。这被认为是继天花根除之后,公共卫生史上最成功的疾病控制项目之一。
然而,控制计划有一个根本性的局限:它针对的是传播媒介,而非寄生虫本身。即使传播中断,已感染者体内的成虫仍可存活多年,持续产生微丝蚴。真正改变游戏规则的,是一种神奇药物的出现。
神药诞生:从日本土壤到诺贝尔奖
1970年代,日本北里研究所的大村智正在寻找新型抗生素。他从静冈县的一处高尔夫球场采集了土壤样本,从中分离出一种新的放线菌——阿维链霉菌。这种微生物产生的化合物,将改变数亿人的命运。
大村智将样本寄给了美国默克公司的威廉·坎贝尔。坎贝尔和他的团队发现,这些微生物产生的一类化合物对寄生虫具有强大的杀灭作用。他们将其命名为"阿维菌素”,其衍生物伊维菌素后来成为治疗河盲症的关键药物。
伊维菌素的作用机制堪称精妙。它选择性结合寄生虫神经和肌肉细胞上的谷氨酸门控氯离子通道——这是一类人类和哺乳动物所没有的离子通道。当伊维菌素与这些通道结合时,它引起通道持续开放,导致氯离子大量内流,神经元和肌细胞超极化,最终导致寄生虫瘫痪和死亡。
对于盘尾丝虫,伊维菌素主要作用于微丝蚴而非成虫。单次口服剂量可以在数周内将皮肤中的微丝蚴数量降低99%以上,并使雌性成虫暂时绝育约6至12个月。这意味着,只要定期服药,患者就不会发展出致盲的眼部病变,传播也会被阻断——因为黑蝇无法从患者体内摄入足够的微丝蚴。
1981年,默克公司的穆罕默德·阿齐兹博士前往塞内加尔达喀尔,在河盲症患者身上测试伊维菌素。结果令人震惊:单次剂量就在一个月内清除了所有微丝蚴。阿齐兹兴奋地返回公司总部,却遭到了世界卫生组织专家的质疑——他们认为结果太完美,可能是错误的。
默克公司没有气馁,而是启动了大规模的临床开发项目。最终的研究结果证实了阿齐兹的发现:伊维菌素安全、有效,单次剂量可以预防河盲症的发展。1987年,伊维菌素以商品名"海克赞”(Mectizan)获得监管批准,成为治疗河盲症的第一个安全有效的药物。
然而,一个巨大的问题摆在默克公司面前:需要这种药物的人——数百万生活在非洲偏远农村的贫困人口——根本买不起它。公司内部进行了激烈的讨论:是否应该免费提供这种药物?免费捐赠会持续多久?这对公司的财务有什么影响?
时任默克公司首席执行官的罗伊·瓦格洛斯做出了一个历史性的决定。1987年10月21日,他在华盛顿和巴黎同时召开新闻发布会,宣布公司将无限期免费提供海克赞,“只要需要,多少都给”。这是制药行业史上第一个也是最大的药物捐赠项目。
“药物被需要的地方,只有最贫穷的人,“瓦格洛斯后来回忆道。“非洲政府没有预算,美国政府也没有拨款。即使我们只谈论最初200万美元的成本,也没有人愿意付钱。”
《纽约时报》杂志版将河盲症放上封面,文章提到默克拥有一种几乎神奇的药物——默克打算如何处置它?这给公司施加了巨大压力。最终,高管团队做出了决定:公司将为全世界任何需要的人免费捐赠海克赞,持续所需的时间。
这个决定的影响是深远的。截至2023年,默克已捐赠超过50亿剂海克赞,治疗了数亿人。伊维菌素捐赠项目成为制药企业社会责任的典范,也被认为是现代医学史上最伟大的慈善行动之一。
2015年,威廉·坎贝尔和大村智因发现阿维菌素而获得诺贝尔生理学或医学奖。他们的工作从一粒土壤中的细菌开始,最终挽救了数百万人的视力。
细菌的秘密:沃尔巴克氏体与新治疗方向
伊维菌素的局限性在于它不能杀死成虫,只能暂时抑制微丝蚴的产生。这意味着患者需要每年或每半年服药一次,持续多年,直到成虫自然死亡。寻找能够杀死成虫的"大杀虫剂”,一直是河盲症研究的圣杯。
2000年代,一个意外的发现开辟了新的方向。研究者发现,盘尾丝虫体内寄生着一种名为沃尔巴克氏体的细胞内细菌。这些细菌对成虫的生存至关重要——它们为虫体提供必需的营养物质,参与虫体的繁殖和发育。
没有沃尔巴克氏体,雌性成虫就无法产生活的微丝蚴,最终虫体会死亡。这意味着,用抗生素清除沃尔巴克氏体,可能是杀死成虫的有效方法。
多西环素是一种广泛使用的抗生素。研究表明,每天服用100毫克多西环素,持续4至6周,可以有效地清除盘尾丝虫体内的沃尔巴克氏体。治疗结束后数月,微丝蚴数量降至几乎检测不到的水平,并可持续保持低水平长达18个月以上。更重要的是,部分成虫可能在治疗过程中死亡。
这一发现具有革命性意义。多西环素是第一个被证明对成虫有杀灭作用的药物。然而,它也有明显的局限:需要连续服用4至6周,这在偏远农村地区难以实施;多西环素不能用于孕妇和8岁以下儿童;大规模分发长期抗生素可能引发耐药性问题。
因此,多西环素目前主要用于个体治疗,特别是对伊维菌素反应不佳的患者,或在罗阿丝虫共同流行区(伊维菌素可能引发严重不良反应)。在公共卫生层面,它可能作为伊维菌素的补充,用于特定情况下的"扫尾"治疗。
沃尔巴克氏体的发现还加深了我们对河盲症发病机制的理解。如前所述,沃尔巴克氏体表面蛋白是微丝蚴死亡后触发角膜炎症的主要因素。这提示我们,针对沃尔巴克氏体的免疫反应可能是疾病发生发展的核心。
终结之路:消除河盲症的全球努力
今天的河盲症控制已经进入消除阶段。继西非盘尾丝虫病控制计划之后,1995年启动的非洲盘尾丝虫病控制计划将重点转向社区主导的伊维菌素治疗分发。2016年,该计划演变为扩大特殊疾病控制计划,继续推动消除工作。
在美洲,盘尾丝虫病消除计划取得了更加令人瞩目的成功。该地区原有的13个疫源地中,已有12个成功消除了传播,仅剩巴西与委内瑞拉边境的亚诺马米地区仍有活动性传播。哥伦比亚(2013年)、厄瓜多尔(2014年)、墨西哥(2015年)和危地马拉(2016年)先后被世界卫生组织认证为消除了河盲症。
在非洲,消除工作面临更大的挑战。大陆的广袤面积、复杂的地理环境、薄弱的基础设施、以及某些地区罗阿丝虫的共同流行,都增加了控制难度。然而,进展是实实在在的。2024年,尼日尔成为第一个被认证消除了河盲症作为公共卫生问题的非洲国家。
诊断技术的进步为消除工作提供了新的工具。传统的皮肤切片检查虽然简单,但敏感性有限,特别是在低感染强度的情况下。基于PCR的分子检测方法更加敏感,但需要实验室设施。血清学检测如OV-16抗体测试可以识别既往感染,但无法区分现症感染和既往暴露。
一种新的诊断策略正在开发中:利用尿液或泪液中的生物标志物进行无创检测。这种方法可能特别适合消除阶段的监测,因为在这个阶段感染率已经很低,传统方法难以检测。
药物研发也在继续。莫西菌素是一种与伊维菌素相似但半衰期更长的药物,已获批准用于河盲症治疗。研究表明,单次莫西菌素剂量可以抑制微丝蚴产生长达12个月,这意味着可能只需要每年服药一次而非两次。
然而,消除工作也面临新的挑战。2025年,研究者报告了疑似伊维菌素耐药性的病例。虽然尚未得到证实,但这提醒我们:当一种药物成为唯一的治疗选择时,耐药性的出现只是时间问题。开发新的治疗药物,保持对耐药性的监测,是确保消除工作成功的关键。
尾声:光明与阴影
站在21世纪第三个十年的门槛上回顾河盲症的历史,我们看到的是一个关于黑暗与光明、绝望与希望、科学与人性的故事。
从约翰·奥尼尔在黄金海岸的简陋显微镜下观察到的第一缕微丝蚴,到大村智和威廉·坎贝尔获得诺贝尔奖的荣耀时刻;从西非河流上空盘旋的喷洒直升机,到默克公司CEO罗伊·瓦格洛斯宣布无限期捐赠药物的历史性决定——这是人类智慧与意志的胜利。
然而,故事并未结束。在非洲某些偏远角落,仍有儿童因照顾失明的父母而辍学,仍有渔夫因无法获得药物而逐渐失去光明。河盲症是一种被忽视的热带病——它影响的是世界上最贫困、最边缘化的人群,他们的声音很少被听到。
在刚果民主共和国的巴巴古卢村,阿科约·奥苏曼卡仍然在黑暗中摸索。他的儿子艾托仍然每月经历癫痫发作,而简单的抗癫痫药物对他来说遥不可及。村里的护士让·巴戈马说:“人们不想吃一种不能去除结节的药,不能’治愈’他们的药。我们需要一种能够杀死成虫的药物。”
这是对医学研究者的呼唤,也是对全球公共卫生事业的提醒:消除河盲症的道路,仍有最后一公里需要走完。当那一天到来时,当最后一个村庄摆脱河盲症的阴影,当最后一个孩子不再需要牵引失明的父母行走——那将是人类文明最伟大的胜利之一。
在那之前,河流仍将奔流,黑蝇仍将振翅,而我们与河盲症的斗争,也将继续。
参考资料:
- World Health Organization. Onchocerciasis Fact Sheet. 2025.
- Pearlman E. Pathogenesis of Onchocercal Keratitis (River Blindness). Clinical Microbiology Reviews. 1999;12(3):445-453.
- Cupp EW, et al. The onchocerciasis chronicle: from the beginning to the end? Trends in Parasitology. 2012;28(7):280-289.
- Hoerauf A. River Blindness: An Old Disease on the Brink of Elimination and Control. Journal of Global Infectious Diseases. 2011;3(2):151-155.
- Vagelos PR. A conversation with P. Roy Vagelos. Journal of Clinical Investigation. 2014;124(6):2375-2379.
- Omura S, Campbell WC. Ivermectin: A Reflection on Simplicity. Nobel Lecture. 2015.
- Merck & Co. Mectizan Donation Program: 35 Years of Partnership. 2022.
- Hotez PJ, et al. River Blindness: A Success Story under Threat? PLOS Medicine. 2006;3(9):e371.
- Centers for Disease Control and Prevention. DPDx - Onchocerciasis.
- DNDi. Revealing the Neglect: River Blindness. 2018.