一个看不见的敌人
一九八一年六月五日,美国疾病控制与预防中心在其《发病率和死亡率周报》上发表了一篇看似平淡无奇的报告。这篇只有短短几段的文字描述了洛杉矶五名年轻男性患上了一种罕见的肺部感染——卡氏肺孢子虫肺炎。这五个人都是同性恋者,都在此前完全健康。其中两人已经死亡。当时的医生们不会想到,这篇报告将成为现代医学史上最重要的文件之一。他们正在见证一种全新疾病的诞生,一种将在接下来的四十年里夺走超过四千万人生命的瘟疫。
这种疾病的名字是获得性免疫缺陷综合征,更广为人知的名字是艾滋病。它的病原体是一种叫做人类免疫缺陷病毒的微小病原体。这种病毒的大小只有红细胞的十万分之一,肉眼完全无法看见。但它所携带的遗传信息却足以摧毁人体最精密的防御系统,将一个健康的成年人变成一具活着的空壳。
HIV是一种逆转录病毒,这个名称来源于它独特的复制方式。大多数生物的遗传信息流动方向是从DNA到RNA再到蛋白质,但HIV却反其道而行之。它携带的是RNA遗传物质,在侵入人体细胞后,会利用一种叫做逆转录酶的特殊蛋白质,将自己的RNA逆转录成DNA,然后整合到人类细胞的基因组中。这个过程就像是一个黑客将自己的恶意代码植入到操作系统的核心程序里。一旦整合成功,病毒就成为了细胞的一部分,可以潜伏数年而不被察觉。
跨越物种的跳跃
HIV并非一直存在于人类群体中。它是一种人畜共患病,意味着它最初是从动物传播到人类的。科学家们通过追踪病毒的基因序列发现,HIV的前身是一种叫做猴免疫缺陷病毒的病原体,存在于非洲的黑猩猩和白领眉猴体内。
在西非的丛林深处,黑猩猩携带着一种与HIV-1极为相似的病毒。基因分析表明,这种病毒最早可能在二十世纪二十年代就从黑猩猩跳跃到了人类身上。最可能的传播场景是猎人在捕杀黑猩猩时接触了受感染的血液。当时,刚果民主共和国的金沙萨还是一个叫做利奥波德维尔的小型殖民城市。在这个交通枢纽,病毒找到了理想的传播环境。
HIV-2则来源于西非的白领眉猴。这种病毒的传播能力比HIV-1弱得多,主要局限在西非地区。但HIV-1却展现出惊人的扩散能力。从金沙萨出发,它沿着刚果河的贸易路线传播,然后随着现代化的交通网络蔓延到整个非洲大陆,最终跨越海洋,到达美洲、欧洲和亚洲。
一九五九年,一名来自金沙萨的成年男性捐献了血液样本。这份样本被冷冻保存,直到几十年后才被科学家重新发现。检测结果表明,这是已知最早的HIV阳性血液样本。这名男子可能并不是第一个感染HIV的人类,但他代表了病毒已经在人类群体中建立起稳定传播链的证据。
攻击免疫系统的核心
HIV的独特之处在于它攻击的目标。不像大多数病原体直接攻击特定的器官或组织,HIV攻击的是人体的免疫系统本身。它主要靶向一种叫做CD4阳性T细胞的白细胞,这些细胞是免疫系统的指挥中心,负责协调身体对各种感染的防御反应。
当HIV进入人体后,其表面的包膜糖蛋白gp120会与T细胞表面的CD4分子结合。这种结合就像是一把钥匙打开了一扇门。随后,病毒会利用细胞表面的另一种受体——CCR5或CXCR4——完成进入细胞的过程。一旦进入细胞内部,病毒就会脱去外衣,释放出自己的遗传物质,开始它的复制周期。
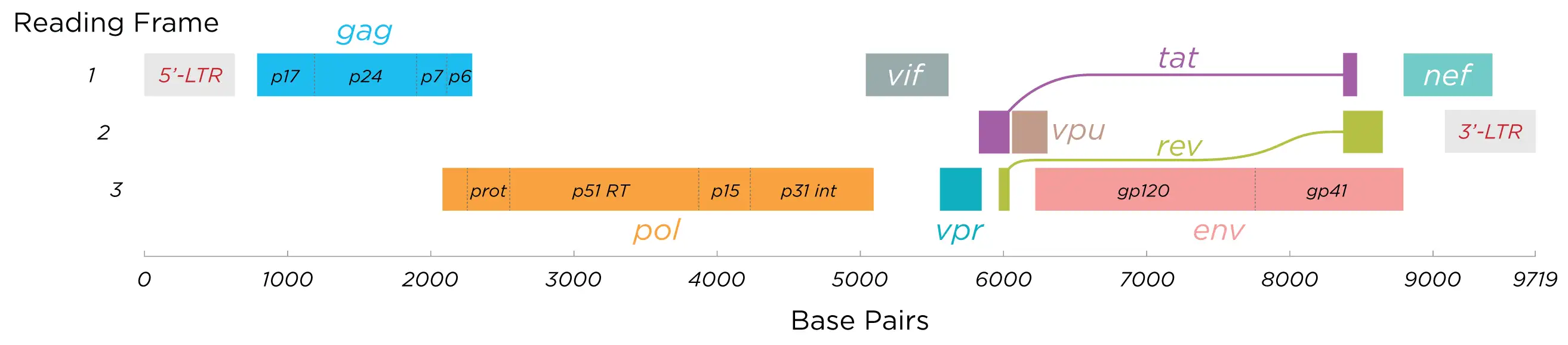
HIV的复制速度惊人地快。一个被感染的细胞每天可以产生数千个新的病毒颗粒。在没有治疗的情况下,人体每天可以产生多达一百亿个新的病毒颗粒。与此同时,HIV的逆转录酶极其容易出错,平均每次复制都会引入新的突变。这种高突变率使得病毒能够快速进化,逃避人体的免疫反应和药物的作用。
随着感染的进展,CD4阳性T细胞的数量逐渐下降。正常人的CD4细胞计数在每微升五百到一千五百之间。当这个数字降到两百以下时,患者就开始进入艾滋病阶段。此时,免疫系统已经严重受损,无法抵御那些在健康人体内不会造成问题的机会性感染。卡氏肺孢子虫肺炎、巨细胞病毒感染、卡波西肉瘤、弓形虫病……这些原本罕见的疾病在艾滋病患者身上变得司空见惯。
零号病人的神话
在一九八四年的美国,一种新的恐慌开始蔓延。人们开始用恐惧的眼神注视着某些特定的群体——同性恋者、海地人、血友病患者、静脉注射毒品者。这些群体被贴上了高风险人群的标签,甚至被污名化为疾病的传播者。
在这个恐惧的漩涡中,一个名字被推到了风口浪尖:盖坦·杜加斯。这位加拿大航空公司的空乘人员在调查中被标记为零号病人,被指责是HIV传入北美的罪魁祸首。媒体将他描绘成一个恶意传播疾病的恶魔,而他的性取向和职业成为了原罪的象征。
然而,二零一六年的一项基因研究彻底推翻了这个故事。科学家们分析了二十世纪七十年代采集的血液样本中的HIV基因序列,发现病毒早在杜加斯之前就已经在北美传播开了。所谓的零号病人只是一个被误解的受害者,一个时代的替罪羊。这项研究还表明,HIV可能在二十世纪七十年代初就已经从加勒比海地区传入美国,而杜加斯不过是被感染的众多人之一。
这个案例揭示了传染病史上的一个永恒主题:在恐慌中,人们总是倾向于寻找一个可以归咎的对象。从十四世纪的黑死病到二十世纪的艾滋病,从麻风病人到同性恋者,污名化往往比病毒本身传播得更快。
恐惧与偏见
在艾滋病出现的早期,这种疾病被简单地称为男同性恋相关免疫缺陷。这个名字本身就反映了当时社会的偏见。人们认为这是一种只影响特定群体的疾病,与正常人无关。这种认知延误了公共卫生部门的反应,也使得病毒在不知不觉中蔓延到更广泛的人群。
一九八四年,一名叫瑞恩·怀特的十三岁印第安纳州男孩被诊断出患有血友病相关的艾滋病。他因为接受被污染的凝血因子治疗而感染了病毒。当他的病情被公开后,学校禁止他返回课堂,家长们在校门口举着抗议牌,邻居们在他的家门口扔石头。一个孩子,仅仅因为得了病,就被整个社区抛弃。
瑞恩·怀特的故事只是冰山一角。在那个年代,艾滋病患者被医院拒收,被保险公司拒绝理赔,被房东驱逐,被家人断绝关系。有些人甚至在死后也无法得到安宁——殡仪馆拒绝处理他们的遗体,公墓拒绝安葬他们的骨灰。恐惧让人们失去了人性。
从绝望到希望
一九八七年,第一种有效的抗HIV药物获得了美国食品药品监督管理局的批准。这种叫做齐多夫定的药物最初是作为抗癌药物开发的,但在实验室中被发现能够抑制HIV的逆转录酶。虽然齐多夫定并不能治愈艾滋病,但它能够延缓疾病的进展,为患者争取更多的时间。
然而,齐多夫定的效果是有限的。病毒很快就会产生耐药性,药物的副作用也非常严重。患者们经历着严重的贫血、恶心、头痛和肌肉疼痛。有些人觉得治疗本身比疾病更难忍受。真正改变游戏规则的是一种叫做高效抗逆转录病毒疗法的联合治疗方案,也就是俗称的鸡尾酒疗法。
一九九五年,华裔科学家何大一和他的团队提出了鸡尾酒疗法的概念。这种方法的核心是同时使用三种或更多种不同机制的药物来攻击病毒。就像是用多把锁来关住一扇门,即使病毒破解了一把锁,其他锁仍然可以将它困住。临床实验表明,鸡尾酒疗法可以将患者血液中的病毒载量降低到检测不到的水平,同时显著提高CD4细胞计数。
鸡尾酒疗法的出现彻底改变了艾滋病的预后。在一九九六年之前,艾滋病诊断几乎等同于死刑判决。患者们在诊断后平均只能存活一到两年。而在鸡尾酒疗法普及后,艾滋病患者可以活上几十年,有些人甚至能够达到与正常人相当的预期寿命。曾经充满了死亡气息的艾滋病病房逐渐变得空荡,那些准备迎接死亡的患者突然发现自己有了未来。
无法根除的敌人
尽管鸡尾酒疗法取得了巨大的成功,它仍然不是一种治愈方案。患者必须终身服药,一旦停药,病毒就会卷土重来。这是因为HIV有一个叫做病毒储存库的秘密武器。在感染的早期,一些病毒会将自己的基因整合到休眠的免疫细胞中。这些细胞不活跃,因此不会产生新的病毒颗粒,也不会被药物杀死。但它们携带着病毒的遗传蓝图,随时准备在条件成熟时重新激活。
这个储存库的存在使得彻底清除HIV成为几乎不可能的任务。科学家们估计,即使是最敏感的检测方法能够检测到的最低病毒载量,也意味着体内仍有约十万到一百万个潜伏感染的细胞。这些细胞可以存活数十年,在患者停止治疗后迅速重启感染过程。
二零零六年,一个特殊的病例引起了全世界的关注。一名叫做蒂莫西·雷·布朗的患者,也被称为柏林病人,成为了历史上第一个被治愈的艾滋病患者。布朗同时患有艾滋病和急性髓系白血病。为了治疗白血病,医生们为他进行了干细胞移植,而捐赠者携带一种罕见的基因突变——CCR5Δ32。这种突变使得细胞表面缺乏HIV进入所需的CCR5受体。
移植手术后,布朗停止了抗逆转录病毒治疗。令医生们惊讶的是,他的体内再也没有检测到HIV。这个案例证明,治愈艾滋病在理论上是可能的。但干细胞移植是一种高风险、高成本的治疗方法,不适合大规模推广。布朗的成功为科学家们指明了方向,但距离真正的普及治疗还有很长的路要走。
预防的转折点
在很长一段时间里,预防HIV感染主要依赖于行为干预——使用安全套、避免共用针具、进行定期检测。这些方法虽然有效,但需要人们主动改变自己的行为习惯,而这在社会层面往往难以实现。二零一二年,一种叫做暴露前预防的新策略获得了批准,这标志着艾滋病预防进入了一个新时代。
暴露前预防的核心是让HIV阴性的人定期服用抗逆转录病毒药物,以预防可能的感染。研究表明,坚持每日服药的人可以将感染风险降低百分之九十九以上。这种方法特别适合HIV阳性患者的伴侣、高风险群体以及想要怀孕的HIV阳性女性。
暴露前预防的出现改变了人们对HIV的认知。曾经被视为死刑判决的疾病,现在可以被有效地预防和控制。与感染者发生性关系不再是禁忌,只要病毒载量检测不到,传播风险就几乎为零。这个概念被总结为U=U,即检测不到等于不传播。
新冠疫情的启示
二零二零年,另一种病毒席卷全球。新冠病毒的传播速度和社会影响远超HIV,但艾滋病领域积累的经验为新冠疫情的应对提供了宝贵的参考。几十年前为艾滋病研究建立的社区参与模式、患者倡导网络和全球合作机制,在新冠疫情期间发挥了重要作用。
更重要的是,HIV研究推动了mRNA技术的发展。科学家们花了三十年时间研究如何将遗传信息有效地传递到人体细胞中,这些研究最初是为了开发HIV疫苗和基因疗法。当新冠疫情爆发时,这些技术恰好成熟,使得mRNA疫苗能够在创纪录的时间内问世。
未完成的使命
截至今天,全球仍有约三千八百万人生活在HIV感染中。每年仍有一百多万人新感染,超过五十万人死于艾滋病相关的疾病。在撒哈拉以南的非洲,艾滋病仍然是主要的死亡原因之一。许多感染者因为贫困、歧视和缺乏医疗资源而无法获得治疗。
疫苗的开发仍然是一个遥不可及的目标。HIV的高突变率和免疫逃逸能力使得传统疫苗策略几乎无效。几十年来,科学家们尝试了各种方法——灭活病毒、重组蛋白、病毒载体、DNA疫苗、mRNA疫苗——但没有一种能够在临床实验中展现出足够的保护效果。
然而,希望的曙光从未消失。广谱中和抗体的研究正在取得进展,这些特殊的抗体能够识别和中和多种HIV毒株。基因编辑技术如CRISPR为功能性治愈提供了新的可能。长效注射制剂让患者不再需要每日服药,只需每月或每两个月注射一次。
隐形的战争
四十年过去了,HIV仍然存在于我们身边。它不再是头条新闻的主角,不再引发大规模的恐慌,但它仍在默默地影响着数千万人的生活。在一些发达国家,艾滋病已经变成了一种可控的慢性病;但在许多发展中国家,它仍然是死亡和贫困的代名词。
这场战争的硝烟散去了,但战斗从未真正结束。每一位按时服药的患者,每一位推广预防信息的工作者,每一位参与研究的科学家,都是这场持久战的参与者。他们不是在对抗一个可见的敌人,而是在与一个看不见、摸不着、却能致命的对手进行着无声的博弈。
在医学史上,人类战胜过天花,控制过脊髓灰质炎,治愈过无数曾经被认为是不治之症的疾病。HIV或许有一天也会被列入这个名单。但在那一天到来之前,我们必须记住:沉默不是消失,遗忘才是真正的威胁。那些被疾病夺去生命的人,那些仍在与疾病抗争的人,那些为战胜疾病而奋斗的人——他们的故事值得被铭记,他们的努力值得被延续。
这是一场跨越物种的战争,一场关于生存与尊严的战争,一场人类与微小敌人之间持续了四十年的隐形战争。它的结局尚未写就,但历史已经证明:即使面对最艰难的挑战,人类的智慧和毅力也从未让我们失望。
参考资料
-
Sharp, P. M., & Hahn, B. H. (2011). Origins of HIV and the AIDS pandemic. Cold Spring Harbor perspectives in medicine, 1(1), a006841.
-
Worobey, M., et al. (2016). 1970s and ‘Patient 0’HIV-1 genomes illuminate early HIV/AIDS history in North America. Nature, 539(7627), 98-101.
-
De Cock, K. M., et al. (2000). Shadow on the continent: public health and HIV/AIDS in Africa in the 21st century. American Journal of Public Health, 91(10), 1567-1568.
-
Fauci, A. S. (2003). HIV and AIDS: 20 years of science. Nature medicine, 9(7), 839-843.
-
Hütter, G., et al. (2009). Long-term control of HIV by CCR5 Delta32/Delta32 stem-cell transplantation. New England Journal of Medicine, 360(7), 692-698.
-
Grant, R. M., et al. (2010). Preexposure chemoprophylaxis for HIV prevention in men who have sex with men. New England Journal of Medicine, 363(27), 2587-2599.
-
Cohen, M. S., et al. (2011). Prevention of HIV-1 infection with early antiretroviral therapy. New England Journal of Medicine, 365(6), 493-505.
-
Richman, D. D., et al. (2009). The challenge of finding a cure for HIV infection. Science, 323(5919), 1304-1307.
-
UNAIDS. (2021). Global HIV & AIDS statistics — Fact sheet.
-
World Health Organization. (2021). HIV/AIDS key facts.

