1917年4月,维也纳精神病学学会的会议室里,一位贵族出身的神经科医生正站在讲台上,描述着他从未见过的一组诡异病例。康斯坦丁·冯·埃科诺莫男爵(Baron Constantin von Economo)面前坐着一群困惑的同行——他刚刚告诉他们,一种全新的疾病正在欧洲蔓延,而这种疾病的主要症状是"无法抗拒的睡眠欲望"。
那些患者并非普通的嗜睡症患者。他们可以被唤醒,能够回答问题,甚至知道周围发生了什么,但一旦被放下,便会立刻陷入深沉的睡眠。更诡异的是,其中一些人的眼睛无法正常转动,瞳孔对光线毫无反应。另一些人则表现出完全相反的症状:他们无法入睡,整夜躁动不安,身体不受控制地抽搐和扭动。
冯·埃科诺莫将这种疾病命名为"昏睡性脑炎"(Encephalitis Lethargica)。他无法预料的是,这个名字将成为二十世纪医学史上最令人困惑的篇章之一。在接下来的十年里,这种疾病将席卷全球,感染超过一百万人,杀死其中三分之一,并将另外三分之一变成活着的雕像——他们被困在自己的身体里,清醒却无法动弹,有些人在这种状态中度过了整整四十年。
来自深渊的神秘访客
当冯·埃科诺莫在维也纳的病房里观察第一批患者时,第一次世界大战正在欧洲肆虐。士兵们在战壕中死去,平民在饥荒中挣扎,而一种看不见的敌人正在人类的神经系统里悄悄开辟第二战场。
最初的症状往往平淡无奇。患者会感到轻微的头痛、低烧、咽喉疼痛——就像一场普通的感冒。有些人会经历短暂的眩晕或呕吐。但在几天甚至几小时之内,灾难便会降临。一个正在听音乐会的女孩突然半身瘫痪;一个步行回家的男子在半小时内陷入沉睡,十二天后死亡;一个母亲在做饭时突然僵在原地,眼睛凝视着虚空,从此再也没有移动过。
冯·埃科诺莫是一位非凡的医生。他出生于罗马尼亚的希腊裔家庭,在奥地利接受医学教育,同时还是一位先锋飞行员——他是第一个获得飞行员执照的奥地利人。这种跨学科的天赋让他在面对这种全新疾病时展现出了非凡的洞察力。他不仅记录症状,还亲自解剖了死者的脑组织,试图找到疾病的根源。
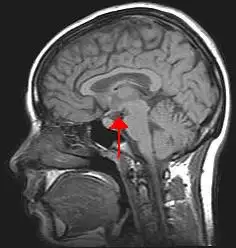
在显微镜下,他发现了令人震惊的画面:中脑、基底节和丘脑区域的血管周围有大量的淋巴细胞浸润。最严重的损伤出现在黑质——一个位于中脑、富含多巴胺神经元的结构。这些神经元负责控制身体的运动,它们的死亡将导致震颤和僵硬——也就是帕金森病的典型症状。但冯·埃科诺莫面前的患者并非普通的帕金森病患者,他们身上的症状远比这更加复杂和恐怖。
他观察到,疾病主要有三种表现形式。最常见的是"嗜睡-眼肌麻痹型",患者陷入深沉的睡眠,同时伴有眼球运动障碍和瞳孔异常。这种类型的死亡率超过百分之五十。第二种是"运动过度型",患者无法入睡,表现出躁狂、舞蹈样动作和幻觉。第三种是"肌张力缺失-运动不能型",患者变得僵硬而无法移动,但意识完全清醒——他们被困在自己的身体里,变成了活着的雕像。
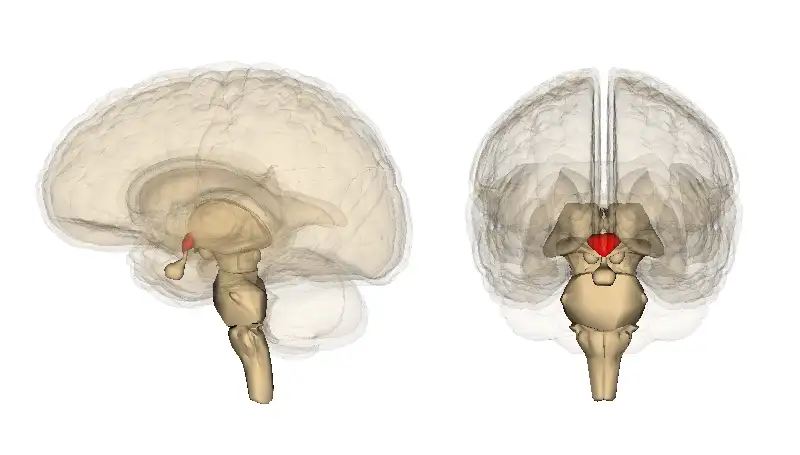
冯·埃科诺莫注意到,那些表现出过度睡眠的患者,其下丘脑后部有明显的病理改变。而下丘脑正是控制睡眠和觉醒的关键区域。这一发现让他提出了一个革命性的理论:睡眠不是一个被动的过程,而是由大脑特定区域主动控制的。这一理论在几十年后被现代神经科学证实——下丘脑中的下丘脑分泌素(orexin)神经元确实是维持觉醒的关键。
但冯·埃科诺莫无法回答一个最关键的问题:是什么导致了这种疾病?
全球蔓延的噩梦
1917年的维也纳只是一个起点。到1918年,昏睡性脑炎已经蔓延到法国和英国。1919年,它横扫了欧洲大部分地区、美国、加拿大、中美洲和印度。疾病的传播似乎与第一次世界大战期间军队的移动有关,但没有人能确定它是如何在人与人之间传播的。
一份来自英国德比郡的报告提供了一个令人不寒而栗的案例。1919年8月,在一所收容和教育问题女孩的培训机构里,短短两周内,二十一名女孩和妇女中有十二人发病,六人在发病后十天内死亡。流行病学专家阿·索尔兹伯里·麦克纳尔蒂博士被派往调查,他得出结论:疾病确实可以在人与人之间传播。但就在同一时期,另一些报告却得出了完全相反的结论——在一个只有五个孩子的家庭里,一个孩子患病数周,而其他家庭成员却安然无恙;在维也纳的一千一百五十六个病例中,德国的五百二十个病例中,以及法国的四百六十四个病例中,几乎没有发现人与人直接传播的证据。
这种矛盾让研究者们陷入困惑。难道存在多种毒株?难道有些人具有天然的免疫力?还是说,疾病根本不是通过接触传播的?
关于感染人数的统计同样混乱。昏睡性脑炎在许多国家并不是法定报告疾病,大量的病例从未被记录。1929年,由富商威廉·马瑟森资助的马瑟森委员会发布了一份调查报告,记录了1919年至1928年间十四个国家的五万二千七百八十一例病例。但专家估计,实际数字至少是报告数字的两到三倍——因为大约百分之五十到百分之七十五的病例从未被报告。一些研究者认为,全球感染者可能超过一百万人,其中五十万人死亡。
疾病似乎对某些人群有着特殊的偏好。十岁至四十五岁的人最容易感染,其中百分之五十的病例发生在十岁至三十岁之间。在大城市和工业中心,发病率明显高于农村地区——但这可能只是因为城市的诊断条件更好。有趣的是,有报告显示犹太人、南非和印度及菲律宾的"土著"人群中发病率更高,但这些数据的可靠性存疑。
1920年和1924年是昏睡性脑炎发病的高峰年份。此后,急性病例逐渐减少,但大量幸存者开始表现出慢性神经系统的后遗症。这些后遗症中最常见、也最令人恐惧的,就是脑炎后帕金森综合征。
活体雕像的诅咒
对于许多幸存者来说,急性期只是噩梦的开始。在疾病消退后的数月甚至数年间,一些人开始出现奇怪的变化。他们的动作变得迟缓,肌肉变得僵硬,面部表情逐渐消失。最终,他们陷入了所谓的"肌张力缺失-运动不能"状态——意识清醒,却无法移动或说话。
这就是脑炎后帕金森综合征。它与普通的帕金森病有着相似的症状,但也存在重要的区别。患者常常表现出"矛盾运动"现象:一个上一刻还完全无法移动的人,在某种外部刺激下(比如一个飞来的球)可以突然正常地移动。他们的上肢通常比下肢受累更严重。而且,他们的年龄往往比典型的帕金森病患者年轻得多。
最令人不安的症状之一是眼球危象。这是一种持续数秒到数小时的眼球不自主向上偏斜。患者的意识保持清醒,但无法主动移动眼睛,除非付出巨大的努力——而这样的努力往往只能持续一瞬间。有些患者每天经历数次这样的发作,有些则数周才经历一次。情绪激动有时会触发发作。
在二十世纪二十年代到三十年代,据估计,帕金森综合征病例中有多达百分之五十是脑炎后帕金森综合征。这是一个惊人的数字,意味着昏睡性脑炎造就了整整一代年轻的帕金森病患者。
病理学家们在显微镜下发现了更多秘密。那些死于脑炎后帕金森综合征的患者,其脑干——尤其是黑质和蓝斑核——显示出严重的神经元丢失和胶质细胞增生。更引人注目的是,研究者们在这些患者的脑组织中发现了神经原纤维缠结——一种在阿尔茨海默病中也可见到的异常蛋白质聚集体。但与阿尔茨海默病不同的是,这些患者没有表现出明显的痴呆症状。
神经原纤维缠结由tau蛋白组成,这种蛋白在正常情况下帮助维持神经元的结构。但在病理状态下,tau蛋白会异常磷酸化并聚集在一起,形成不溶性的纤维。昏睡性脑炎患者的神经原纤维缠结同时含有三重复和四重复tau蛋白同型,这与阿尔茨海默病相似,但与进行性核上性麻痹等疾病不同。这些发现暗示,昏睡性脑炎可能触发了一种独特的神经退行性过程。
除了运动障碍,慢性期的昏睡性脑炎患者还常常表现出各种精神症状。情绪改变、欣快感、性欲亢进、幻觉,以及过度的玩笑和滑稽行为都有报道。百分之三十的患者出现了精神病症状,而更轻微的精神障碍则极为常见。儿童的精神改变似乎比成人更加明显——有报告描述了极端的自伤行为,包括一个八岁女孩自己拔掉了所有牙齿并挖出了双眼。
还有一些患者表现出了令人困惑的行为改变。一项对六百多名患者的回顾性研究发现,四名患者出现了偷窃癖——一种强迫性偷窃的冲动。这些行为改变让研究者们怀疑,昏睡性脑炎可能影响了大脑中负责冲动控制和道德判断的区域。
病因之谜:一个世纪的追寻
一百年过去了,昏睡性脑炎的真正病因仍然是一个谜。无数的假说被提出,无数的研究被进行,但没有一个能够完全解释这种疾病的所有特征。
最广为人知的假说与1918年西班牙流感大流行有关。两者在时间上的巧合让人难以忽视——第一例昏睡性脑炎报告出现在1917年,而西班牙流感则在1918年席卷全球。冯·埃科诺莫本人最初也怀疑两者之间存在联系。他注意到,所有的昏睡性脑炎患者都有流感样前驱症状,而且两次流行在时间上有重叠。
然而,这种关联存在严重的问题。首先,一些昏睡性脑炎病例出现在西班牙流感之前。其次,两者在流行病学上有明显的差异——西班牙流感在数周内就能席卷一个社区,而昏睡性脑炎的传播速度要慢得多。最重要的是,当现代科学家使用逆转录聚合酶链反应技术检测保存下来的脑组织样本时,他们没有找到流感病毒存在的证据。免疫组织化学研究同样未能证实流感病毒蛋白的存在。
另一种假说认为,昏睡性脑炎是由一种尚未鉴定的病毒引起的。在流行期间,研究者们曾将患者的脑组织、脑脊液、血液和鼻咽部分泌物注射到各种动物体内,试图建立疾病模型。但大多数实验都未能得出明确的结论。1942年,神经学家约瑟芬·B·尼尔在马瑟森委员会的最终报告中总结道,昏睡性脑炎最可能是由一种未知的病毒引起的。
2012年,一项研究声称在昏睡性脑炎患者的脑组织中发现了与肠道病毒相关的证据。研究者们使用免疫组织化学和逆转录聚合酶链反应技术,在四个流行期间的病例、两个现代病例和一个脑炎后帕金森综合征病例中检测到了肠道病毒的痕迹。但这项研究尚未被独立验证,而可用于研究的组织样本极为有限。
近年来,一种新的理论开始获得关注:自身免疫假说。这一理论认为,昏睡性脑炎可能是一种感染后的自身免疫性疾病——身体的免疫系统在对抗某种感染后,错误地攻击了自己的脑组织。这种机制可以解释为什么疾病在感染高峰之后才开始出现,为什么找不到直接的病原体,以及为什么症状如此多样化。
支持这一理论的证据来自几个方面。首先,在一些昏睡性脑炎患者的脑脊液中发现了寡克隆条带——这是神经系统内免疫反应活跃的标志。其次,一些患者体内检测到了针对基底节的自身抗体。2004年,戴尔等人提出,昏睡性脑炎可能是一种与链球菌感染相关的儿童自身免疫性神经精神疾病。但这一假说存在问题:超过三分之一的戴尔患者没有链球菌感染的证据,而且有两名患者在三十五岁以后才发病——这与"儿童"的定义相矛盾。
另一种相关的自身免疫疾病是抗N-甲基-D-天冬氨酸受体脑炎。这种疾病的症状与昏睡性脑炎惊人地相似:它通常以流感样前驱症状开始,然后发展为精神症状、运动障碍和意识水平下降。它常常与年轻女性的卵巢畸胎瘤相关,但也可以独立发生。一些研究者认为,历史上的一些昏睡性脑炎病例可能实际上就是这种自身免疫性脑炎。
一个更加复杂的问题是,为什么昏睡性脑炎在1927年之后几乎完全消失了?如果它是一种感染性疾病,为什么没有继续流行?如果它是自身免疫性疾病,为什么触发因素不再存在?
可能的解释包括:病原体本身消失了(如果是病毒性的);导致自身免疫反应的特定感染不再流行;或者,昏睡性脑炎实际上是多种疾病的集合体,只是因为症状相似而被归为一类。
奥利弗·萨克斯与《苏醒》
在昏睡性脑炎流行结束几十年后,一个名叫奥利弗·萨克斯的年轻神经科医生在纽约布朗克斯区的贝丝·亚伯拉罕医院遇到了一群被遗忘的患者。这些人是昏睡性脑炎的幸存者,他们已经在类似雕像的状态中度过了几十年。医院的工作人员称他们为"那个病房"——那里住着一群沉默、不动、似乎没有未来的生命。
萨克斯后来写道,这些患者就像"熄灭的火山"。他们静静地坐在轮椅上,眼睛凝视着虚空,对外界几乎没有反应。但他们并不是昏迷——他们只是被困住了,被困在自己的身体里,被困在时间的缝隙中。有些人从二十年代起就住在这里,当萨克斯在1966年遇到他们时,他们已经在那种状态中度过了四十年。
然后,奇迹发生了。1967年,一种名为左旋多巴的新药物开始被用于治疗帕金森病。这种药物可以补充大脑中流失的多巴胺,从而改善运动症状。萨克斯决定在他的脑炎后患者身上尝试这种药物。
效果令人震惊。那些几十年未曾移动的患者开始苏醒。他们说话、行走、甚至跳舞。一个叫伦纳德·L的患者(在萨克斯的书中化名为伦纳德·洛,后来由罗伯特·德尼罗在电影中饰演)在沉睡三十年后重新认识了自己的母亲。另一个患者开始写诗,描述她被困住的那几十年里的经历。
萨克斯将这些经历记录在1973年出版的《苏醒》一书中。这本书后来被改编成电影,由罗宾·威廉姆斯饰演萨克斯,罗伯特·德尼罗饰演伦纳德·洛。电影捕捉到了那种令人窒息的绝望和昙花一现的希望,但它无法完全呈现现实的残酷。
因为苏醒是短暂的。几个月后,大多数患者开始出现严重的副作用:抽搐、舞蹈样动作、情绪不稳定。一些人发展出了对药物的耐受性,效果越来越弱。最终,许多人又回到了那种被困住的状态——但这一次,他们知道失去了什么。
萨克斯后来写道,这段经历教会了他关于希望和绝望、关于时间和记忆、关于人类精神韧性的深刻教训。他在书的1990年版序言中描述那些患者是"熄灭的火山",他们"爆发出了生命",然后又归于沉寂。
脑科学的关键发现
虽然昏睡性脑炎的病因至今未明,但对这种疾病的研究却意外地推动了脑科学的发展。冯·埃科诺莫通过对患者症状和脑部病理的仔细观察,提出了睡眠的神经控制理论——这一理论比他的时代领先了半个世纪。
他指出,那些表现出过度睡眠的患者,其下丘脑后部有明显的损伤。而那些表现出失眠的患者,其损伤位于不同的区域。这让他得出结论:大脑中存在专门控制睡眠和觉醒的区域。现代神经科学证实了这一观点:下丘脑中的下丘脑分泌素神经元是维持觉醒的关键,它们的损伤会导致发作性睡病——一种以白天过度嗜睡为特征的疾病。
有趣的是,在2009年H1N1流感大流行期间,一些国家报告了发作性睡病病例的增加,这与流感疫苗接种或流感感染本身有关。这一发现让一些研究者重新思考昏睡性脑炎与流感之间可能存在的联系——也许不是直接的感染,而是感染触发的自身免疫反应导致了神经元的死亡。
冯·埃科诺莫还对大脑皮层进行了详细的研究,绘制了著名的大脑皮层细胞构筑图。他对大脑不同区域神经元排列方式的描述至今仍在使用。可以说,昏睡性脑炎的研究不仅揭示了疾病本身,还推动了整个神经科学领域的发展。
现代病例与未解的谜团
自1940年以来,全球大约有八十例疑似昏睡性脑炎的报告。但诊断的可靠性一直是一个问题。由于缺乏特异性的诊断标志,诊断主要基于症状的组合:流感样前驱症状、过度睡眠、可唤醒性、眼球运动障碍和精神改变。
1987年,霍华德和利斯提出了新的诊断标准,但这些标准与冯·埃科诺莫的原始描述存在差异。例如,他们纳入了眼球危象——但这一症状在急性期并不常见,更多见于脑炎后帕金森综合征。他们还描述了强迫行为和无动性缄默,但历史记录显示,这些症状并不是急性期昏睡性脑炎的典型特征。
一些研究者认为,目前报告的"昏睡性脑炎"病例可能实际上是其他已知疾病,如抗N-甲基-D-天冬氨酸受体脑炎或其他类型的自身免疫性脑炎。真正的昏睡性脑炎可能已经消失,或者它从未是一个单一的疾病实体,而是多种疾病症状的集合。
但问题是,如果昏睡性脑炎确实消失了,它是如何消失的?为什么没有再次流行?如果它是一种感染性疾病,病原体去了哪里?如果它是自身免疫性疾病,触发因素为什么不再存在?

2024年发表的一项研究提供了新的视角。研究者们仔细阅读了六百多名患者的病历记录,发现只有百分之三十二的患者在发病前一年有过类似流感的症状,而不到百分之一的患者有家庭成员患病。这些发现进一步削弱了直接的流感关联假说,同时支持了自身免疫理论。
研究者们还发现,近一半的患者可能符合自身免疫性脑炎的诊断标准——但不属于目前已知的任何类型。这暗示,昏睡性脑炎可能是一种独特的自身免疫性疾病,或者是一组具有相似表现的自身免疫性疾病的集合。
它会卷土重来吗?
这是每一个研究昏睡性脑炎的人都不得不面对的问题。一种曾经让百万人陷入沉睡或变成活体雕像的疾病,真的就这样消失了吗?它会在某一天突然卷土重来吗?
答案令人不安:我们不知道。
如果昏睡性脑炎是由一种特定的病毒引起的,那么这种病毒可能已经灭绝,或者变异成了不再致病的形态。如果它是由特定环境因素触发的自身免疫性疾病,那么那些因素可能已经不再存在。但同样可能的是,病原体或触发因素仍然潜伏在我们周围,只是在等待合适的时机。
2020年,新型冠状病毒肺炎大流行席卷全球。一些患者在感染后报告了长期的神经系统症状,包括"脑雾"、疲劳和睡眠障碍。一些研究者开始思考:这会不会是某种形式的"长新冠",类似于昏睡性脑炎的慢性后遗症?
虽然目前没有证据表明新冠感染会导致类似昏睡性脑炎的疾病,但历史告诉我们要保持警惕。人类曾经以为自己征服了传染病,但艾滋病毒、埃博拉病毒、寨卡病毒一个接一个地出现,提醒我们自然界仍然有许多未知的威胁。
昏睡性脑炎被描述为二十世纪最大的医学谜团。一百年过去了,这个谜团仍未解开。我们不知道它是什么,不知道它从何而来,不知道它为何消失。我们只知道,它曾经存在,它曾经让百万人陷入永恒的沉睡或活着的死亡,然后,它就这样消失了——像一个幽灵,来无影,去无踪。
也许有一天,当我们面对下一个神秘的神经系统流行病时,我们会想起那些"睡美人",想起他们被困在时间缝隙中的四十年,想起那些短暂的苏醒和最终的回归沉寂。也许那时,我们会更加理解那些从深渊中凝视我们的眼睛。
参考资料
-
Hoffman LA, Vilensky JA. Encephalitis lethargica: 100 years after the epidemic. Brain. 2017;140(8):2246-2251.
-
von Economo C. Encephalitis lethargica. Wien Klin Wochenschr. 1917;30:581-585.
-
McCall S, Henry JM, Reid AH, Taubenberger JK. Influenza RNA not detected in archival brain tissues from acute encephalitis lethargica cases or in postencephalitic Parkinson cases. J Neuropathol Exp Neurol. 2001;60(7):696-704.
-
Dale RC, Church AJ, Surtees RA, et al. Encephalitis lethargica syndrome: 20 new cases and evidence of basal ganglia autoimmunity. Brain. 2004;127(Pt 1):21-33.
-
Dourmashkin RR, Dunn G, Castano S, McCall SA. Evidence for an enterovirus as the cause of encephalitis lethargica. BMC Infect Dis. 2012;12:136.
-
Sacks O. Awakenings. New York: Doubleday; 1973.
-
Triarhou LC. The percipient observations of Constantin von Economo on encephalitis lethargica and sleep disruption and their lasting impact on contemporary sleep research. Brain Res Bull. 2006;69(3):244-258.
-
Vilensky JA, Goetz CG, Gilman S. Movement disorders associated with encephalitis lethargica: a video compilation. Mov Disord. 2006;21(1):1-8.
-
Ravenholt RT, Foege WH. 1918 influenza, encephalitis lethargica, parkinsonism. Lancet. 1982;2(8303):860-864.
-
Howard RS, Lees AJ. Encephalitis lethargica. A report of four recent cases. Brain. 1987;110(Pt 1):19-33.
-
Reid AH, McCall S, Henry JM, Taubenberger JK. Experimenting on the past: the enigma of von Economo’s encephalitis lethargica. J Neuropathol Exp Neurol. 2001;60(7):663-670.
-
Neal JB. Encephalitis: A Clinical Study. New York: Grune & Stratton; 1942.
-
Matheson Commission. Epidemic Encephalitis: Etiology, Epidemiology, Treatment. Third Report. New York: Columbia University Press; 1939.
-
von Economo C. Sleep as a problem of localization. J Nerv Ment Dis. 1930;71:249-259.
-
Sak J, Grzybowski A. Brain and aviation: on the 80th anniversary of Constantin von Economo’s (1876-1931) death. Neurol Sci. 2013;34(3):387-391.