1879年的瑞士:第一个被记录的死神信使
1879年的一个冬日,瑞士乌斯特镇上,医生雅各布·里特尔(Jakob Ritter)接到了一个令他困惑的电话。他的哥哥家中出现了奇怪的疾病——七个人同时患上了一种奇怪的肺炎,症状既像伤寒又像流感,却都不完全符合任何已知的疾病特征。其中三人很快死去,包括里特尔的哥哥和一位来修理鸟笼的金属工人。
里特尔医生仔细调查后发现,哥哥家的书房里养着十二只雀鸟和鹦鹉。他记录下了这种疾病的完整自然史,注意到它与伤寒和斑疹伤寒的相似之处,并将这种新疾病命名为"肺伤寒"(pneumotyphus)。他大胆提出:那些鸟可能是疾病的传播媒介。
这是医学史上第一次对鹦鹉热的科学描述。然而,里特尔的发现在当时并未引起足够的重视。直到近五十年后,当一场真正的大流行席卷全球时,医学界才重新想起这位瑞士医生的警告。

1929年:从阿根廷雨林开始的全球噩梦
1929年的世界正处于股市崩盘的阴影之下,但另一场危机正在南美洲悄然酝酿。在阿根廷科尔多瓦省,一批来自巴西的鹦鹉被关进了拥挤不堪、卫生条件极差的笼子里。这些美丽的绿色亚马逊鹦鹉,原本应该在雨林中自由飞翔,此刻却成了死神的携带者。
1929年夏季,科尔多瓦和图库曼省开始报告一种严重的非典型肺炎疫情,超过一百人感染,而这一切都与那批从巴西进口的五千只鹦鹉有关。当这些鸟被捕获并塞进狭小的运输笼时,压力激活了潜伏在它们体内的某种东西——一种能够在鸟类体内沉睡数年、一旦苏醒便能杀死宿主的微生物。
10月,一个阿根廷剧团在布宜诺斯艾利斯购买了一只亚马逊鹦鹉作为舞台道具。演出期间,演员们需要抚摸这只鸟。几周后,两位演员相继死去,剧团男主角弗洛伦西奥·帕拉维西尼(Florencio Parravicini)病倒了。根据赫斯特报系的报道,这位曾经"身材魁梧、黑发如革"的男人,在经历了十七天的痛苦挣扎后活了下来——但他的体重降至不足一百磅,头发变得"雪白如霜"。

阿根廷政府很快禁止了鹦鹉贸易,并警告宠物主人报告生病的鸟类。然而,不诚实的商人们仍在布宜诺斯艾利斯的港口向游客出售带病的鸟。这些游客不知道,他们正在将一场瘟疫带回自己的国家。
圣诞节的死亡礼物
1929年圣诞节前夕,美国马里兰州安纳波利的西蒙·马丁(Simon Martin)在巴尔的摩的一家宠物店为妻子莉莲买了一只鹦鹉作为圣诞礼物。这是当时流行的做法——在那个人们还没有电视和互联网的年代,会说话的鸟儿是家庭娱乐的重要组成部分。《国家地理》杂志称亚马逊鹦鹉和非洲灰鹦鹉为"鸟类世界的喧闹叫卖者,热带雨林中的马戏团表演者"。
然而,这隻鹦鹉从抵达那天起就显得不对劲。它的羽毛变得脏乱蓬松,精神萎靡。圣诞夜,它死了。圣诞节的早晨,莉莲、她的女儿伊迪丝和女婿李·卡尔梅开始感到不适。起初,他们以为是流感或股市崩盘带来的压力,但到了新年第一周,三人的病情急转直下。

家庭医生威利斯·马丁(Willis P. Martin)困惑不已。症状既像肺炎又像伤寒,但莉莲的丈夫吃了同样的食物却完全健康。唯一生病的家庭成员,除了人类,就是那只死去的鹦鹉。
马丁医生的妻子在读报纸时注意到了一则关于"鹦鹉热"的报道——那是关于阿根廷剧团的故事。她将这个信息告诉了丈夫。马丁医生随即向华盛顿的公共卫生署发出了一封电报,询问鹦鹉热的诊断和预防信息。
这封电报最终落到了公共卫生署署长休·卡明(Hugh S. Cumming)的桌上。与此同时,类似的电报正从巴尔的摩、纽约、俄亥俄和加州源源不断地涌来。一场全球性公共卫生危机正在拉开帷幕。

实验室里的死亡:美国卫生署的至暗时刻
公共卫生署将调查任务交给了卫生实验室主任乔治·麦考伊(George W. McCoy)和他的副手查理·阿姆斯特朗(Charlie Armstrong)。麦考伊是发现土拉菌病(“第一种美国疾病”)的著名细菌学家,被认为是美国最杰出的微生物学家之一。
然而,当他们开始调查鹦鹉热时,灾难接连发生。1930年1月下旬,阿姆斯特朗的助手亨利·“矮个子”·安德森(Henry “Shorty” Anderson)首先病倒。2月8日,安德森死去。第二天,细菌学家威廉·罗亚尔·斯托克斯(William Royal Stokes)也去世了——他刚刚开始研究鹦鹉粪便样本才几周。
到疫情结束时,卫生实验室共有十六名工作人员感染,两人死亡。麦考伊本人也病倒了,但幸运地活了下来。他们始终未能成功分离出病原体——因为当时没人知道,这不是病毒,而是一种极其特殊的细菌。
面对失控的局面,麦考伊做出了一个艰难的决定:他亲手用氯仿杀死了实验室里所有的鸟——包括那些用于实验的鹦鹉、雀鸟和其他动物——然后用消毒液彻底清洗了每一个笼子,将所有尸体在实验室焚化炉中烧毁。正如科学作家保罗·德克鲁伊夫(Paul de Kruif)在《与死亡抗争的人们》一书中所写,麦考伊"从未微笑,甚至没有低语,只是不停地杀戮,杀到最后,用消毒液冲洗每一个笼子,给那些不幸实验动物的尸体一个体面而彻底的火化"。
一场被低估的全球大流行
1929至1930年的鹦鹉热大流行最终波及全球。英国伯明翰在1929年中期报告了首批病例;到1930年3月,英格兰和威尔士记录了一百例。德国的病例数最多,215人感染,45人死亡。在阿尔及尔,一周内有四人死于这种疾病。法国、意大利、瑞士、丹麦、荷兰、埃及,甚至遥远的火奴鲁鲁都出现了病例。
全球总计约750至800人感染,超过100人死亡,死亡率约为15%。但这些数字可能严重低估了实际情况——许多轻症病例从未被诊断,而被误诊为流感或普通肺炎的病例更是不计其数。

在美国,这场疫情揭示了一个令人不安的事实:主要传染源并非来自进口鹦鹉,而是来自加利福尼亚州数百家后院养殖场繁育的"爱情鸟"。华尔街股市崩盘后,许多美国人开始饲养和出售情侣鹦鹉来补贴收入。小贩们挨家挨户地敲门,将鸟儿卖给家庭主妇和寡妇。大多数受害者是女性。
1930年1月24日,美国总统赫伯特·胡佛签署行政命令,禁止所有鹦鹉进口。这项禁令持续了四十多年。同一天,卫生实验室的研究也促成了美国国家卫生研究院(NIH)的诞生——1930年5月26日,兰斯德尔法案签署成为法律,卫生实验室正式更名为国家卫生研究院。
看不见的杀手:鹦鹉热衣原体的分子诡计
直到1960年代,科学家才终于揭示了鹦鹉热的真正元凶——鹦鹉热衣原体(Chlamydia psittaci)。这是一种极其特殊的病原体:它不是病毒,而是一种专性细胞内寄生的革兰氏阴性细菌。然而,它的存在方式挑战了人类对"细菌"的所有限定。
鹦鹉热衣原体拥有一种双相发育周期,在两个形态之间交替:原体(Elementary Body, EB)和网状体(Reticulate Body, RB)。原体是它在细胞外的形态,直径仅0.2至0.3微米,代谢惰性,但能够抵抗外界环境——它可以在干燥的鸟粪中存活数月,甚至数年。当原体附着在宿主细胞表面时,它会刺激细胞将其包裹进一个膜结合的空泡中,形成所谓的"包涵体"。
一旦进入细胞,原体便会分化为网状体——这是一种代谢活跃但无感染性的形态,直径可达0.5至1.3微米。网状体开始利用宿主细胞的ATP和营养物质进行二分裂繁殖。在8至12轮分裂后,网状体重新分化为原体,最终通过细胞裂解或挤出作用释放出来,开始新一轮感染。
这种独特的生命周期使鹦鹉热衣原体成为一个完美的细胞内窃贼。它不满足于简单地进入细胞——它主动改造细胞的环境。衣原体使用一种被称为III型分泌系统(T3SS)的精密分子机器,将效应蛋白直接注入宿主细胞质中。这些蛋白被称为包涵体膜蛋白(Incs),它们会劫持细胞的内吞、外排和囊泡运输系统,确保细菌能在细胞内安家。
更令人惊叹的是,鹦鹉热衣原体能够操控宿主细胞的凋亡程序。在感染早期,它会抑制细胞凋亡,确保自己有一个安全的繁殖环境;而在感染后期,它又会主动诱导细胞死亡,以便释放出新一代原体。研究人员发现,衣原体的CPSIT_0842蛋白能够通过MAPK/ERK/mTOR信号通路诱导巨噬细胞凋亡,帮助细菌逃避先天免疫反应。
持久态:沉睡的杀手
鹦鹉热衣原体最令人恐惧的能力之一,是它能够进入一种被称为"持久态"的休眠状态。当面临不利条件——如干扰素-γ的作用、抗生素压力、营养匮乏或热休克时,正在复制的衣原体会停止分化,变成巨大、形态异常、电子密度降低的"异常体"(Aberrant Bodies)。
在这种状态下,细菌停止产生具有感染性的子代原体,但仍然保持存活。它们可以在这个休眠状态中等待数月甚至数年,直到条件改善后再重新激活。这种机制不仅解释了为什么鸟类可以长期无症状携带病原体,也解释了为什么抗生素治疗有时会失败——休眠状态的细菌对抗生素不敏感。
干扰素-γ通过激活吲哚胺-2,3-双加氧酶(IDO)来诱导这种持久态,这种酶会消耗色氨酸——衣原体生长所需的关键氨基酸。然而,这种"饥饿战术"反而可能成为细菌的保护机制,因为没有色氨酸,衣原体就无法分化为感染性原体,从而进入潜伏状态。
全球宿主网络:从雨林到城市
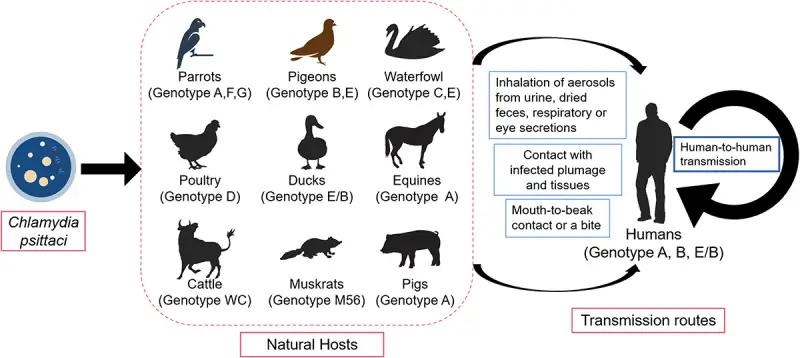
鹦鹉热衣原体拥有令人震惊的宿主范围。截至目前的科学记录,它已从467种鸟类中被检测出来,涵盖30个不同的目。鹦鹉和鸽子是最易感的宿主,但火鸡、鸭子、海鸥、鹰、甚至动物园里的珍稀鸟类都可能携带这种细菌。

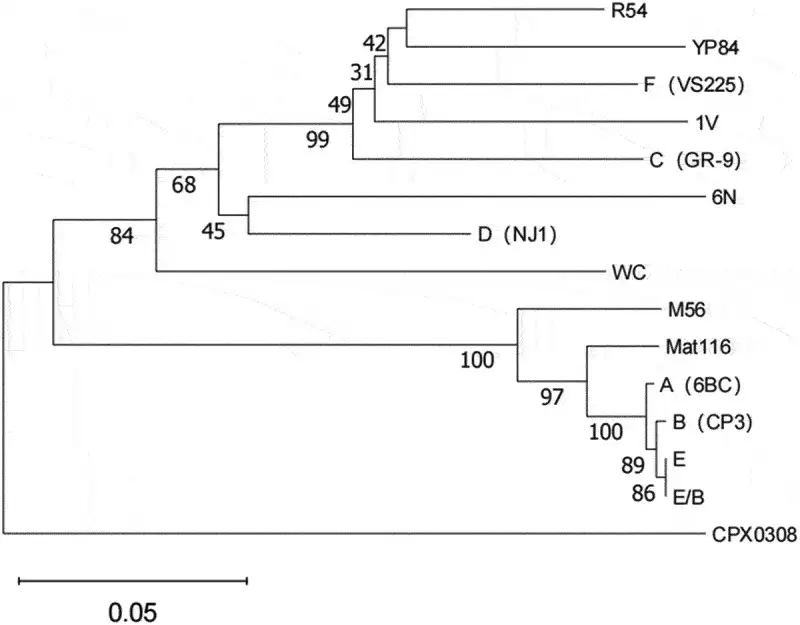
目前已发现17种不同的基因型,每种都有特定的宿主偏好。基因型A主要感染鹦鹉,被认为对鸟类最具毒性;基因型B偏好鸽子;基因型C感染水禽;基因型D在家禽中流行;基因型E与鸽子、水禽和火鸡相关;基因型F则偏好长尾鹦鹉。
但最令人不安的是,这种细菌能够跨越物种屏障。在澳大利亚,研究发现野生鹦鹉的血清阳性率高达37%,其中葵花凤头鹦鹉的衣原体携带率达到55%,血清阳性率高达74%。这些野生鸟类可能成为向人类和其他动物传播病原体的储存库。
马匹、牛、猪、猫、狗,甚至有袋类动物都曾被发现感染鹦鹉热衣原体。2014年,澳大利亚新南威尔士州爆发了一起不同寻常的疫情——五名兽医和学生因接触一匹流产母马的胎盘而感染鹦鹉热。研究发现,这匹马可能被当地野生鹦鹉"溢出"感染。这是首次记录到的马传人鹦鹉热病例。
人传人:被证实的噩梦
长期以来,医学界认为鹦鹉热只会从鸟类传给人类,不会在人与人之间传播。然而,近年来的研究颠覆了这一认知。
2013年,瑞典爆发了一起鹦鹉热疫情,一名重症患者将疾病传播给了另外十人,包括家人、医院患者和医护人员。这是首次被详细记录的人传人鹦鹉热传播链。更令人担忧的是,中国的研究团队报告了五起人传人传播案例,其中一起甚至出现了二代和三代传播——即感染者的密切接触者又将疾病传给了更多人。
这些发现揭示了鹦鹉热衣原体的一个危险特性:它可以感染人类呼吸道上皮细胞,并在人际间传播。虽然目前看来人传人的传播能力有限,但这一可能性让公共卫生专家不得不重新评估这种疾病的威胁等级。
生物武器的黑暗历史
鹦鹉热衣原体从未被大规模用于战争,但它曾被多个国家认真研究作为潜在的生物武器。
美国在1940年代就将其纳入生物武器研发计划。海军少将埃利斯·扎卡里亚斯(Ellis Zacharias)曾透露,当时的生物武器包括"含有肉毒毒素或鹦鹉热病毒的细菌炸弹",并声称"一毫升的感染性鹦鹉热病毒可以杀死两千万人"。1945年和1961年,美国马里兰州德特里克堡的实验室曾发生鹦鹉热意外泄漏事故,导致实验室技术人员感染。
苏联的野心更大。根据叛逃者肯·阿利贝克(Ken Alibek)的证词,苏联将鹦鹉热衣原体开发为一种农业武器,计划用于攻击敌方的鸡群。这种武器的逻辑是:通过摧毁对方的粮食供应来造成恐慌和经济损失。
中国也曾对鹦鹉热衣原体进行过研究。这种病原体被列入美国疾控中心的B类生物制剂名单——这类制剂被认为是"中等容易传播、造成中等发病率但低死亡率、需要特殊的诊断能力增强和疾病监测"。
更令人担忧的是,近年来科学家已经成功实现了衣原体的基因改造。研究人员使用来自沙眼衣原体研究的质粒穿梭载体系统,成功将绿色荧光蛋白基因插入鹦鹉热衣原体,创建了稳定的转基因菌株。理论上,同样的技术可以用于插入抗生素耐药基因或其他增强毒力的基因。
诊断困境:被忽视的杀手
鹦鹉热在临床上极易被误诊。它的症状与许多常见呼吸道疾病相似:突发高热、剧烈头痛、干咳、肌肉疼痛、乏力。大约四分之一的患者会出现腹泻。更严重的病例可能发展为非典型肺炎,胸部X光片显示双侧、结节状、粟粒状或间质性浸润。
然而,这些症状在早期难以与流感、军团病、支原体肺炎、Q热甚至病毒性肺炎区分。一项对1986年至2015年文献的回顾发现,鹦鹉热衣原体约占所有社区获得性肺炎病例的1%。全球误诊率估计高达50%至80%。
传统的诊断方法面临重大挑战。细胞培养需要数周时间,且必须在生物安全三级实验室进行——因为鹦鹉热衣原体极易在实验室环境中通过气溶胶传播。血清学检测需要急性期和恢复期双份血清,而补体结合试验存在与其他衣原体物种的交叉反应。
近年来,实时PCR检测和宏基因组下一代测序(mNGS)技术显著提高了诊断速度和准确性。中国的研究显示,mNGS可以在24小时内识别出鹦鹉热衣原体感染。然而,这些先进检测手段在许多地区仍然不可及。
治疗与预防:持续的挑战
及时使用正确的抗生素可以有效治疗鹦鹉热。四环素类抗生素——特别是多西环素——是首选药物,疗程通常为10至21天。对于孕妇和8岁以下儿童,阿奇霉素是替代选择。氟喹诺酮类也有活性,但效果不如四环素和大环内酯类。
治疗开始后,患者通常在24至48小时内退热。然而,复发并不罕见,这可能与衣原体的持久态机制有关。严重的病例需要住院和静脉注射多西环素,可能出现呼吸衰竭、心肌炎、脑炎等并发症。
未经治疗的情况下,鹦鹉热的死亡率约为20%;在抗生素出现之前,某些爆发的死亡率高达50%。1930年伦敦的一次爆发,死亡率就达到了这一惊人数字。今天,及时诊断和治疗的情况下,死亡率已降至1%以下。
预防措施包括对新获得的鸟类进行检疫,保持鸟笼清洁,避免过度拥挤,在处理鸟类及其排泄物后洗手。美国要求所有进口鹦鹉类鸟类接受30天的含金霉素饲料检疫。然而,这些措施并不能完全消除风险——野生鸟类仍然可能将病原体带入人类生活圈。
2024年的警示:欧洲的突然升温
2024年初,世界卫生组织发布了一份令人警醒的报告:奥地利、丹麦、德国、瑞典和荷兰在2023年底和2024年初报告了异常高的鹦鹉热病例数。
丹麦的情况最为严重。截至2024年2月27日,23人通过RT-PCR检测确诊感染鹦鹉热衣原体,其中17人(74%)住院,15人患肺炎,4人死亡。流行病学调查显示,大多数病例与野鸟接触有关——特别是通过鸟食槽接触野鸟的粪便。
瑞典在2023年11月和12月报告了26例,是往年同期病例数的两倍。荷兰在2023年底以来的病例数是往年同期的两倍,21例确诊中,全部住院,1例死亡。
这些病例中,许多患者并未直接接触鸟类,而是通过吸入环境中干燥的鸟粪粉尘感染。这一事实提醒我们:鹦鹉热衣原体不需要直接的鸟人接触就能传播。任何被鸟类粪便污染的环境都可能成为感染源。
沉默的威胁
鹦鹉热衣原体从未像埃博拉或新冠那样登上全球头条,但它始终在那里,静静地潜伏在全球数以亿计的鸟类体内。每年,它感染数百万人,杀死数千人——大部分被错误地归因于普通肺炎或其他呼吸道感染。
当1930年鹦鹉热大流行最终平息时,它留下了一个持久的遗产:美国国家卫生研究院的诞生。今天,当我们面临新的新发传染病威胁时,那个从阿根廷雨林开始的故事提醒我们,下一次大流行可能来自最意想不到的地方——也许是家中的宠物鸟,也许是后院鸟食槽上的一粒尘埃。
鹦鹉热衣原体是一种完美的寄生虫:它在宿主体内潜伏多年而不被察觉,在压力下苏醒并释放致命的传染性,然后通过干燥的粪便在环境中存活数月,等待下一个宿主吸入它的存在。这种微生物向我们展示了生命最基本的形式如何进化出复杂的生存策略,以及人类如何与这个看不见的邻居共同生活在一个日益紧密相连的世界里。
参考资料
-
Honigsbaum, M. (2019). The Pandemic Century: One Hundred Years of Panic, Hysteria and Hubris. Hurst & Company.
-
Weston, K.M., Polkinghorne, A., Branley, J.M. (2022). Psittacosis contagion in 1930: an old story in a new era of zoonotic disease. Microbes and Infection, 25, 105076.
-
Dembek, Z.F., Mothershead, J.L., Owens, A.N., Chekol, T., Wu, A. (2023). Psittacosis: An Underappreciated and Often Undiagnosed Disease. Pathogens, 12(9), 1165.
-
Harkinezhad, T., Geens, T., Vanrompay, D. (2009). Chlamydophila psittaci infections in birds: A review with emphasis on zoonotic consequences. Veterinary Microbiology, 135(1-2), 68-77.
-
World Health Organization. (2024). Psittacosis – European region. Disease Outbreak News.
-
McCoy, G.W. (1934). Psittacosis Among the Personnel of the Hygienic Laboratory. Journal of Infectious Diseases, 55(2), 156-167.
-
Beeckman, D.S.A., Vanrompay, D.C.G. (2009). Biology and intracellular pathogenesis of high or low virulent Chlamydophila psittaci strains in chicken macrophages. Veterinary Research, 40, 1-14.
-
Alibek, K., Handelman, S. (2000). Biohazard: The Chilling True Story of the Largest Covert Biological Weapons Program in the World. Random House.
-
de Kruif, P. (1933). Men Against Death. Harcourt, Brace and Company.
-
Craig, T.J. (1991). Psittacosis: a case report and review of the literature. Journal of Wilderness Medicine, 2(3), 206-218.