1832年3月29日深夜,巴黎圣马丁区的街道上弥漫着一种诡异的寂静。一位刚刚还与朋友推杯换盏的裁缝铺老板,在几个小时后被人发现蜷缩在自家门廊上,身体呈现出一种令人不寒而栗的状态——皮肤青灰如纸,眼球深陷眼眶,嘴唇干裂发紫,全身肌肉因剧烈痉挛而僵硬。他的床单上浸透了散发着淡淡腥甜气息的液体,那是一种呈现出浑浊米汤般颜色的排泄物。当医生赶到时,这位四十二岁的父亲已经停止了呼吸,从出现第一个症状到死亡,仅仅过去了不到六个小时。这是巴黎那年春天第一例被确诊的霍乱病例,而在接下来的六个月里,这座城市将有超过一万八千人死于同样的恐怖病症。
这种被古人称为"蓝色死亡"的疾病,拥有着人类传染病史上最令人胆寒的致死效率。一个健康的成年人在感染后可以在数小时内失去体内四分之一的水分,死亡速度之快常常让棺材铺的工匠们应接不暇。1831年,当霍乱第一次席卷开罗时,当地的一位英国医生记录下了这样的场景:我亲眼看到一个早上还在市场上讨价还价的商贩,到黄昏时分已经被裹尸布抬走。他们的尸体呈现出一种诡异的深蓝色,仿佛灵魂被某种看不见的力量从血管中抽走。正是这种独特的尸体颜色,让霍乱在十九世纪的欧洲获得了"蓝色死亡"的绰号——一个比黑死病更加令人毛骨悚然的称号。
霍乱的故事始于印度次大陆最神圣也最污秽的地方——恒河三角洲。在这片被印度教徒视为圣地的冲积平原上,数千年来的朝圣传统与原始的卫生条件共同孕育了一个人类历史上最致命的病原体。1817年的夏天,孟加拉湾沿岸的杰索尔地区爆发了一场奇怪的疾病。当地的英国东印度公司医生最初以为这只是一种严重的腹泻,但当死亡人数在几周内突破数千人时,他们意识到自己正在面对某种前所未有的东西。患者们描述的症状几乎如出一辙:先是腹部隐隐作痛,然后是大量的水样腹泻,次数之多令人难以置信——有些人一天之内要排便三十到四十次。紧接着是剧烈的肌肉痉挛和极度脱水,患者在意识清醒的状态下看着自己的皮肤逐渐失去弹性,眼窝深陷,声音变得嘶哑微弱,最终在极度的干渴与痛苦中死去。
这场起源于杰索尔的疫情,是人类历史上第一次有明确记载的霍乱大流行。在接下来的七年里,这个被称为"亚洲霍乱"的神秘杀手沿着贸易路线和军队行进的方向,从印度一路向西蔓延。它首先席卷了整个南亚次大陆,然后通过商船传播到东南亚、中国沿海、日本,再向西进入波斯、美索不达米亚,最终到达阿拉伯半岛和东非海岸。1823年,当疫情终于平息时,从加尔各答到开罗,从广州到巴格达,数百万人的生命已经被这个无形的杀手收割殆尽。然而这只是开始,因为霍乱与人类的故事才刚刚拉开序幕。
从1817年到2023年的两百多年间,人类共经历了七次霍乱大流行。第一次大流行从1817年持续到1824年,主要影响了亚洲和中东地区。第二次大流行从1829年开始,第一次将这个亚洲杀手带到了欧洲和北美大陆。1831年,霍乱通过俄罗斯进入波兰,然后迅速向西传播。1832年春天,它抵达了巴黎。德国诗人海因里希·海涅当时正住在巴黎,他在一封家书中生动地记录了那种笼罩全城的恐惧氛围:人们不敢握手,不敢在公共场合停留,甚至不敢在街头咳嗽。每当有人倒下,周围的人群便像躲避瘟疫一样四散奔逃。整个城市陷入了一种近乎歇斯底里的恐慌之中。
1832年的巴黎霍乱疫情成为了十九世纪欧洲最著名的社会危机之一。疫情从3月底开始,在短短几个月内夺走了超过一万八千条生命,几乎是当时巴黎人口的百分之二。更令社会不安的是,这场瘟疫似乎对社会阶层一视同仁。5月16日,法国首相卡西米尔·佩里埃在探望霍乱患者后染病身亡。这位权倾一时的政治家的死亡,彻底粉碎了上层社会认为自己可以免疫的幻想。疫情还直接引发了著名的1832年六月起义——巴黎的共和派分子利用民众对政府和富人的不满,发动了一场旨在推翻君主制的武装暴动。虽然起义被镇压,但这场由疾病催生的社会动荡,深刻地改变了法国乃至整个欧洲的政治生态。
霍乱的传播方式是十九世纪医学界最激烈的争论焦点。当时的主流理论是瘴气说,认为疾病是由腐烂物质释放的有毒气体引起的。这种理论看似合理地解释了为什么霍乱总是在卫生条件恶劣的贫民区最为严重。然而,一位名叫约翰·斯诺的英国麻醉医生却持有不同的观点。斯诺在1848年伦敦霍乱疫情期间开始系统地收集和分析病例数据。他注意到一个奇怪的现象:在同一个街区,有些家庭全部感染,而另一些家庭却毫发无损。如果霍乱真的是通过空气传播的瘴气引起的,这种情况不应该发生。
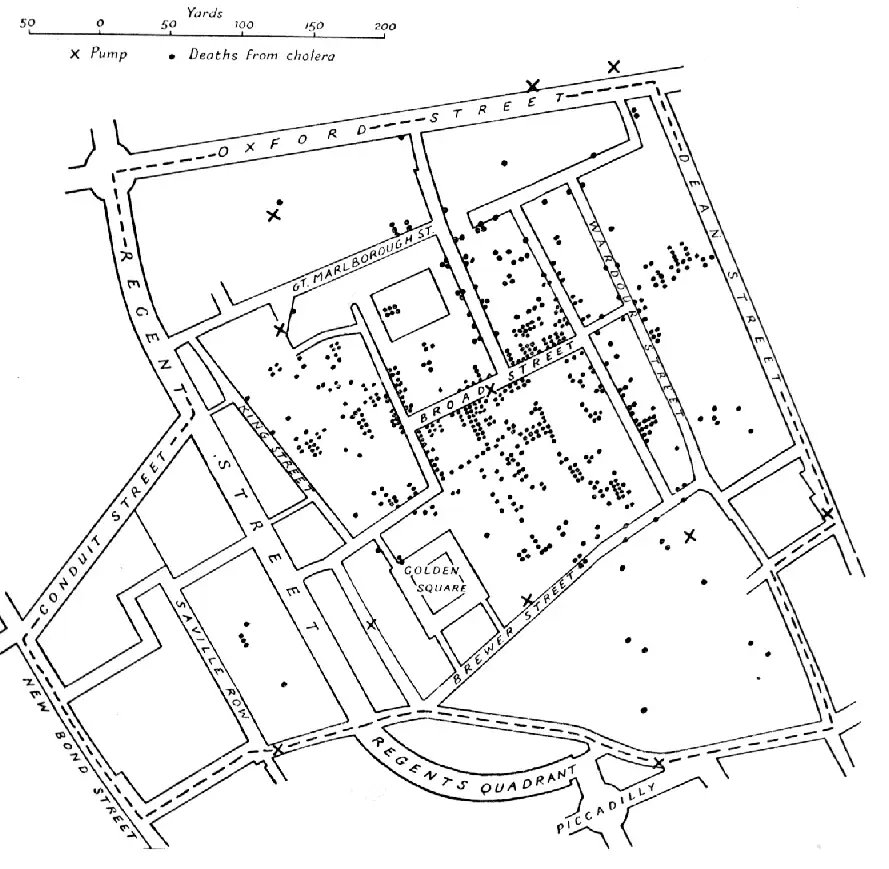
1854年8月,伦敦索霍区爆发了一场剧烈的霍乱疫情。在短短十天之内,这个人口密集的街区就有超过五百人死亡。斯诺抓住这个机会,进行了流行病学史上最具开创性的调查之一。他挨家挨户地走访,记录每一个死亡病例的地址,然后将这些数据绘制在一张地图上。地图上密密麻麻的死亡标记围绕着宽街的一个公共水泵形成了令人震惊的集中分布。斯诺注意到,死亡病例几乎都发生在使用宽街水泵取水的家庭,而附近两家几乎不使用这个水泵的机构——一家啤酒厂和一家济贫院——几乎没有死亡病例。他将自己的发现报告给了当地政府,说服他们拆除了水泵的把手。虽然这个决定来得太晚,无法阻止疫情的自然消退,但斯诺的地图和方法,却永远地改变了人类认识疾病的方式。
讽刺的是,就在斯诺在伦敦绘制他的死亡地图的同时,一位意大利显微学家菲利波·帕奇尼正在佛罗伦萨进行着另一项同样具有开创性却被完全忽视的工作。帕奇尼使用显微镜检查霍乱死亡者的肠道组织,发现了一种前所未见的微生物——一种微小的、逗号形状的细菌。他将这种生物命名为"弧菌",并在1854年发表了一系列论文,详细描述了这种细菌与霍乱之间的关系。然而,当时医学界的主流观点仍然顽固地坚持瘴气说,帕奇尼的发现被完全忽视了。他孤独地继续着自己的研究,直到1883年在贫困中死去。直到几十年后,科学界才承认了帕奇尼作为霍乱病原体发现者的地位。1966年,国际细菌学命名委员会正式将霍乱病原体命名为"霍乱弧菌帕奇尼",以纪念这位被遗忘的科学先驱。
1883年,德国细菌学家罗伯特·科赫前往埃及和印度调查霍乱疫情。在亚历山大港和加尔各答的实验室里,科赫独立地"重新发现"了帕奇尼二十多年前就已经描述过的逗号形细菌。科赫成功地在纯培养中分离出了这种细菌,并详细描述了它的形态特征。他在给德国政府的报告中写道:这是一种略微弯曲的杆菌,像逗号一样,它在肠道粘液中大量存在。科赫的发现很快得到了广泛认可,他因此获得了1905年的诺贝尔生理学或医学奖。而帕奇尼的贡献,则几乎被历史完全遗忘,直到二十世纪后期才被重新发现和承认。
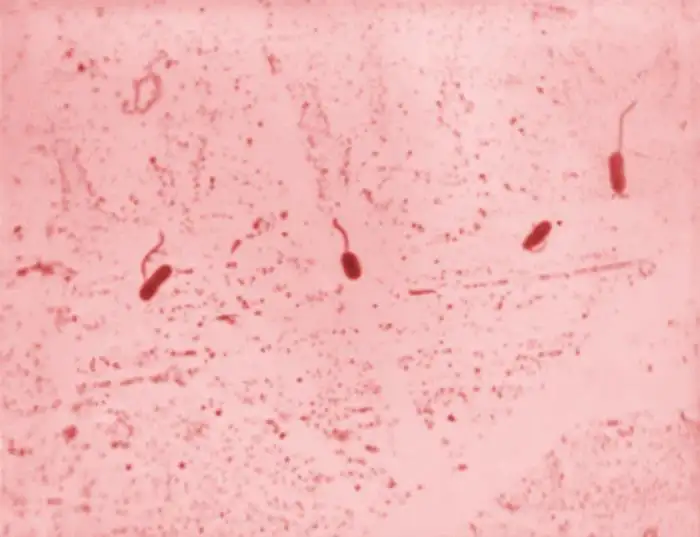
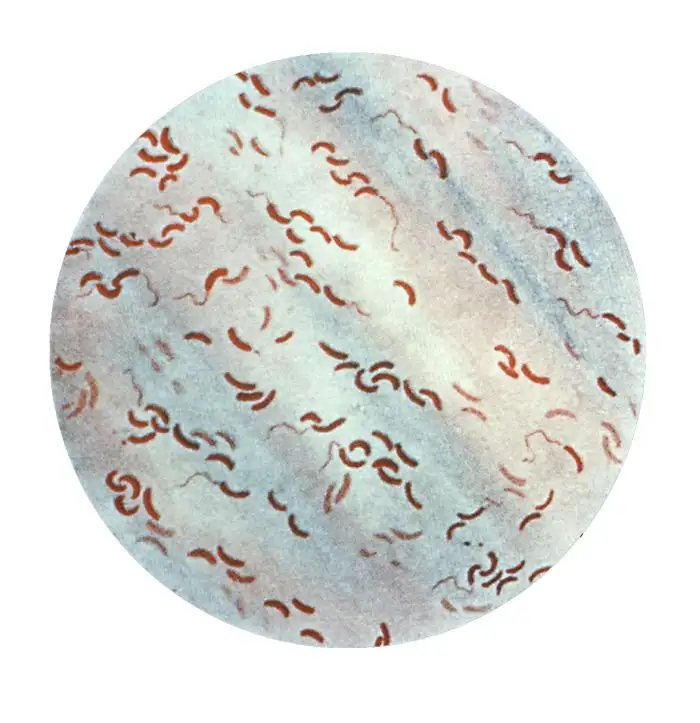
霍乱弧菌是一种极其狡猾的病原体。它的外形像一根微小的逗号,通常只有1.5到2微米长,0.5微米宽。在显微镜下,它们看起来像一群活泼的小鱼,依靠一根长长的鞭毛在液体中高速游动。当这种细菌通过污染的水或食物进入人体后,它们会在胃酸的屏障下损失大部分,但少数幸存者会进入小肠,那里温暖、潮湿、富含营养的环境为它们提供了理想的繁殖场所。在抵达小肠后的几小时内,这些细菌会迅速增殖,每二十分钟就能翻一番。一个霍乱患者在腹泻高峰期,每毫升肠液中可能含有超过一亿个细菌。

霍乱弧菌的致命武器是一种被称为"霍乱毒素"的蛋白质分子。这个分子量约为84,000道尔顿的蛋白质,是已知最有效的细菌毒素之一。它的结构异常精妙:一个A亚基负责产生毒性作用,五个B亚基负责与宿主细胞结合。当霍乱毒素进入小肠上皮细胞后,它会启动一系列连锁反应,最终导致细胞内的环磷酸腺苷水平急剧升高。这个看似简单的分子变化,却会产生灾难性的后果:小肠细胞会突然逆转它们的正常功能,不再从肠腔吸收水分和电解质,反而开始大量分泌液体进入肠道。一个严重感染的患者,每小时可能失去一升以上的体液。这些液体包含了大量的人体必需物质——钠、钾、氯、碳酸氢根离子——它们的流失会导致血液酸碱平衡崩溃、电解质紊乱、循环衰竭,最终导致死亡。
霍乱的致死机理几乎是完美的:它不直接破坏任何组织,不引起炎症反应,不入侵血液循环系统。它只是让患者的肠道变成一台失控的抽水机,将生命所需的液体源源不断地排出体外。患者死于极度脱水时,意识往往保持清醒,能够清晰地感受到自己的死亡过程。1829年,一位英国医生描述了一个典型的霍乱死亡病例:患者是一名为人开朗的年轻女子,在发病后十二小时内,她的皮肤变得如同干燥的羊皮纸,眼睛深陷,声音嘶哑如耳语。她一直保持清醒,不断哀求我们给她水喝。但即使我们满足她的请求,那些水也会在几分钟内被排出。她在极度干渴中死去,尽管她的床单已经完全湿透。
霍乱患者的典型症状——米汤样粪便——是这种疾病的标志性特征。这种液体呈现出一种浑浊的灰白色,像洗米水一样,带有淡淡的腥甜气味。它实际上是由脱落的上皮细胞、粘液和大量水分混合而成,几乎不含任何固体成分。一个严重病例在一天内可能排出多达十到二十升这样的液体。患者在发病初期往往会经历短暂的腹部不适和腹泻,但真正的恐怖始于大量体液的快速流失。在几小时内,患者会从外表完全正常变成一具"活着的干尸"——皮肤失去弹性,轻轻一捏就会保持皱褶状态;眼睛深陷眼眶,周围是一圈深紫色的阴影;手指和脚趾因严重脱水而呈现出独特的皱缩外观;声音嘶哑或完全失声。
第七次霍乱大流行始于1961年,一直持续到今天。与之前的六次大流行不同,这次疫情的病原体是一种被称为"埃尔托型"的霍乱弧菌变种。这种变种最初于1906年在埃及西奈半岛的埃尔托检疫站被分离出来,当时被认为是一种毒性较弱的菌株。然而,1961年,这种变种在印度尼西亚苏拉威西岛引发了大规模疫情,然后沿着与早期大流行相似的路线向西传播。到1970年代,埃尔托型霍乱已经取代了之前的经典型,成为全球霍乱的主要病原体。与经典型相比,埃尔托型具有更强的环境适应能力和传播效率,能在水中存活更长时间,感染后产生更多无症状携带者。
2010年10月,海地爆发了该国一个多世纪以来的首次霍乱疫情。在地震摧毁了这个加勒比海国家的基础设施九个月后,一种致命的病原体突然出现在阿蒂博尼特河流域。疫情最初被归咎于当地恶劣的卫生条件,但流行病学调查很快指向了一个令人不安的方向:病原体的基因分析显示,它来自南亚,与当时正在南亚流行的埃尔托型霍乱菌株高度相似。进一步的调查发现,联合国驻海地稳定特派团的尼泊尔营地在疫情爆发前刚刚接收了一批来自尼泊尔的维和人员,而营地的不当废物处理导致了病原体进入阿蒂博尼特河。这个结论引发了巨大的争议和外交风波。联合国最初否认责任,但在2016年,时任联合国秘书长潘基文正式承认了联合国维和人员在引入霍乱方面的作用,并向海地人民道歉。然而,这场疫情已经造成了超过八十二万人感染,近一万人死亡。
2016年至2017年的也门霍乱疫情是现代历史上最严重的霍乱爆发之一。在这个饱受内战蹂躏的国家,基础设施的崩溃和卫生系统的瘫痪为霍乱的传播创造了完美条件。2016年10月,也门首都萨那郊区报告了首批霍乱病例。到2017年6月,疫情已经蔓延到全国大部分地区,每周新增病例超过四万例。2017年12月,世界卫生组织宣布也门霍乱病例突破一百万例,成为有记录以来单一国家最严重的霍乱爆发。截至2022年,也门共报告了超过二百五十万例疑似霍乱病例,四千多人死亡。这场灾难性疫情的背后,是沙特阿拉伯主导的军事干预对也门基础设施的系统性破坏——污水处理厂的损坏导致了粪便污染饮用水源,医疗系统的崩溃使得患者无法得到及时治疗,封锁和制裁阻碍了人道主义援助的进入。
霍乱的治疗方案是医学史上最简单却最有效的奇迹之一。在没有现代医学干预的情况下,严重霍乱病例的死亡率可以高达百分之五十甚至更高。然而,一种极其简单的治疗方法——口服补液疗法——可以将死亡率降低到百分之一以下。这种疗法的核心是一种由水、盐和糖组成的简单溶液。它的原理基于一个关键发现:虽然霍乱毒素破坏了肠道对水和电解质的正常吸收机制,但葡萄糖介导的钠离子共转运系统仍然保持完整。通过在水中加入适量的葡萄糖和电解质,可以让患者的肠道继续吸收液体,从而抵消霍乱毒素造成的体液流失。
口服补液疗法的发现是二十世纪医学最重要的成就之一。1950年代末和1960年代初,研究人员在孟加拉国和印度的霍乱研究中心进行了大量实验,最终确定了口服补液盐的最佳配方。1968年,《柳叶刀》杂志发表了一篇里程碑式的论文,证明口服补液疗法可以成功地治疗霍乱患者,其效果与静脉输液相当。这项发现被誉为二十世纪最重要的医学进步之一,据估计已经挽救了超过五千四百万人的生命。世界卫生组织推荐的口服补液盐配方极其简单:一升清洁水中加入二十克葡萄糖、三点五克氯化钠、二点五克碳酸氢钠和一点五克氯化钾。这种成本仅为几美分的溶液,可以在几小时内将一个濒临死亡的霍乱患者从鬼门关拉回来。
霍乱疫苗的研发同样经历了漫长而曲折的道路。第一种霍乱疫苗于1885年在西班牙研发成功,是一种灭活的注射型疫苗。然而,这种疫苗的保护效果有限,副作用明显,需要多次注射,在资源有限的环境中难以推广。二十世纪八十年代,口服霍乱疫苗开始出现,其中最成功的是一种由灭活霍乱弧菌细胞组成的疫苗,被称为Dukoral。这种疫苗于1991年在瑞典首次获得许可,此后在多个国家获得批准。然而,霍乱疫苗的广泛使用面临着诸多挑战——冷链运输的要求、两剂接种的方案、保护期的限制——使得疫苗在霍乱流行地区的覆盖率长期处于较低水平。
霍乱对人类社会的影响远远超出了疾病本身。在十九世纪的欧洲和北美,反复的霍乱疫情催生了现代公共卫生运动。城市开始建设清洁的供水系统和污水处理设施,政府开始制定卫生法规并建立卫生监督机构。1854年,伦敦大都会工程委员会成立,开始系统地建设城市下水道网络。这个由约瑟夫·巴泽尔杰特设计的工程,被誉为人类历史上最伟大的公共卫生干预之一,彻底改变了伦敦的卫生状况,也为全球城市提供了可复制的模式。在更广泛的意义上,霍乱疫情推动了人们对疾病与社会关系的重新认识,催生了流行病学这门学科,奠定了现代公共卫生的理论基础。
文化领域同样留下了霍乱的深刻印记。托马斯·曼的小说《死于威尼斯》中,霍乱成为了主人公阿申巴赫毁灭的背景——这位追求完美的作家在瘟疫肆虐的威尼斯城中,不仅死于疾病,更死于对自己欲望的绝望。加西亚·马尔克斯的《霍乱时期的爱情》将这场瘟疫作为爱情的隐喻:像霍乱一样,爱情可以让人痛苦不堪,却又让人欲罢不能。这些文学作品中的霍乱,不仅仅是疾病,更是人类面对死亡、欲望和道德困境时的永恒隐喻。
今天,霍乱仍然是全球公共卫生的重大挑战。世界卫生组织估计,每年全球仍有约三百到五百万霍乱病例,导致约十万到十四万人死亡。这些病例绝大多数发生在卫生条件恶劣的发展中国家——非洲的刚果民主共和国、尼日利亚、索马里,亚洲的阿富汗、孟加拉国、也门,以及海地等加勒比海国家。气候变化正在加剧霍乱的威胁:洪水和干旱等极端天气事件破坏了水安全,变暖的海水为霍乱弧菌提供了更适宜的生存环境,海平面上升正在污染沿海地区的淡水资源。2022年,全球霍乱病例出现了惊人的激增,三十个国家报告了疫情,其中多个国家是近年来首次出现霍乱。
2017年,世界卫生组织启动了"终结霍乱:2030年全球路线图"计划,雄心勃勃地要在2030年前将霍乱死亡人数减少百分之九十,并在二十个国家消除霍乱。这个计划的核心策略包括:加强监测和早期预警系统,改善供水和卫生设施,推广口服霍乱疫苗的紧急使用,以及建立社区层面的快速反应能力。然而,实现这些目标需要的不仅仅是技术和资金——它需要政治意愿、国际合作和持久的社会发展。在也门、海地、刚果民主共和国等受霍乱影响最严重的国家,冲突、贫困和治理失败构成了霍乱传播的深层土壤。
霍乱的故事是人类与疾病抗争史的缩影。从恒河三角洲的神秘起源到伦敦街头的流行病学革命,从帕奇尼被忽视的显微镜观察到科赫的诺贝尔奖,从口服补液盐的简单配方到疫苗的复杂研发,这个古老杀手始终与人类的文明进程紧密相连。它杀死了数以百万计的人,却也催生了现代公共卫生体系;它暴露了社会的深刻不平等,却也推动了人道主义的觉醒;它曾是不可抗拒的天罚,如今却只需几美分的盐和糖就能治愈。在某种意义上,霍乱的历史就是人类认识自己、改造自己、超越自己的历史。
当我们在二十一世纪的第三个十年回望这段历史时,霍乱仍然提醒着我们:疾病的传播从来不是单纯的生物学现象,它是社会结构、经济体系、政治决策和自然环境共同作用的结果。当也门的儿童死于本可以预防的脱水时,当海地的母亲在霍乱病房中守候自己的孩子时,当非洲的村庄因缺乏清洁水源而反复爆发疫情时,我们面对的不仅仅是一种细菌,更是人类社会中那些根深蒂固的不公与失败。蓝色死亡或许不再像两个世纪前那样肆虐,但它的幽灵仍然徘徊在这个星球最贫困、最脆弱的角落,提醒着我们公共卫生事业的未竟之业。
参考资料
- World Health Organization. Cholera Fact Sheet. WHO, 2024.
- Snow SJ. Commentary: Sutherland, cholera and the ‘poison of poor people’. International Journal of Epidemiology, 2013.
- Howard-Jones N. Cholera nomenclature and nosology: a historical note. Bulletin of the World Health Organization, 1964.
- Sack DA, Sack RB, Nair GB, Siddique AK. Cholera. Lancet, 2004.
- Harris JB, LaRocque RC, Qadri F, Ryan ET, Calderwood SB. Cholera. Lancet, 2012.
- Ali M, Nelson AR, Lopez AL, Sack DA. Updated global burden of cholera in endemic countries. PLoS Neglected Tropical Diseases, 2015.
- Nelson EJ, Harris JB, Morris JG Jr, Calderwood SB, Camilli A. Cholera transmission: the host, pathogen and bacteriophage dynamic. Nature Reviews Microbiology, 2009.
- Weil AA, Khan AI, Chowdhury F, et al. Clinical outcomes in household contacts of patients with cholera in Bangladesh. Clinical Infectious Diseases, 2009.
- Colwell RR. Global climate and infectious disease: the cholera paradigm. Science, 1996.
- Centers for Disease Control and Prevention. Cholera - Vibrio cholerae infection. CDC, 2023.
- Piarroux R, Barrais R, Faucher B, et al. Understanding the cholera epidemic, Haiti. Emerging Infectious Diseases, 2011.
- Lantagne D, Balakrish Nair G, Lanata CF, Cravioto A. The Cholera Outbreak in Haiti: Where and How Did It Begin? Current Topics in Microbiology and Immunology, 2014.
- Federspiel F, Ali M. The cholera outbreak in Yemen: lessons learned and way forward. BMC Public Health, 2018.
- Harris JB. How the Oral Cholera Vaccine Works. Clinical Infectious Diseases, 2018.
- Sack DA. The discovery of cholera toxin. Journal of Diarrhoeal Diseases Research, 1994.