蒙大拿荒野的黑色噩梦
1896年的爱达荷州博伊西,一位名叫马歇尔·伍德的军医首次记录下一种令他困惑不已的疾病。患者高烧不退,全身布满诡异的紫黑色斑点,最终在极度痛苦中死去。当地人称其为"黑麻疹",因为它在晚期阶段会让患者的皮肤呈现出令人不寒而栗的深色病变。没有人知道它从何而来,没有人知道如何治疗,更没有人知道死神正悄然将它的触手伸向整个美国西部。
在随后的十年间,这种神秘的疾病在蒙大拿州的比特鲁特山谷疯狂蔓延。这个被壮丽的落基山脉环抱的山谷,原本是拓荒者梦寐以求的乐土——肥沃的土地、清澈的河流、无尽的森林。然而,一种看不见的杀手正潜伏在草丛深处,等待着下一个受害者。在1890年到1900年的十年间,黑麻疹在比特鲁特山谷西岸变得极其常见,当地居民的死亡率高达70%。每一个春天,当冰雪消融、人们重新走进山林时,恐惧便如影随形。
1901年,蒙大拿州政府终于意识到问题的严重性。州长任命A.F.朗韦医生来解决这个"黑麻疹问题"。朗韦随后邀请了他在医学院的好友厄尔·斯特雷恩医生加入调查。斯特雷恩是最早怀疑蜱虫可能是疾病传播媒介的人之一——他注意到,几乎所有患者都有被蜱虫叮咬的经历,而且疾病的发生与蜱虫活跃的季节高度吻合。然而,要证明这个假设,还需要一位更加执着的科学家愿意深入这个死亡陷阱。
用生命换来的真相
霍华德·泰勒·里克茨,1871年出生于俄亥俄州芬德利,是芝加哥大学的一位年轻病理学家。1906年,当蒙大拿州的求助信抵达芝加哥大学时,里克茨毫不犹豫地接下了这个挑战。他带着简单的实验设备,独自一人来到了比特鲁特山谷的汉密尔顿镇。
在那个年代,科学研究的条件极其简陋。里克茨的工作场所是一间废弃的校舍,里面堆满了各种规格的蜱虫培养箱。他的研究方法在今天看来近乎疯狂——为了观察疾病的发展过程,他将自己作为实验对象,注射了含有疑似病原体的蜱虫提取物。这种将自己置于死地而后来的精神,贯穿了他短暂而辉煌的研究生涯。

里克茨的研究很快取得了突破。他首先确认了斯特雷恩的怀疑:落基山木蜱确实是疾病的传播媒介。更重要的是,他在显微镜下看到了一种从未被描述过的微生物——一种比细菌小、比病毒大的特殊病原体。这种微生物呈杆状或球杆状,能够在内皮细胞内繁殖,导致血管炎症和出血。里克茨用豚鼠作为实验动物,成功地再现了疾病的全部过程,从而彻底证明了这种微生物就是"黑麻疹"的元凶。
然而,命运对这位天才科学家极其残酷。1910年,里克茨的研究引起了国际医学界的关注。墨西哥城爆发了一场与黑麻疹症状相似的流行病,当地人称其为"斑疹伤寒"。里克茨应邀前往调查,他很快意识到这是另一种由立克次体引起的疾病。就在他成功分离出病原体几天后,他自己也被感染了。1910年5月3日,年仅39岁的里克茨在墨西哥城去世,距离他完成落基山斑疹热的研究仅过去几个月。
为了纪念这位用生命换来真相的科学家,医学界将落基山斑疹热的病原体命名为"立克次氏立克次体"(Rickettsia rickettsii),并创立了立克次体科(Rickettsiaceae)和立克次体目(Rickettsiales)来容纳这类特殊的微生物。
微观世界的吸血鬼
立克次体是一类极其独特的细菌。它们是"专性细胞内寄生菌",意味着它们无法在宿主细胞外独立生存。在漫长的进化过程中,立克次体抛弃了大量代谢所需的基因,将其基因组缩减到仅有约127万个碱基对、约1350个预测基因——这比大多数自由生活的细菌要小得多。这种基因组"精简"策略使立克次体成为了进化的杰作:它们不再需要自己合成氨基酸、核苷酸和维生素,而是直接从宿主细胞中掠夺这些营养物质。
立克次体的能量获取方式堪称微观世界的完美犯罪。它们没有完整的糖酵解途径,无法分解葡萄糖;取而代之的是,它们直接利用宿主细胞的ATP。立克次体的细胞膜上存在特殊的ATP/ADP转运蛋白,能够像吸血鬼一样将宿主细胞辛苦合成的能量货币据为己有。同时,它们也能够利用宿主的三羧酸循环中间产物——丙酮酸、谷氨酰胺、谷氨酸和苹果酸——作为碳源,通过自身的氧化磷酸化产生额外的能量。
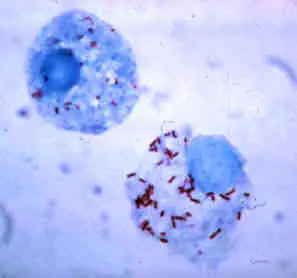
立克次体的入侵策略同样令人叹为观止。当被感染的蜱虫叮咬人类时,立克次体随着蜱虫的唾液进入人体。蜱虫唾液中含有多种免疫调节物质,能够抑制宿主的炎症反应,为立克次体的入侵创造有利条件。立克次体表面的一种名为OmpB的蛋白质能够识别并结合宿主细胞表面的Ku70蛋白。随后,一系列复杂的信号级联反应被激活,导致宿主细胞的细胞骨架重新排列,形成吞噬杯结构,将立克次体"请"进细胞内部。
一旦进入细胞,立克次体便展现出其逃脱机制的精妙。它们被包裹在吞噬体中,这本应是细胞消灭入侵者的武器——吞噬体通常会与溶酶体融合,释放消化酶将入侵者分解。然而,立克次体分泌磷脂酶D和溶血素C,破坏吞噬体膜,从而逃入细胞质中。在这里,它们找到了理想的繁殖场所:丰富的营养物质、ATP和核苷酸,以及躲避宿主免疫系统攻击的庇护所。
立克次体的细胞间传播策略更是堪称微生物界的"特洛伊木马"。它们利用宿主细胞的肌动蛋白纤维作为"高速公路",通过一种被称为RickA的表面蛋白激活Arp2/3复合体,诱导肌动蛋白聚合。这使得立克次体能够在细胞质中移动,最终到达细胞膜表面,形成突起结构,插入相邻细胞的膜内。通过这种方式,立克次体能够从一个细胞直接转移到另一个细胞,完全不必暴露在充满抗体的细胞外环境中。
血管里的无声战争
落基山斑疹热的病理核心是全身性的血管炎症。立克次体主要感染血管内皮细胞——那些排列在血管内壁、调节血液与组织之间物质交换的扁平细胞。当立克次体在内皮细胞内大量繁殖时,它们会直接破坏细胞的完整性,同时引发强烈的免疫反应。
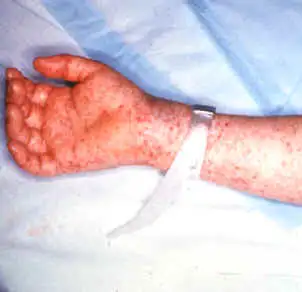
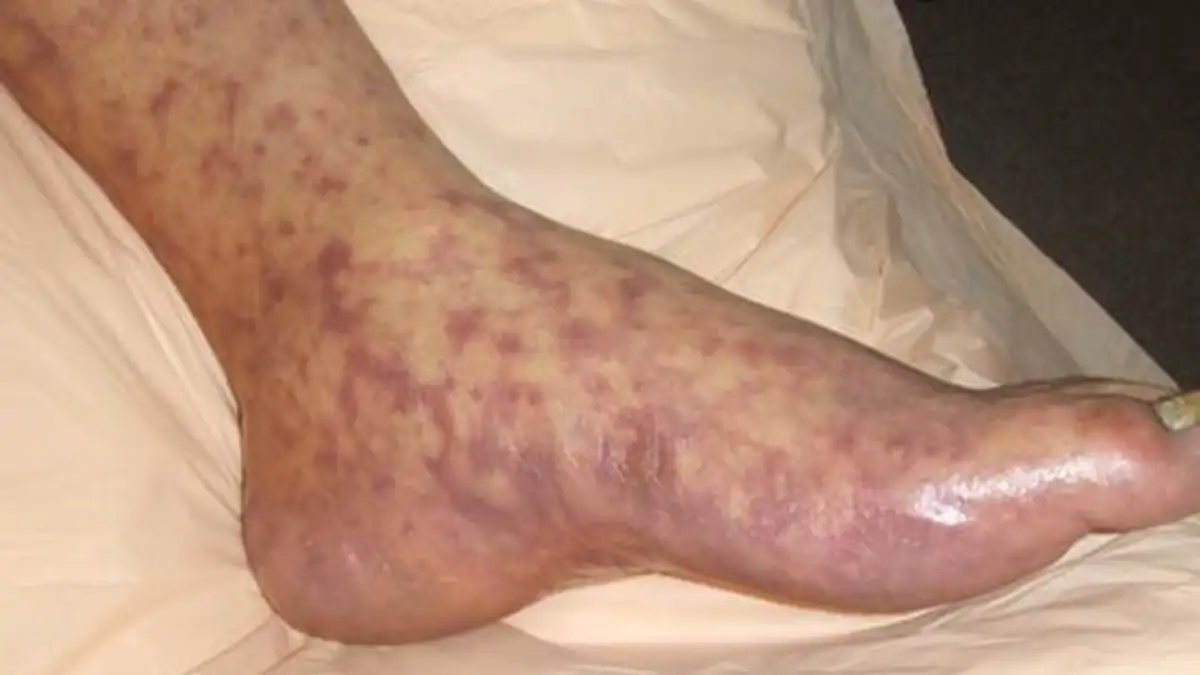
受损的内皮细胞会释放多种炎症介质,吸引大量的单核细胞和淋巴细胞浸润血管壁。这种炎症反应会导致血管通透性增加,血液中的红细胞、蛋白质和液体渗入周围组织。在皮肤上,这种微血管出血表现为特征性的瘀点状皮疹——最初是粉红色的斑疹,逐渐演变为深紫色的瘀点,最终可能融合成大片瘀斑。

皮疹的出现顺序具有诊断价值。与其他出疹性疾病不同,落基山斑疹热的皮疹通常首先出现在手腕和脚踝,然后向心性地向躯干蔓延。大约80%的患者皮疹会累及手掌和脚底——这一特征在诊断上具有重要意义,因为很少有其他疾病会产生这样的皮疹分布。然而,皮疹通常在发热开始后的第2到第5天才出现,这意味着在疾病的早期阶段,医生很难仅凭临床表现做出诊断。
更可怕的是,大约15%的患者根本不会出现皮疹。这些"无疹型"患者的诊断更加困难,往往要等到疾病进展到严重阶段才被识别。而这时的延误往往是致命的。
当血管炎症波及重要器官时,疾病的严重性便暴露无遗。在大脑中,微血管损伤和血栓形成可导致脑炎,患者出现意识模糊、抽搐甚至昏迷。在心脏中,心肌细胞的损伤可导致心律失常和心力衰竭。在肾脏中,肾小球和肾小管的损伤可导致急性肾衰竭。在肺部,血管通透性增加可导致急性呼吸窘迫综合征。所有这些并发症都可以在短短几天内将一个健康的成年人推向死亡的边缘。
蜱虫的三重身份
在落基山斑疹热的传播链条中,蜱虫扮演着三重角色:传播媒介、储存宿主和放大宿主。美国有三种主要蜱虫能够传播立克次体:美国狗蜱、落基山木蜱和褐色狗蜱。

美国狗蜱是美国东部最主要的传播媒介。它们的分布范围从落基山脉以东一直延伸到大西洋沿岸,成虫主要以狗和中等体型的哺乳动物为宿主,但也会叮咬人类。落基山木蜱则主要分布在落基山脉各州和加拿大西南部,是里克茨最初发现的那种蜱虫。它们的生命周期可能长达三年,幼虫和若虫以小型啮齿动物为食,成虫则转向大型哺乳动物。
蜱虫传播立克次体的效率令人惊讶。与莱姆病等其他蜱传疾病不同,立克次体的传播不需要蜱虫长时间附着——有研究表明,仅仅2小时的附着时间就足以传播感染。这是因为立克次体主要存在于蜱虫的唾液腺中,当蜱虫开始叮咬时,它们会立即随着唾液进入人体。
蜱虫与立克次体之间的关系是共同进化的经典案例。蜱虫感染立克次体后,病原体会在蜱虫的中肠、小肠和卵巢中定植。感染的蜱虫不会出现任何症状,立克次体对它们来说是无害的共生者。更精妙的是,感染的雄性蜱虫可以通过交配将立克次体传递给雌性蜱虫,而感染的雌性蜱虫则可以通过卵巢将立克次体传递给后代——这被称为"经卵传播"。然而,立克次体感染会降低蜱虫的繁殖能力,这可能是宿主与病原体之间持续"军备竞赛"的结果。
诊断的艺术与科学
落基山斑疹热是医学诊断中最具挑战性的疾病之一。它的早期症状——发热、头痛、肌肉酸痛、恶心——与流感、肠胃炎等常见疾病极其相似。即使医生考虑到蜱传疾病的可能性,落基山斑疹热的诊断仍然困难重重。
血清学检测是最常用的确诊方法,但存在一个致命的缺陷:抗体通常在感染后7到10天才开始出现,这意味着在疾病最需要治疗的早期阶段,检测结果往往是阴性的。更复杂的是,早期使用抗生素会抑制抗体反应,可能导致假阴性结果。其他实验室检查可能显示血小板减少、低钠血症和肝酶升高,但这些发现对于落基山斑疹热来说都是非特异性的。
皮肤活检免疫组化染色是一种更快速的检测方法。医生可以从皮疹处取一小块组织,用特异性抗体染色检测立克次体。这种方法的敏感性在活动性皮疹阶段可达70%到90%,但需要专业的实验室支持和经验丰富的病理医生。更重要的是,这种方法也依赖于皮疹的出现——对于那15%的无疹型患者来说,它毫无帮助。
面对这些诊断困境,美国疾病控制与预防中心给出的建议简单而明确:当临床怀疑落基山斑疹热时,立即开始治疗,不要等待实验室确认。这一建议基于一个残酷的事实:延误治疗是落基山斑疹热死亡的主要原因。研究表明,在症状出现后5天内开始抗生素治疗的患者,死亡率显著低于延迟治疗的患者。
黑色数字背后的真相
在抗生素问世之前,落基山斑疹热的死亡率高达20%到30%。在那个年代,比特鲁特山谷的居民可以说是生活在死亡的阴影之下。每一位走进山林的人,都可能带回一个看不见的死刑判决。
1940年代,广谱抗生素氯霉素和四环素的问世彻底改变了这一切。这两种药物能够有效抑制立克次体的蛋白质合成,将死亡率降低到5%以下。然而,氯霉素具有严重的副作用——它可以抑制骨髓造血功能,导致再生障碍性贫血,这种并发症本身的死亡率就高达50%。因此,四环素类药物,特别是多西环素,成为了治疗落基山斑疹热的首选药物。
多西环素的作用机制是结合立克次体的30S核糖体亚基,阻断蛋白质合成。对于大多数患者来说,标准的治疗方案是多西环素100毫克,每日两次,持续7到10天。儿童的治疗需要根据体重调整剂量,但多西环素在儿童中的安全性已经得到了充分证实——短期使用不会导致牙齿染色或牙釉质发育不良,这一发现消除了一些医生对儿童使用多西环素的顾虑。
然而,即使有了有效的抗生素,落基山斑疹热仍然是一种致命的疾病。在美国,每年报告的病例数在500到2500例之间,但实际数字可能更高,因为许多轻症病例可能被误诊或未报告。死亡主要发生在以下高危人群中:老年人、男性、非裔美国人、长期酗酒者以及患有葡萄糖-6-磷酸脱氢酶缺乏症的人群。
葡萄糖-6-磷酸脱氢酶缺乏症是一种遗传性疾病,影响了约12%的非裔美国男性。这种酶的缺乏会导致红细胞在面对氧化应激时更容易受损。当这些患者感染立克次体时,他们往往会出现更严重的血管损伤和溶血,死亡率显著高于普通人群。
一场被遗忘的战役
1922年,蒙大拿州州长的女儿和女婿先后死于落基山斑疹热。这场悲剧终于促使政府采取了大规模的行动。美国公共卫生署的R.R.斯彭德医生被派往比特鲁特山谷,在一间废弃的校舍里建立了研究基地。他的团队包括R.R.帕克、比尔·盖廷格、亨利·考恩、亨利·格林纳普、埃尔默·格林纳普、吉恩·休斯等人。
这是一项危险至极的工作。在那个年代,生物安全的概念几乎不存在。研究人员在简陋的实验室里处理成千上万只感染了立克次体的蜱虫,而这些蜱虫随时可能逃脱并叮咬研究人员。事实上,盖廷格、考恩和另一位名叫克利的研究人员都死于落基山斑疹热。他们的牺牲,成为了人类与疾病斗争史上最悲壮的篇章之一。
1924年5月19日,斯彭德做出了一个大胆的决定:他将一大批捣碎的落基山木蜱(编号2351B)与弱碳酸混合后注射到自己的手臂上。这是一种原始的疫苗尝试——他希望用减弱的病原体刺激免疫系统,从而产生保护作用。令人惊讶的是,这个方法奏效了。斯彭德没有发病,而这种"蜱虫疫苗"在随后的几年里被比特鲁特山谷的居民广泛使用,将这种致命的疾病变成了一种可以预防的威胁。
今天,落基山实验室已经发展成为美国国立过敏与传染病研究所的一部分,拥有生物安全四级实验室,研究埃博拉病毒等世界上最危险的病原体。但它的起源,永远与落基山斑疹热的研究密不可分。
沉默的警告
尽管落基山斑疹热在美国已经有超过100年的研究历史,但它仍然是一个被低估的威胁。在拉丁美洲,特别是墨西哥北部,落基山斑疹热仍然造成大量死亡。2015年,墨西哥索诺拉州的病例突然增加,80名患者死亡。从2003年到2016年,该州共报告1394例病例,247人死亡。

气候变化正在改变蜱虫的分布范围和活跃季节。在美国,落基山斑疹热已经从最初的落基山脉地区扩散到几乎所有的本土州。温暖的冬季和更长的夏季意味着蜱虫有更多的时间繁殖和叮咬人类。同时,城市化和户外休闲活动的增加,也让更多的人与蜱虫相遇。
目前没有商业化的疫苗可以预防落基山斑疹热。虽然斯彭德在1920年代开发的蜱虫疫苗取得了一定成功,但它的生产需要大量的感染蜱虫,且安全性无法保证。在抗生素问世后,疫苗研发的动力大大降低。然而,对于一些高危人群来说,疫苗仍然是一个值得追求的目标。
预防落基山斑疹热的核心是避免蜱虫叮咬。进入有蜱虫栖息的区域时,应该穿长袖衣服和长裤,将裤腿塞进袜子里。使用含有DEET、派卡瑞丁或其他有效成分的驱虫剂可以提供额外的保护。从户外回来后,应该仔细检查全身,特别注意腋下、耳后、肚脐、膝盖后方、头发之间、双腿之间和腰部周围——这些是蜱虫最喜欢藏身的地方。
如果发现蜱虫叮咬,应该用细尖的镊子尽可能靠近皮肤表面夹住蜱虫,以稳定均匀的力量向上拉出。不要扭转或猛拉,这可能导致蜱虫的口器断在皮肤里。取出蜱虫后,用酒精或肥皂水清洗叮咬部位和双手。如果在接下来的几周内出现发热、头痛或皮疹,应该立即就医,并告诉医生曾被蜱虫叮咬过。
永恒的警示
落基山斑疹热的故事,是医学与疾病永恒斗争的一个缩影。从比特鲁特山谷的恐惧,到里克茨的献身,再到抗生素时代的胜利,人类似乎已经征服了这个古老的敌人。然而,当气候变化和生态破坏将更多的病原体推向人类社会时,这个历史提醒我们:疾病的威胁从未真正消失。
里克茨用他的生命换来了真理。在他去世后的一个多世纪里,他的名字被赋予了整个微生物家族——这是科学界对这位先驱者最高的致敬。但更重要的是,他的故事告诉我们:在疾病面前,唯有勇气、智慧和不懈的探索,才能为人类赢得生存的机会。
那些在比特鲁特山谷简陋实验室里献出生命的科学家们——里克茨、盖廷格、考恩、克利——他们的牺牲没有被遗忘。今天的落基山实验室,那些穿着防护服在生物安全四级实验室里工作的研究人员,正在继续他们未竟的事业。而每一次医生在面对发热患者时考虑到蜱传疾病的可能性,每一次患者在户外活动后认真检查自己是否有蜱虫叮咬,都是对这段历史的最好纪念。
黑麻疹的诅咒已经被破解,但它留下的教训将永远警示后人:在这个星球上,人类的命运与无数看不见的生命紧密相连。敬畏自然,尊重科学,保护自己——这或许是我们能从这段历史中学到的最重要的一课。
参考资料:
- Centers for Disease Control and Prevention. Rocky Mountain Spotted Fever (RMSF). cdc.gov
- Wikipedia. Rocky Mountain spotted fever. en.wikipedia.org
- Wikipedia. Howard Taylor Ricketts. en.wikipedia.org
- Wikipedia. Rickettsia rickettsii. en.wikipedia.org
- Wikipedia. Rocky Mountain Laboratories. en.wikipedia.org
- Biggs HM, et al. Diagnosis and Management of Tickborne Rickettsial Diseases. MMWR Recomm Rep. 2016;65(2):1-44.
- Dantas-Torres F. Rocky Mountain spotted fever. Lancet Infect Dis. 2007;7(11):724-732.
- Walker DH, et al. Pathogenesis of Rocky Mountain spotted fever. In: Walker DH, ed. Biology of Rickettsial Diseases. CRC Press; 1988.
- Dumler JS, Walker DH. Rocky Mountain spotted fever–changing ecology and persisting pathogenicity. N Engl J Med. 2005;353(6):551-553.
- Chen LF, Sexton DJ. What’s new in Rocky Mountain spotted fever? Infect Dis Clin North Am. 2008;22(3):415-432.
- Openshaw JJ, et al. Rocky Mountain spotted fever in the United States, 2000-2007. Am J Trop Med Hyg. 2010;82(4):722-727.
- Holman RC, et al. Analysis of risk factors for fatal Rocky Mountain spotted fever. Clin Infect Dis. 2001;32(8):1187-1193.
- Kirkland KB, et al. Rocky Mountain spotted fever complicated by gangrene. Clin Infect Dis. 1997;24(6):1182-1184.
- Paddock CD, et al. Rocky Mountain spotted fever in children. Pediatr Infect Dis J. 2000;19(7):639-645.
- Woodward TE. Rocky Mountain spotted fever: epidemiological and early clinical signs are keys to treatment and reduced mortality. J Infect Dis. 1984;150(4):465-468.
- Helmick CG, et al. Rocky Mountain spotted fever: clinical, laboratory, and epidemiological features of 262 cases. J Infect Dis. 1984;150(4):480-488.
- Raoult D, et al. Rickettsia rickettsii: an invading microorganism. Clin Microbiol Rev. 2005;18(4):719-756.
- Silverman DJ, et al. Penetration of human vascular endothelium by Rickettsia rickettsii. Infect Immun. 1988;56(5):1245-1249.
- Teysseire N, Raoult D. Comparison of Western immunoblotting and microimmunofluorescence for diagnosis of Mediterranean spotted fever. J Clin Microbiol. 1992;30(2):455-460.
- Watt G, Walker DH. Perfusion of the Rocky Mountain spotted fever pathogen Rickettsia rickettsii in chicken embryos. J Infect Dis. 1979;140(2):264-267.